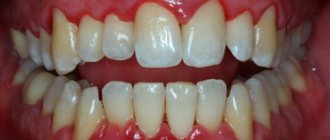
Периостит – это гнойное воспаление надкостницы, ткани, покрывающей кость верхней или нижней челюсти. Со временем воспаление переходит на другие ткани ротовой полости, и на десне может вырасти больной и неприятный гнойник.
Периостит бывает двух видов: острый и хронический. Острый сложно не заметить, он протекает очень быстро. Воспаление проявляется асимметричным отеком щеки со стороны больного зуба и увеличением лимфоузлов, наблюдается повышение температуры. Хронический периостит может проходить без очевидных симптомов, при этом негативно влиять на состояние зубов ребенка, разрушая их изнутри. Хроническая форма часто возникает из-за непролеченного до конца острого периодонтита, пульпита или вследствие травмы.
Отек Квинке у детей
- Симптомы заболевания
- Как начинается отек Квинке у ребенка?
- Причины возникновения
- Первая помощь
- Лечение отека Квинке у детей
Наиболее часто приступы случаются у детей с крапивницей. Педиатры связывают отек с поллинозом, бронхиальной астмой, атопическим дерматитом.
Важно! Это опасное состояние, которое в четверти случаев провоцирует отек гортани.
Отек Квинке бывает у новорожденных и более взрослых детей. Его природа чаще всего аллергическая, однако это явление может быть наследственным, а также не иметь ясного происхождения.Источник: И.И. Балаболкин. Крапивница и ангионевротические отеки у детей // Педиатрия, 2009, т.87, №2
Прогноз обычно благоприятный, плохим он становится при частых рецидивах и присоединенном отеке внутренних органов и гортани. Последствиями могут быть анафилактический шок, спазм бронхов.
Для профилактики в некоторых случаях проводится вакцинация. Ее необходимость определяется индивидуально. Клинические рекомендации для родителей: обеспечить ребенку низкоаллергенный рацион, прием антигистаминов с периодичностью, рекомендованной врачом, минимальный контакт с аллергеном или его отсутствие.
Лечение
Терапия детского гингивита практически не отличается от того, как лечится взрослый человек. Только лекарственные препараты для них используются более мягкие и щадящие. Начинается излечение с профессиональной чистки твёрдых отложений и налёта зубной эмали — механической или ультразвуковой.
Если при осмотре был обнаружен кариес, то проводится его терапевтическое лечение. Затем лечится гингивит медикаментозными средствами с антисептическими и противовоспалительными свойствами. Проводятся мероприятия по устранению обнаруженных патологий (корректируется прикус, уздечка и т.п.).
Мази и гели считаются эффективными средствами для малышей до 4-х лет. Например, мазь Холисал имеет обезболивающее и противовоспалительное свойство, что позволяет назначать его для облегчения состояния больного, особенно, когда режутся молочные или постоянные зубы. Мази и гели наносят непосредственно на воспалённый участок.
Антибиотики в таблетках или в виде инъекций назначают детям в сложных случаях (наличие в организме инфекций бактериального происхождения). При повышенной температуре назначаются полоскания, обильное питьё, антиоксиданты, детские жаропонижающие препараты, приём витаминов.
Мерами профилактики должны стать регулярное посещение детского стоматолога, обучение правилам ухода за полостью рта, контроль родителей за формированием гигиенических навыков.
Симптомы заболевания
Реакция развивается стремительно, признаками ангионевротического отека у детей являются опухшие губы, шея, лицо. Нередко поражается верхняя часть торса, кисти, стопы, зона гениталий. Отек Квинке виден на глазах у ребенка – опухают веки с одной или двух сторон.
- При поражении миндалин картина схожа с ангиной.
- Об отеке гортани свидетельствует охрипший голос, затрудненное дыхание, порывистый кашель, посинение и затем постепенное побледнение кожи.
- Припухлость, проявившаяся в одной зоне, может возникнуть в другой. Это преимущественно относится к масштабной отечности.
- Когда отекает полость рта и язык, становится затрудненной речь.
- При локализации процесса в ЖКТ ребенок может пожаловаться на покалывание языка, после этого возможны понос и рвота, резкие боли в области кишечника.
- Редко возникает отек оболочек мозга. При нем ребенок не может до конца наклонить голову вперед, жалуется на головную боль, ведет себя заторможено. Могут появляться судороги, рвота.
- В случае поражения только кожи, может появиться суставная боль, лихорадка, ребенок может потерять сознание.
Патологическое состояние может сохраняться от часа до нескольких суток.
Как начинается ангиоотек у ребенка?
Сразу после контакта с аллергеном резко нарастает перечисленная симптоматика. Это происходит за считанные минуты.Источник: Г. И. Смирнова. Крапивница и отек Квинке //Аллергические болезни у детей. Под ред. М.Я. Студеникина, И.И. Балаболкина. М.: Медицина, 1998: 279-287 Если надавить на отечную область, ребенок не испытает боли, а вы почувствуете плотную припухлость, на которой после надавливания не будет характерного углубления.
Что делать после удаления молочного зуба: общие рекомендации
В стоматологических клиниках удаление молочных зубов проводят под анестезией. Исключение делают только для подвижных, сильно качающихся единичек. Анестезия подбирается разная:
- местная — небольшой укол с предварительным обезболиванием десны;
- седация закисью азота — подача «веселящего газа» через маску для снижения тревожности;
- в наркозе — при множественном удалении или отдельных показаниях для лечения во сне.
При использовании местной анестезии губа и щека в области удаляемого зуба теряют чувствительность. Восстанавливаются ощущения в течение 1,5-3 часов, и в этот промежуток времени родителям стоит приглядывать за малышом, отвлекать его.
Странные ощущения онемевших тканей приводят к тому, что дети начинают их прикусывать зубами. А так как чувствительность отсутствует, укус может сильно травмировать губу или щеку изнутри. Чтобы этого не произошло, стоит занять ребенка чем-то интересным — посмотреть мультфильмы или поиграть в любимые игры.
Питание после удаления молочного зуба: сколько нельзя есть, выбор продуктов
Второй момент, который нужно учитывать взрослым — питание. И это не только традиционный вопрос о том, сколько нельзя есть после удаления молочного зуба. Пищевые ограничения касаются:
- времени голодного интервала — 2 часа после удаления;
- выбора продуктов — на несколько дней нужно убрать из меню твердые продукты, предлагать ребенку пюре, желе, омлеты, детские растворимые каши.
Есть особенности и у питьевого режима:
- исключить питье через трубочку, газированные напитки;
- отказаться от кисломолочных продуктов — кефира, ряженки, питьевого йогурта;
- убрать чрезмерно холодные или горячие напитки;
- пить много в течение первых суток.
Родикова Татьяна
Дети часто спрашивают, как выглядит молочный зуб после удаления. Я показываю. Многие ребята просят забрать зуб с собой. Малыши кладут вырванные зубки на ночь под подушку и получают подарочки от «зубной феи». Приятная сказочная традиция, превращающая удаление в маленькое приключение.
Что можно и нельзя после удаления зуба у ребенка
Из кабинета врача ребенок выходит со стерильным тампоном на месте удаленного зуба. Ватку убирают через 20 минут.
Первые трое суток после хирургической процедуры нельзя:
- активно заниматься спортом — испытывать значительные физические нагрузки;
- прогревать область удаленного зуба — накладывать компрессы, посещать баню, сауну;
- ковырять лунку острыми предметами (зубочистками, спичками), касаться языком или руками;
Правильное поведение после удаления зуба;
- жевать пищу на стороне, противоположной месту удаления;
- аккуратно полоскать полость рта после приемов пищи (набрать воду, подержать и выплюнуть);
- чистить зубки мягкой щеткой, обходя лунку.
- принимать препараты, назначенные доктором, в дозировке по возрасту;
- прикладывать лед к щеке в области удаленного зуба для снижения болевых ощущений.
Взрослым рекомендуется отвлекать ребенка от мыслей об удаленном зубике. Лучше всего занять малыша спокойными настольными играми, просмотром любимой сказки, чтением книг.
Подобный подход снизит уровень стресса и избавит ребенка от переживаний о стоматологической процедуре. А также поможет избежать ненужного исследовательского любопытства и изучения ранки в десне.
Чем полоскать рот после удаления зуба у ребенка
Полоскание в первые дни после удаления категорически запрещено. Агрессивные активные движения могут спровоцировать выпадение сгустка из лунки, стать причиной кровотечения.
Вместо полоскания детский стоматолог-хирург обязательно порекомендует ротовые ванночки. Делать их несложно. Ребенок набирает в рот антисептический раствор, держит на месте удаления несколько минут и аккуратно дает вытечь жидкости, просто приоткрыв рот.
Состав для ванночек может быть практически любой. Малышам рекомендован слабо концентрированный солевой раствор, раствор соды. Детям постарше можно предложить Мирамистин, раствор Хлоргесидина — продаются в любых аптеках.
Солдатенкова Алина
Большинство рекомендаций после удаления зуба направлены на сохранения кровяного сгустка в лунке. Очень важно, чтобы он не выпал. Сгусток служит естественной защитой ранки от бактерий, ускоряет заживление. Особенно важно наблюдать за лункой при удалении 4 молочного зуба у детей (жевательного). Заживление ранок после извлечения резцов или клыков проходит быстрее и обычно без последствий.
Причины возникновения
Комплекс иммунологических реакций вызывают чаще всего:
- продукты питания;
- лекарства;
- летучие аллергены (пыльца, химические вещества и др.);
- укусы насекомых.
Заболевание может иметь неаллергическую природу. В этом случае, помимо аллергенов, его вызывают: стресс, инфекционные заболевания, внешние факторы (например, переохлаждение), интоксикация организма.Источник: А. В. Ляпунов. Крапивница и отеки Квинке у детей // Детская аллергология. Под ред. А.А. Баранова, И.И. Балаболкина. М.: ГэотарМедиа, 2006; 486-497.
Медицине известно также достаточно много случаев, когда причина такой реакции организма не была установлена.
Причины и факторы риска
Слизистая оболочка полости рта ребенка часто подвергается травмированию. К появлению язв могут привести температурные воздействия (горячая пища и напитки), прикусывание внутренней поверхности щек или губы; повреждения острыми краями пломбы, брекетами или собственными тканями зуба в случае сколов эмали. В норме иммунный ответ позволяет быстро устранить патологический процесс, слизистая заживает, а бактерии не успевают вызвать сильное воспаление и изъязвление.
Ослабленный детский иммунитет не справляется с этой задачей, что приводит к развитию афтозного стоматита. Небольшое количество условно-патогенных бактерий, заселяющих полость рта, начинает активно размножаться. Нередко болезнь возникает на фоне или в результате перенесенной тяжелой инфекции: гриппа, ОРВИ, острого тонзиллита, инфекционного мононуклеоза и пр.
Основные факторы риска:
- пищевые аллергии, аллергические реакции на гигиенические средства, например на зубную пасту;
- дефицит витаминов и микроэлементов вследствие строгой диеты или нарушения усвояемости пищи;
- наследственная предрасположенность;
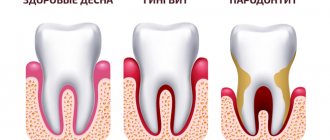
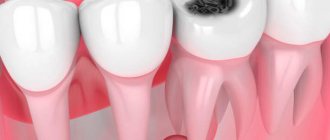
- очаги инфекции в полости рта: кариес, хронический периодонтит, пародонтиты, гингивиты;
- частые респираторные заболевания;
- тяжелые системные заболевания: патологии эндокринной системы, сосудов, обменные нарушения и пр.
Задать вопрос
Первая помощь
Нужно незамедлительно вызвать скорую помощь. Медики могут принять решение о неотложной госпитализации, если у пациента наблюдается затрудненное дыхание, опух язык, присутствует симптоматика, указывающая на поражение кишечника.
Что делать до приезда врачей?
Первая помощь, которая должна быть оказана при первых симптомах отека Квинке у детей, подразумевает освобождение дыхательных путей, проверку интенсивности дыхания, частоты сердечных сокращений, артериального давления. Иногда нужно проводить сердечно-легочную реанимацию, поэтому после первого же случая родителям рекомендуется пройти курсы оказания первой помощи. На завершающем этапе следует ввести ребенку лекарства.
К средствам оказания первой помощи относятся:
- глюкокортикостероиды («Преднизолон», «Дексаметазон»);
- антигистамины;
- адреналин.
Последовательность введения: адреналин, потом глюкокортикостероид, потом антигистамин. Если реакция умеренная, то адреналин исключают.
| Адреналин | Его вводят внутримышечно в бедро (средняя треть снаружи) из расчета 0,01 мг на каждый кг веса ребенка. Если эффекта нет, то инъекции повторяют каждые 15 минут. |
| Глюкокортикостероиды | Вводят внутримышечно в ягодицу или внутривенно. Можно вылить лекарство из ампулы под язык – так эффект наступит быстрее. Дозировка «Преднизолона» – от 60 до 150 мг, «Дексаметазона» – от 8 до 32 мг. |
| Антигистамин | Предпочтительнее внутримышечная инъекция. Возможен прием таблетки, но эффект наступит позднее. Дозировка зависит от лекарства. Например, «Лоратадин» – 10 мг, «Цетризин» – 20 мг. |
Важно! При отеке гортани экстренно проводится трахеостомия.
Лечение ангионевротического отека у детей
- прекращение контакта с аллергеном;
- вывод аллергена из организма (сорбенты, обильное питье);
- применение антигистаминов, глюкокортикостероидов, мочегонных и других препаратов, в зависимости от индивидуальных показаний.
План лечения может различаться и включать другие мероприятия и сложную лекарственную терапию. Это зависит от типа болезни, количества рецидивов и других факторов. Необходимо получить консультацию специалиста.
Источники:
- И.И. Балаболкин. Крапивница и ангионевротические отеки у детей // Педиатрия, 2009, т.87, №2.
- Г. И. Смирнова. Крапивница и отек Квинке // Аллергические болезни у детей. Под ред. М.Я. Студеникина, И.И. Балаболкина. М.: Медицина, 1998: 279-287.
- А. В. Ляпунов. Крапивница и отеки Квинке у детей // Детская аллергология. Под ред. А.А. Баранова, И.И. Балаболкина. М.: ГэотарМедиа, 2006; 486-497.
Грек Елена Анатольевна Clinic
Автор статьи
Грек Елена Анатольевна
Врач высшей квалификационной категории
Специальность: аллерголог
Стаж: 23 года
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Республиканская детская клиническая больница
Что же такое лимфаденопатия у ребенка? Это увеличение лимфатических узлов в одной или нескольких областях организма вследствие какого-либо заболевания. Для чего они нужны? Лимфоузлы – это «таможня» для большой территории человеческого организма. Хотя это мелкие округлые образования размерами с фасоль или горох, тем не менее им предназначено быть первым барьером для возбудителей инфекционных заболеваний: бактерий, вирусов, грибов, простейших, препятствуя распространению инфекции вглубь тела. Поэтому лимфатические узлы располагаются поодиночке или группами, но всегда в стратегически важных местах.
Лимфаденопатия – это симптом заболевания. Какого именно? На этот вопрос ответит врач. К сожалению, не всегда этот важный симптом оценивается адекватно и своевременно. Родители должны знать, что при обнаружении одного или нескольких увеличенных лимфоузлов в одной группе нужно проконсультировать ребенка у педиатра. В большинстве случаев причиной увеличения лимфоузлов являются инфекционные процессы (вирусные, бактериальные, грибковые, протозойные), реже – аутоиммунные заболевания, болезни накопления. Однако такими причинами могут быть и злокачественные новообразования.
Среди инфекционных причин чаще всего увеличение лимфоузлов обусловливают стафилококковая или стрептококковая инфекции – тонзиллит, фарингит, скарлатина, осложненный кариес, фурункулы, заболевания верхних дыхательных путей, реже – дифтерия, туберкулез, чума. В данном случае жалобы, тщательный осмотр, сбор анамнеза, анализ реакций Манту и календаря прививок помогут определиться и назначить лечение. Нередко причиной является болезнь «кошачьей царапины», когда у ребенка спустя несколько дней, а то и 2-3 недели после нанесения ребенку царапины на руках или ногах замученным им котом, увеличиваются и становятся болезненными лимфоузлы подмышечной или паховой областей соответственно. В таком случае врач назначит адекватную антибактериальную терапию.
Из вирусных инфекций следует думать о краснухе, ветрянке, паротите, цитомегаловирусе, инфекционном мононуклеозе, ВИЧ-инфекции. Для диагностики этих состояний будут иметь значение повышение температуры тела, сыпь на коже и слизистых, боль при открывании рта, одутловатость лица, храп по ночам, гнойная ангина, наличие контактов с больными накануне.
Однако при этом многообразии причин врач, проявляющий онконастороженность, выделит группу пациентов с подозрением на злокачественную опухоль или заболевание крови и направит ребенка к онкогематологу на консультацию.
При лечении онкологического заболевания ранняя диагностика — это важнейший шаг на пути к выздоровлению. Лечение больного на первой стадии является самым перспективным и самым дешевым. К сожалению, многие люди убеждены, что у детей практически не встречаются злокачественные опухоли. Однако это не так. Являясь, к счастью, достаточно редким заболеванием, среди причин смертности детей в возрасте до 15 лет злокачественные опухоли занимают после травм второе место. Как показывают данные статистических исследований, ежегодно из 100 тысяч детей этого возраста у 14-15 выявляются злокачественные новообразования.
К симптомам, которые должны насторожить у ребенка с лимфаденопатией, относятся значительное похудание за короткое время, стойкое снижение аппетита, боли в костях, повышенная утомляемость (ребенок быстрее, чем обычно, утомляется, забывая даже о самых любимых играх), вялость, бледность кожи, синяки на теле без очевидных травм, кровоизлияния в слизистые оболочки, необъяснимые подъемы температуры тела.
Но несмотря на наличие или отсутствие этих симптомов у ребенка, родители должны понимать, что до выяснения причин нельзя греть лимфоузлы, проводить какие-либо физиопроцедуры (электрофорез, аппликации и др.), смазывать чем-либо. Любые физиопроцедуры на область лимфоузлов противопоказаны, так как способны усугубить процесс, спровоцировав быструю прогрессию и снизив таким образом шансы на выздоровление при еще более затратном лечении. Известны случаи, когда такие ошибки становились фатальными.
Таким образом, в своевременной диагностике и начале лечения внимательность и благоразумие родителей играет огромную роль. Кто, как не родители, смогут вовремя заметить изменения в состоянии своего ребенка — и вовремя обратиться к специалистам, не наделав по дороге ошибок? Как писал американский ученый-онколог Чарльз Камерон: «Не будьте ни слишком беспечны относительно возможности заболевания раком у детей, ни слишком обеспокоены. Но будьте начеку!»
| Врач гематолог детский КРУ «ДКБ» | Тарасенкова А.А. |
Ответить
Цены
| Наименование услуги (прайс неполный) | Цена |
| Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный, лечебно-диагностический, амбулаторный | 1750 руб. |
| Назначение схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Аллергенспецифическая иммунотерапия (АСИТ) — поддерживающий курс (без учёта стоимости препарата) | 8100 руб. |
Диагностика аденовирусной инфекции
Диагностировать аденовирусную инфекцию в большинстве случаев не составляет особого труда. Врач собирает анамнез, проводит обследование, определяет характерные симптомы и на их основании ставит диагноз. Подобный способ называют клиническим. Особенно он точен, когда болезнь носит распространенный характер, в зимний или весенний период.
В редких случаях требуется более точное диагностирование аденовирусов из-за сходства симптомов с проявлениями гриппа или других, более редких респираторных инфекций. В таком случае применяют лабораторные методы исследования, на анализ берется кровь4.
Существует точная методика выявления аденовирусной инфекции посредством исследования крови.
В качестве дополнительных диагностических мероприятий могут быть проведены микроскопические исследования содержимого носа и ротоглотки, для исключения бактериальной инфекции.