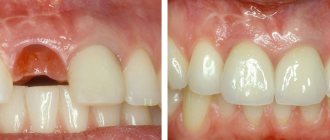
Мукоцеле в гайморовых пазухах — доброкачественное новообразование. На начальных стадиях никак не проявляется или сопровождается симптомами гайморита, что затрудняет своевременное выявление. Со временем разрастается, оказывает давление на окружающие анатомические структуры. Лечение только хирургическое после тщательной компьютерной диагностики.
ЛОР-отделение ЦПС «Доктор Левин» специализируется на оказании помощи пациентам с проблемами верхнечелюстных пазух. За 20 лет работы разработаны программы хирургического лечения для различных клинических ситуаций. Операции проводят только челюстно-лицевые хирурги с глубоким пониманием анатомии верхней челюсти и отточенными мануальными навыками. Современное оснащение отделения помогает поставить точный диагноз, выбрать оптимальную схему лечения и выполнить оперативное вмешательство с высокой точностью.
Причины образования мукоцеле в верхнечелюстных пазухах
Мукоцеле гайморовых пазух — кистоподобная опухоль, выстланная эпителием и заполненная слизью. Встречается редко. Образуется в результате перекрытия отверстия, соединяющего пазуху с полостью носа, приводит к нарушению оттока и накоплению жидкости. Растет медленно, но постепенно вырабатывая слизь, увеличивается в размерах и деформирует окружающую кость.
Основные причины возникновения:
- хроническое воспаление пазухи инфекционного характера;
- травма верхнечелюстного синуса;
- аллергические заболевания;
- грибковые синуситы;
- предыдущие оперативные вмешательства.
Причины образования
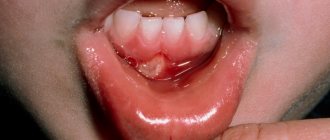
К причинам возникновения данного заболевания относятся перенесенные ранее травмы и воспалительные заболевания разнообразной этиологии. Нередки случаи возникновения мукоцеле из-за обструкции слюнной железы ротовой полости камнями. У младенца симптомы мукоцеле могут проявляться из-за ряда различных патологий – таких, например, как атрезия выводных протоков слюнных желез.
У специалистов нет единого мнения касательно причин развития ранул – например, многие стоматологи считают, что частотность образования данной патологии слюнной железы вызвана особенностями её строения. Другие же считают, что вероятность возникновения данной патологии закладывается генетически или же на стадии развития эмбриона.
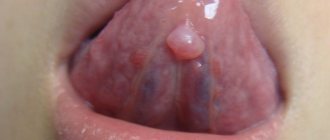
Одна из весомых причин появления мукоцеле слюнной железы – это привычка постоянно прикусывать нижнюю губу или любым другим способом её травмировать. Эти постоянные механические микротравмы приводят к созданию очага инфекции и заражению. Значительно реже новообразование появляется, например, на внутренней поверхности щек, на верхней губе или на языке.
Симптомы
Симптоматика отличается в зависимости от стадии развития мукоцеле
Латентный период
Чаще всего начальная стадия протекает совершенно бессимптомно. Редко возможны выделения из носа в результате временного открытия протока или прорыва содержимого мукоцеле. На этой стадии возможно воспаление новообразования. Пациенты отмечают симптомы, схожие с проявлениями обычного ОРВИ или гайморита. Нос закладывает, выделяется слизь и/или гной. Жалобы на неприятный запах в носу, ухудшается обоняние. Иногда мукоцеле приводит к кровотечениям.
Бессимптомное течение или схожесть с гайморитом не вызывает подозрений у пациентов, и в этом коварство заболевания. На начальной стадии мукоцеле определяется чаще всего случайно на компьютерной томограмме при обследовании пазух при подготовке к другим операциям. Заболевание без выявления и своевременного лечения продолжает развиваться и со временем выходит за пределы пазухи.
Выход за пределы синуса
При разрастании мукоцеле проявляется болями и отечностью в области лица, глаз, челюсти. Патология может проявляться парестезией и асимметрией лица в результате давления на первую ветвь тройничного нерва. Боли могут иррадиировать в верхнюю челюсть, сложно открывать рот. Мукоцеле может обманчиво отдавать в зубы, развивается некариозное поражение зубных тканей. Иногда боль отдает в десны, возможен цианоз.
При близком расположении к глазнице происходит давление на органы зрения и глазной нерв. Опухает область около внутреннего угла глаза, возможно выпирание глазных яблок. Пациенты жалуются на давление изнутри на глаза, которое сопровождается слезотечением. Может мутнеть зрение, двоиться картинка, в тяжелых случаях потеря зрения.
В запущенной ситуации пациента одолевает головная боль. От нее избавляет только сильное обезболивающее. Параллельно наблюдается хроническая усталость.
Классификация мукоцеле слюнной железы
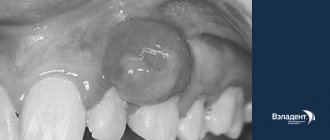
По признаку места образования и протекания патологического процесса стоматологи выделяют кисту малой и большой слюнной желез. Если мукоцеле располагается на нижней губе, по причине происхождения его разделяют на истинный и экстравазальный. Истинная, или, как их еще называют, ретенционная киста не имеет собственную оболочку, но всегда покрыта капсулой железы сверху. Капсула образуется из-за того, что проток слюнной железы закупоривается, и происходит застой слизи.
Экстравазальное или посттравматическое новообразование на нижней губе возникает по причине нарушения целостности внешней капсулы, которое сопровождалось выпусканием секрета во внешние ткани. Абсолютно все новообразования-кисты слюнной железы, вне зависимости от природы происхождения, подразделяют на две главные категории:
- Истинное образование, оболочка которого обладает эпителиальной выстилкой. Наиболее популярным местом расположения ретенционной кисты является приушно-жевательный и поднижнечелюстной участки.
- Псевдокиста, лишенная эпителиальной основы. К данному подвиду также относятся мукоцеле слюнных желез. Чаще диагностируются на слизистой оболочке нижней губы и в подъязычной зоне.
Чем опасно заболевание
Если не удалить мукоцеле, возникают воспалительные и механические осложнения
Воспалительные осложнения
В результате инфицирования мукоцеле развивается пиоцеле с серьезными последствиями:
- Воспаление распространяется на соседние ткани и пазухи, приводя к скоплению гноя
- В некоторых ситуациях при нагноении мукоцеле возникает наружный свищ
- Высок риск гнойного менингита, менингоэнцефалита
- В тяжелой ситуации развивается абсцесс головного мозга
Механические осложнения
Связаны давлением мукоцеле на анатомически-важные структуры, в результате происходит:
- Разрушение окружающей костной ткани
- Дистрофические изменения в пазухах
- Нарушение кровоснабжения в сосудах
- Смещение глазного яблока или слезных желез
- Нарушение функций органов зрения
- Невралгия
Гигантское мукоцеле червеобразного отростка
УЗИ сканер HS50
Доступная эффективность.
Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Мукоцеле — киста червеобразного отростка, содержащая слизь различной консистенции — от желеподобной массы до водянистой жидкости, которую в этом случае расценивают как водянку отростка, является своеобразным редким новообразованием червеобразного отростка и, по данным разных авторов, встречается в 0,02-0,5% всех аппендэктомий [3, 6, 9]. Патогенез развития мукоцеле до настоящего времени неясен. Большинство авторов полагают, что причиной формирования мукоидной кисты является хроническое воспаление отростка с рубцовым сужением основания аппендикса, облитерацией, сдавлением или закупоркой его просвета [4]. При этом происходит нарушение оттока слизи при сохраненной секреторной функции эпителия слизистой оболочки отростка. Другие полагают, что кисты и дивертикулы могут быть врожденными или приобретенными, при этом последние обычно представляют собой грыжеподобное выпячивание слизистой оболочки через отверстие между мышечными волокнами в результате разрушения стенки отростка при остром аппендиците [8]. И, наконец, согласно номенклатуре опухолей Международного противоракового союза (1965) мукоцеле развивается из остатков примитивной мезенхимы и относится к доброкачественным опухолям, иногда склонным к озлокачествлению.
Различают полные кисты, которые занимают весь просвет отростка, за исключением основания, где облитерирован просвет, и неполные, при этом киста располагается интрамурально или занимает часть просвета [3]. Кисты размером до 3 см считаются малыми, до 6 см — средними и более 9 см — гигантскими [3]. В литературе встречаются следующие названия данного патологического состояния: миксома червеобразного отростка, слизистая киста, мукоцеле, миксоглобулёз.
Осложнения мукоидных кист — воспалительные (перитонит), механического характера (заворот или перекручивание отростка, непроходимость кишечника), озлокачествление, прорыв слизистых масс в брюшную полость с имплантацией и распространением слизеобразующих клеток по брюшине, массивным обсеменением брюшной полости и образованием псевдомиксоматоза, имеющего злокачественное течение. Больные с псевдомиксоматозом погибают в течение 1-2 лет [4, 7]. При ретроцекальном расположении червеобразного отростка с развитием мукоцеле возможно распространение процесса по типу псевдомиксоматоза в забрюшинное пространство с образованием наружных свищей [1]. Описаны случаи грибкового поражения (криптококкоза) мукоцеле аппендикса [10].
Клинически мукоцеле обычно протекает под видом хронического аппендицита или неопределенного желудочно-кишечного дискомфорта, иногда имитирует кисты яичников, опухоли брюшной полости или прямой кишки. Отсутствие патогномоничных клинических признаков, свойственных исключительно мукоцеле аппендикса, затрудняет точное дооперационное распознавание этого редкого заболевания [2, 3, 5, 6]. Диагноз устанавливается или уточняется лишь во время операции. В литературе имеются единичные сообщения о дооперационной диагностике мукоцеле аппендикса [11, 12].
Приводим собственное наблюдение гигантской миксомы червеобразного отростка, принятой за новообразование брюшной полости. При этом обращаем особое внимание на изображение миксомы аппендикса, полученного с помощью различных методов лучевой диагностики, которых в доступной литературе мы не встретили.
Больной К., 1936 г.р., поступил в абдоминальное отделение МРНЦ РАМН с предварительным диагнозом «новообразование брюшной полости». Жалоб нет, живот мягкий, симметричный. При пальпации в правой подвздошной области определяется объёмное образование диаметром до 10 см. Рентгенография органов грудной клетки — очаговых изменений не выявлено. Экскреторная урография: почки — без патологических образований, мочеточники расположены обычно, не расширены, мочевой пузырь правильной формы, с четкими контурами. Во время ирригоскопии патологических изменений в толстом кишечнике не выявлено.
Компьютерная томография органов брюшной полости до и после внутривенного введения 40 мл ультрависта: в правой подвздошной области определяется образование неправильной формы размером 12,4 х 5,9 см с ровными контурами, плотностью 33-35 ед, без изменения после введения контрастного вещества (рис. 1). Структура образования неоднородная, с наличием точечных и тяжистых включений, прослеживается тонкая капсула, местами утолщенная и уплотненная, с наличием кальцинации по задней стенке. Верхний полюс образования располагается в илеоцекальном углу, спереди оно прилежит к передней брюшной стенке, медиально — к сигмовидной кишке, сзади — к m.iliacus и правым общим подвздошным сосудам, внизу — спускается в виде ножки в малый таз, плотно прилегая к стенке прямой кишки и мочевого пузыря. Признаков поражения указанных органов не выявлено. Образование подвижно, при сравнении с данными ранее проведенного КТ-исследования отмечается изменение формы и положения. Увеличенных лимфатических узлов в подвздошной области и забрюшинно не выявлено.
Рис. 1.
Мукоцеле червеобразного отростка. Компьютерная томограмма.
При ультразвуковом исследовании в правой подвздошной области определяется образование Г-образной формы с четкими контурами, размером 12,7 х 6,4 х 5,9 см, подвижное, в начале исследования образование располагалось поперечно, в конце исследования переместилось вверх и расположилось вдоль восходящего отдела толстого кишечника и начальной трети поперечно-ободочной кишки. Структура образования неоднородная за счет правильного чередования зон повышенной и пониженной эхогенности толщиной 2-6 мм. Отчетливо определяются симптомы дорзального усиления звука и латеральные акустические тени (рис. 2). Свободной жидкости в брюшной полости, патологически увеличенных лимфатических узлов не выявлено. Печень, почки — без очаговых изменений. Заключение: кистозное образование брюшной полости.
Рис. 2.
Мукоцеле червеобразного отростка. Эхограммы правой подвздошной области в продольной и поперечной плоскостях.
При оперативном вмешательстве в правой подвздошной области выявлено мобильное образование величиной 14x8x6 см, тесно прилежащее к стенке слепой кишки. Патологических изменений в печени и лимфатических узлах не выявлено, выполнена типичная аппендэктомия.
Макропрепарат: аппендикс длиной 14 см с кистевидным расширением до 8 см на протяжении 11 см и наличием желеобразного содержимого. Толщина стенки на разных участках от 0,3 до 0,6 см (рис. 3).
Рис. 3.
Мукоцеле червеобразного отростка. Макропрепарат:
а
— слизистое содержимое кисты;
б
— стенка кисты.
Гистологическое исследование: слизистая киста (мукоцеле). Стенка кисты представлена фиброзной тканью, замещающей все слои стенки аппендикса, с очаговыми лимфоцитарными инфильтратами. Просвет заполнен слизью, окрашивающейся муцикармином в розоватый цвет. На большем протяжении выстилка отсутствует, только на небольшом участке в основании кисты обнаружена стенка, выстланная кубическим и цилиндрическим слизеобразующим эпителием, а также с наличием слизеобразующих клеток среди слизи (рис. 4).
Рис. 4.
Участок стенки кисты аппендикса у его основания с наличием выстилки из кубического и цилиндрического слизеобразующего эпителия со слизеобразующими клетками в просвете кисты среди слизи. Увеличение х 280.
Послеоперационное течение гладкое. При контрольном ультразвуковом исследовании через 1 год патологических изменений в области расположения червеобразного отростка и слепой кишки не выявлено.
Литература
- Владимирцева А.Л., Чатталос М.Г., Полетаев В.А. Псевдомиксома ретроцекально расположенного червеобразного отростка с прорастанием в забрюшинное пространство и наружными свищами // Архив патологии. — 1989. — т. 51. — N9. — С. 74-76.
- Дмитриевский В.Н. Киста червеобразного отростка, имитировавшая забрюшинную опухоль // Вестник хирургии. — 1981. — N2. — С. 83-84.
- Имнаишвили Б.Е., Коркелия А.А., Джвебенава А.Г. Гигантское мукоцеле червеобразного отростка // Хирургия. — 1973. — N1. — С. 133-138.
- Коренев Н.Н., Кашеренков В.Ф. Миксома червеобразного отростка // Хирургия. — 1975. — N7. -С. 105-106.
- Кохнюк В.Т. Мукоцеле червеобразного отростка // Вопросы онкологии. — 1988. — N1. — С. 87-88.
- Кузьмин В.И., Яшин Н.П., Егорова Т.М. Миксома ретроцекально расположенного червеобразного отростка // Хирургия. — 1985. — N3. — С. 117-118.
- Марков С.Н. Мукоцеле червеобразного отростка в связи с его перекрутом // Хирургия. — 1980. — N7. — С. 92.
- Русаков А.А. Руководство по хирургии. — М.: Медицина. — 1960. — т. 7. — С. 465.
- Тажимаметов Б.Т., Ибрагимов Р.И., Утаев Б.А. Ущемление миксомы червеобразного отростка в пупочной грыже // Хирургия. — 1989. — N2. — С. 124-125.
- Чекарева Г.А., Горбунова В.В. Криптококкоз мукоцеле аппендикса // Архив патологии. — 1976. — т. 38. — N11. — С. 71-73.
- Athey R.A., Насken J.В., Estrada R. Sonographic appearance of mucocele of the appendix // J. Clin. Ultrasound. — 1984. — Vol. 12. — N6. — pp. 333-337.
- Horgan J.G., Chow P.P., Richter J.O. etc. CT and sonography in the recognition of mucocele of the appendix // Amer. J. Roentgenol. — 1984. — Vol. 143. — N5. — pp.959-962.
УЗИ сканер HS50
Доступная эффективность.
Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Почему стоит доверить лечение ЛОР-отделению стоматологии
В нашем Центре применяется комплексный подход в лечении новообразований верхнечелюстных синусов
ЛОР-стоматология — это сочетание двух направлений медицины — отоларингологии и стоматологии. Позволяет объединить варианты стоматологического и ЛОР-лечения.
Условно пациентов, обратившихся к нам за помощью, можно разделить на 2 категории:
- После лечения в государственных медучреждениях. Чаще всего жалуются на зубную боль и симптомы воспаления гайморовых пазух. Зачастую такие пациенты были недообследованы, не выявлены причины проблемы, соответственно унифицированное лечение у ЛОР-врача не принесло результатов.
- Проблема выявляется при подготовке к имплантации или другим процедурам. Во время компьютерного обследования на 3D-снимке диагностируется образование в пазухе, которое является препятствием для проведения стоматологического вмешательства и требует операции по его удалению.
ЦПС «Доктор Левин» специализируется на оказании помощи при комбинированных отоларингологических и стоматологических патологиях. ЛОР отделение оснащено современным диагностическим и операционным оборудованием для проведения сложнейших вмешательств. Программы хирургического лечения проводят высококвалифицированные челюстно-лицевые хирурги с ЛОР-подготовкой.
Диагностика мукоцеле
Поскольку заболевание носит схожие симптомы с другими заболеваниями гайморовых пазух, проводится дифференцированная диагностика от острого или хронического синусита, остеотомы, кисты, полипов и других новообразований.
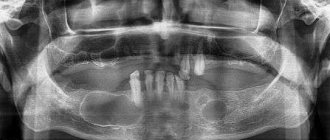
Врач ставит диагноз на основе жалоб пациента, визуального осмотра, пальпации при видимом проявлении опухоли. Могут потребоваться общие анализы крови и мочи. Но максимально точно получить представление об образовании, типе, стадии и местоположении позволяет только компьютерная томография. В нашем Центре используется 3D-томограф Sirona Galileos с настройками ЛОР-режима.
Только компьютерная томография в ЛОР-режиме позволяет оценить размеры новообразования, его точную локализацию и степень воздействия на окружающие структуры
Опытные челюстно-лицевые хирурги определяют заболевание по характерным признакам на рентгенограмме. По результатам диагностических исследований подбирается оптимальный метод устранения новообразования.
Диагностика
Процесс диагностики данной патологии включает в себя физикальное обследование, обнаруживающее наличие асимметрии лица, а также мягкого и эластичного новообразования, безболезненного при пальпации.
Пунктирование слюнной железы позволяет взять на обследование образец её содержимого – тягучей желтоватой жидкости. Биохимическое исследование обнаруживает повышение содержание белка слюны и амилазы.
Для диагностики также применяется ультразвуковое исследование слюнной железы. Оно выявляет наличие в ней округлого новообразования, имеющего ровные, четко очерченные границы. Чтобы исключить вероятность постановки ложного диагноза (это возможно, поскольку отличить истинную кисту от псевдокисты довольно сложно), рекомендуется дополнительное гистологическое исследование.
Этапы лечения
В нашем Центре все процедуры выполняются за один день, пребывание в стационаре не требуется. За один визит мы проведем подготовительные мероприятия и саму операцию.
- Подготовка Перед любой операцией обязательна гигиеническая чистка зубов для соблюдения стерильных условий в полости рта и предотвращения риска инфицирования оперируемой области.
- Удаление Выполняется в стерильном оперблоке ЛОР-отделения. Длится около часа во сне. Челюстно-лицевой действует по выбранному протоколу под визуальным контролем микроскопа.
- Контроль Проводится контрольная компьютерная томография для оценки качества проведенной операции — чтобы убедиться, что образование удалено полностью и оценить общее состояние гайморовой пазухи.
После заживления десны и снятия швов (через 10-14 дней) пациент приглашается на контрольный осмотр. Далее назначаются профилактические осмотры через 3 месяца, полгода, год для контроля ситуации.
Восстановление после операции
Без госпитализации
Поскольку общий наркоз в нашем Центре не применяется, восстановление проходит быстро, исключены постнаркотические осложнения и другие неприятности. Нет необходимости пребывания в стационаре 2-3 суток в формате 24/7. Современное оборудование и безопасные аппараты для седации позволяют организовать малотравматичную операцию. Через 30-40 минут после окончания можно возвращаться домой.
Для пациентов с кардио- и сосудистыми заболеваниями в Центре предусмотрена послеоперационная палата. Есть возможность восстановиться в течение 2-3 часов под наблюдением нашего анестезиолога-реаниматолога.
Фирменная реабилитация в день обращения
Нашим Центром разработана авторская методика ускоренной реабилитации — для желающих быстрее восстановиться после операции. Комплекс процедур проводится в день операции, в случае необходимости повторяется кусом. Направлен на минимизацию гематом, предупреждение отечности и болевого синдрома:
Медикаменты на дом
В течение недели происходит заживление. Вы получите бесплатно полный пакет необходимых лекарств и инструкцию с правилами поведения в реабилитационном периоде. Просим соблюдать прием медикаментов и следовать рекомендациям в реабилитационном периоде во избежание осложнений.
В пакете находятся необходимые лекарственные препараты и инструкция с рекомендациями в послеоперационном периоде