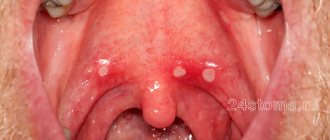
Увеличенные миндалины у ребёнка – это не заболевание, а симптом, сигнализирующий о патологических изменениях, происходящих в юном организме. Как показывает практика, к врачу родители обращаются лишь в том случае, если у малыша увеличивается температура тела, поскольку считается, что температура – это единственно весомый сигнал, говорящий о том, что ребёнок заболел. И это большая ошибка. Состояние, когда одна миндалина больше другой, или увеличиваются сразу обе, может протекать без температуры и боли в горле. И оно также требует повышенного внимания со стороны родителей.
Почему увеличиваются миндалины? Миндалины — это особые органы иммунной системы в носоглотке человека. Они состоят из лимфоидной ткани, защищают организм от болезнетворных микроорганизмов и препятствуют их дальнейшему распространению. Ведущая роль в организме принадлежит нёбным миндалинам, или гландам. Гланды расположены по бокам глотки и встречают инфекцию, которая попала внутрь с вдыхаемым воздухом или едой. Как только вирусы и бактерии контактируют с поверхностью гланд, гланды ребёнка увеличиваются. В это время в них происходит усиленная выработка лейкоцитов – клеток, которые атакуют и уничтожают инфекцию. Когда враг повержен, гланды возвращаются к исходному размеру. Иными словами, большой размер нёбных миндалин говорит о том, что они ведут борьбу с патогенной микрофлорой.
Но даже когда гланды находятся в здоровом состоянии, важно не терять бдительность: в норме у каждого человека на слизистых живут бактерии, которые никак себя не проявляют, но под воздействием благоприятных условий, они начинают размножаться, провоцируя гипертрофию гланд. К таким причинам увеличения миндалин у детей относят:
- переохлаждение;
- аллергические реакции;
- искривлённая носовая перегородка;
- хронические заболевания лор-органов;
- слишком сухой воздух;
- проживание в месте с неблагоприятной экологией.
Степени увеличения миндалин.
Выделяют четыре стадии увеличения гланд. На первой стадии гланды занимают треть пространства между глоткой и нёбом. В этом случае говорят, что они слегка увеличены. Симптомы заболевания никак себя не проявляют.
На второй стадии гланды занимают уже половину свободного пространства. Появляется дискомфорт при проглатывании жидкости, еды и при дыхании. Гипертрофия ткани средняя.
На третьей стадии глотать становится очень затруднительно, поскольку лимфоидная ткань увеличивается до внушительных размеров.
Четвёртая стадия характеризуется тяжёлой гипертрофией, когда гланды полностью перекрывают глотку. Такое состояние мешает полноценному дыханию и питанию.
Если началось воспаление гланд, без своевременно начатого лечения стадии быстро сменяют друг друга.
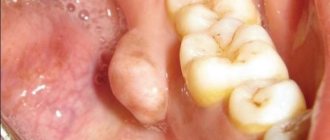
Понятие «рыхлые миндалины»
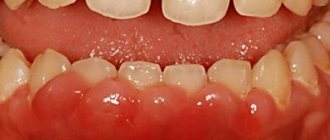
Миндалины или гланды располагаются за небными дугами и создают защитный барьер на пути бактерий и микробов. В нормальном состоянии они практически незаметны. В случае развития воспалительного процесса они начинают увеличиваться в размере, становятся как бы набухшими и выпуклыми.
Это происходит из-за воспаления лимфоидной ткани, которая первая сталкивается с вредным воздействием патогенных микроорганизмов.
Рыхлые миндалины могут быть в случаях:
- начала острой фазы заболевания (ОРВИ, тонзиллит, фарингит и другие заболевания);
- хронической формы заболеваний горла;
- как остаточное явление после тяжелых инфекционных заболеваний (ангина, скарлатина и другие).
Рыхлые миндалины требуют определенного ухода, так как в них застревают остатки пищи, что является отличной флорой для размножения бактерий и развития воспалительных процессов.
Когда стоит обратиться к врачу?
Если родители заметили, что у ребёнка увеличились гланды – это уже веский повод показать малыша лор-врачу. Чем раньше будет выявлена проблема и проведено лечение горла, тем более благоприятным будет прогноз.
И разумеется, не нужно откладывать визит к оториноларингологу, если помимо гипертрофированной миндалины заметны следующие признаки:
- постоянная боль в горле;
- большие лимфоузлы, которые к тому же сильно болят;
- красное горло;
- нёбный налет белого цвета;
- налёт на поверхности гланд;
- сухость и першение в глотке;
- трудности при глотании.
Все эти симптомы могут не сопровождаться повышением температуры, но независимо от этого требуют осмотра у лор-врача.
Если у ребёнка увеличена миндалина с одной стороны — это тревожный знак. Помимо классического воспаления такое состояние может говорить об образовании паратонзиллярного абсцесса или флегмоны. Это гнойные воспаления глотки. Оба состояния требуют хирургического лечения. В противном случае гной может попасть в организм и привести к сепсису.
Основные причины возникновения
Заметив у ребенка рыхлые миндалины, которые явно выделяются своими округлыми формами не стоит паниковать и скупать все аптечные препараты, предназначенные для лечения заболеваний горла. Такое состояние указывает на начало развития воспалительного процесса.
Миндалины начали формировать местную защиту, чтобы попавшие на них патогенные микробы не проникли дальше в организм.
Интересно: у маленьких детей миндалины вырабатывают специальные ферменты, помогающие расщеплять пищу во рту.
Основной виновник рыхлости – изменение в работе железы на гландах. В определенных случаях миндалины не справляются с воздействием внешних инфекций. Для борьбы с микробами вырабатывается большое количество лимфоцитов, но их не всегда достаточно. В результате начинают развиваться болезненные процессы в горле и носоглотке.
Есть несколько основных причин появления рыхлых миндалин.
Попадание в ротовую полость и носоглотку патогенных вирусов или бактерий. В фолликулах и лакунах начинается выработка плазмоцидов, микрофагов и лимфоцитов. Если иммунная защита не справляется, начинается развитие таких заболеваний, как тонзиллит, фарингит и другие.
Снижение иммунитета ребенка после перенесенных инфекционных заболеваний в результате железы на гландах работают неправильно и гланды остаются объемными и неплотными.
Сильное переохлаждение или простуда.
Остаточное явление после перенесенных ОРВИ или ОРЗ.
Наличие в ротовой полости хронических заболеваний (кариозное разрушение зубов, пародонтита, долго не заживающие раны и подобное). Лимфатической системе приходится регулярно подавлять патогенную микрофлору, как результат – отечность на миндалинах.
В случае частых тяжелых заболеваний горла, особенно ангин, начинается повреждение лимфоидной ткани в результате слизистая поверхность миндалин остается деформированной навсегда.
Лечение.
Эффективная тактика лечения будет выбрана лор-врачом только после установления причины гипертрофии миндалин.
В зависимости от причины воспаления пациенту назначаются:
- антибактериальные препараты, если возбудитель болезни – бактерии. Причём лекарство нужно пропить «от и до» — строго определённое количество дней, даже если ребёнку стало легче. Непрерывное лечение – залог быстрого выздоровления без осложнений;
- противовирусные препараты, если возбудитель заболевания — вирусная инфекция;
- противогрибковые средства, если причина воспаления – грибки;
- полоскания и орошения горла антисептиками – постоянно полоскать горло необходимо, чтобы смыть патогенную флору со слизистых оболочек;
- антигистаминные препараты для снятия отёчности тканей, и если причина дискомфорта в горле – аллергическая реакция;
- промывания лакун нёбных миндалин от патогенной флоры (оптимально начинать промывания с 6-7 летнего возраста);
- физиотерапевтические процедуры (лазерная, ультразвуковая, фотодинамическая терапия, ультрафиолетовое воздействие и др.)
Некоторые родители считают, что проще удалить гланды и избавиться от сопутствующих им проблем. Но это не выход! Для удаления нужны строгие показания: больше четырёх ангин в течение года, плохие ревмопробы, паратонзиллярный абсцесс и осложнения на сердце, почки и суставы. Если показаний нет, нужно наблюдаться у лор-врача и при необходимости проводить своевременное лечение.
Как лечить хронический тонзиллит?
В данном случае лечение должно проходить только под контролем врача. Его необходимость обусловлена тем, что тонзиллит истощает иммунитет ребенка, а при незаконченном лечении может обостряться и приводить к разного рода осложнениям: болезни почек, патологии сердца, бронхиты, псориаз, заболевания остальных ЛОР-органов.
Возможны несколько вариантов ЛОР лечения, подходящий определяет врач после осмотра ребенка. В некоторых случаях потребуется сдать общий анализ СОЭ – скорость оседания эритроцитов, который позволит выявить инфекцию даже в скрытой форме и незамедлительно приступить к лечению.
Чтобы вылечить хронический тонзиллит, применяют один из 2-х вариантов терапии: консервативную или оперативную.
Первый предполагает прием антибактериальных, противовирусных, антигистаминных препаратов. Также назначают местные антисептики и гомеопатию и физиотерапевтические процедуры (УФО, электрофорез).
Показанием для операции являются частые ангины, гнойные воспаления, поражения других органов, возникшие на фоне тонзиллита. Если по всем симптомам вы считаете, что у ребенка данное заболевание – обращайтесь к специалисту. В медицинском ведет прием опытный врач, который диагностирует болезнь и назначит эффективное лечение, даст рекомендации по профилактике хронического тонзиллита. В клинике также возможно сдать анализы детям и взрослым с получением быстрого результата на электронную почту. Для записи на прием воспользуйтесь удобной формой на сайте или номером горячей линии
Что такое аденоиды?
Аденоидами называют три из шести лимфоидных образований (миндалин) так называемого лимфоидного «кольца Пирогова»: две трубные миндалины (расположенные вокруг устьев слуховых труб) и носоглоточную миндалину (расположенную в центре свода носоглотки. Кроме этих трех миндалин в «кольцо Пирогова» входят две небные миндалины (тонзиллярные) и одна язычная (расположенная у корня языка перед надгортанником). Функция «кольца Пирогова» очень важна. Это главный «страж» организма на «входных воротах» от возможного проникновения инфекции. Все что поступает в наш организм извне: воздух для дыхания, пища и вода, все проходит тщательный контроль со стороны лимфатических образований носо- и рото- глотки («кольца Пирогова»). И воспаление, это ничто иное, как ответ организма на инфекционный агент (вирус, бактерию или грибы), с целью блокировать инфекцию, не дать ей проникнуть внутрь организма, уничтожить и вывести.
Традиционные методы диагностики (осмотр ЛОР врача или педиатра)
В обычной поликлинике для диагностики хронического аденоидита и гипертрофии аденоидов используют осмотр носа, горла и ушей с помощью металлических инструментов для осмотра ЛОР органов: носовых и ушных зеркал и шпателя с освещением отраженным светом, используя обычный налобный рефлектор (налобное зеркало) или налобный осветитель в виде фонарика. При этом ЛОР врачу (или педиатру) видна только область преддверия носа и близлежащие отделы носа. Носоглотка – место анатомического расположения аденоидов при этом не обозрима. Осмотр является контактным (при осмотре носа крылья носа в области преддверия расширяются носовым зеркалом, при осмотра уха вставляется ушное зеркало в слуховой проход)
Кроме этого возможно будет произведено пальцевое исследование носоглотки на предмет субъективной оценки размера аденоидов (врач через рот ощупывает носоглотку и поверхность аденоидов, пытаясь определить их размер). Этот метод не является достоверным, неприятен маленькому пациенту и травматичен для аденоидных вегетаций.
Разновидности чистки рыхлых миндалин
Для профилактики возникновения воспалительных процессов на рыхлых миндалинах следует проводить их регулярную чистку. Более глубокое очищение производится в медицинском учреждении.
В случае с маленькими детьми такая манипуляция в домашних условиях неприемлема. Ребенку проводят ультразвуковое воздействия. А затем при помощи специального шприца орошают всю гортань. Это позволяет удалить с миндалин остатки пищи, налет и патогенные микроорганизмы. Процедура проводится не менее 10 раз как в качестве лечения, так и профилактики возникновения заболеваний.
Для детей старшего возраста можно воспользоваться следующим способов чистки миндалин:
- Просим ребенка широко открыть рот. Выпуклой стороной чайной ложки необходимо надавить на одну из гланд.
- Воздействие производится до тех пор, пока их лакун не появятся белесые выделения.
- Ребенок должен тщательно прополоскать горло раствором морской соли.
- Такое же действие проводим со второй миндалиной.
Подобную чистку можно проводить не только во время болезни, но и для ее профилактики.
Терапия и профилактика
Маленькие дети чаще болеют различными заболеваниями горла, чем взрослые. Если у ребенка наблюдается склонность к возникновению воспалительных процессов в миндалинах, родители могут проводить следующие профилактические мероприятия:
- Строго следить за гигиеной рта. Чистка зубов не реже чем два раза в день. Полоскание рта обычной кипяченой водой после каждого приема пищи.
- Своевременное лечение всех стоматологических проблем. Кариозные бактерии способны вызывать постоянную отечность на миндалинах.
- Домашнее либо медицинское промывание лакун. Самостоятельно это делается полосканием горла раствором фурацилина или с антисептиком.
- Полоскание зева отварами из лечебных трав: ромашка, календула, шалфей. Травы рекомендуется чередовать.
Если лечение и профилактика не приносят должного эффекта, врач может принять решение об удалении миндалин. Делается это в следующих случаях:
- Тяжелые ангины 5 и более раз в год.
- Терапия, лечение и чистка не приносят никаких результатов.
- Необратимые изменения в лимфоидной ткани, при которых гланды перестают выполнять защитную функцию.
- Патологическое разрастание миндалин, негативно воздействующее на дыхательные пути и органы слуха.
Хирургическое вмешательство предусмотрено только в очень тяжелых случаях. Это крайняя мера, которая лишает ребенка первоначального защитного барьера. После удаления гланд инфекция напрямую будет попадать в верхние дыхательные пути, и провоцировать заболевания.
Для того чтобы не понадобились крайние меры, нужно внимательно относиться к здоровью ребенка. Не заниматься самолечением, проводить больше времени на свежем воздухе, занимаясь подвижными играми и закаливать горло.
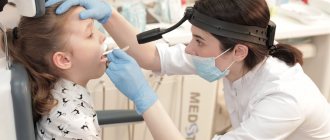
Современные методы диагностики (эндоскопический осмотр уха, горла и носа ЛОР врачом)
Золотой стандарт диагностики (и единственно верный) – это эндоскопический осмотр носоглотки ЛОР врачом, имеющим хороший навык и опыт работы с детьми от рождения. Эндоскопический осмотр – это осмотр с помощью видеокамеры, с дополнительным мощным освещением и увеличением и выводом на телевизионный экран, на котором и доктору и родителям ребенка будут хорошо видны не только все структуры носа, но и носоглотка с устьями слуховых труб и аденоидными вегетациями. При этом врач оценит степень их увеличения, воспаление слизистой, характер отделяемого, наличие и размер дыхательного просвета. Осмотр производится специальной детской насадкой – трубочкой менее 3-х миллиметров в диаметре, осмотр бесконтактный, абсолютно безболезненный, не требует специальной подготовки (ЛОР врач только закапает перед осмотром сосудосуживающие капли в возрастной дозировке) и не имеет противопоказаний и применяется у детей с рождения.
Конечно при такой диагностике пальцевое исследование не требуется.
Очень важно, что при эндоскопическом осмотре ушей, не будет пропущен такое значимое осложнение, как экссудативный отит (скопление жидкости за здоровой, не воспаленной барабанной перепонкой). Благодаря хорошему освещению и увеличению барабанная перепонка при эндоскопическом осмотре прозрачна, поэтому хорошо видна жидкость и пузырьки воздуха за ней. Тогда как при осмотре обычным способом барабанная перепонка если она не воспалена, отражает свет фонарика и выглядит серой и непрозрачной, жидкость за ней увидеть невозможно.
Сравнительная характеристика традиционного осмотра ЛОР органов и эндоскопического осмотра ЛОР органов
| Критерии | Традиционный осмотр ЛОР органов | Эндоскопический осмотр ЛОР органов |
| Стоимость | Низкая себестоимость осмотра, в связи с применением инструментов и рефлектора | Высокая себестоимость, из-за применения дорогостоящей аппаратуры |
| Безболезненность | Метод контактный, может быть неприятным из-за инструментального расширения входа в нос для осмотра, использование ушного зеркала так же контактно. Пальцевое исследование травматично и может быть болезненным | Метод бесконтактный, безболезненный, так как применяются насадки менее 3-х мм. в диаметре |
| Достоверность диагностики | Осмотр поверхностный, структуры носа осматриваются только в передних отделах, носоглотка недоступна для осмотра, аденоиды и устья слуховых труб не видны, невозможно оценить состояние среднего уха за здоровой барабанной перепонкой | Достоверность диагностики аденоидита, гипертрофии аденоидов, осложнений на ЛОР органы 100%. Все структуры носа, носоглотки, уха и горла осматриваются с выводом на экран с дополнительным увеличением и освещением. Ошибка в диагностике исключена. |
| Точность выставленного диагноза | Диагноз предположительный | Диагноз достоверный с оценкой возможных рисков и осложнений |
| Назначение лечения | Гипердиагностика, высокая вероятность назначения антибактериальной терапии «на всякий случай» | Назначение адекватной терапии |
| Оценка динамики на фоне лечения | Оценка лишь внешних признаков и симптомов (наличие насморка, кашля и пр.) | Оценка как динамики симптомов, так и ослизнения и размера аденоидов, развития или купирования осложнений. |
| Рекомендации удаления аденоидов | Возможно назначение удаления аденоидов в случае возможности их сохранения и наблюдения. | Назначение удаления аденоидов только при наличии показаний к удалению и объективной оценки отсутствия эффекта от лечения. |
| Кто может проводить диагностику | Педиатр, ЛОР врач с любым опытом и квалификацией | ЛОР врач с практическими навыками и опытом эндоскопического осмотра ЛОР органов у детей с рождения. |
Лабораторные методы диагностики (цель – уточнение причины хронического аденоидита и/или гипертрофии аденоидов)
Для установления причины увеличения аденоидов, как правило назначают развернутый анализ крови, мазок из носа на цитологию (клеточный состав отделяемого из носа), Кровь на общий иммуноглобулин Е (для исключения аллергической природы или аллергического фона), кал на яйца глистов и соскоб на энтеробиоз (нередко аденоиды увеличиваются на фоне глистных поражений), возможно анализ ПЦР на вирус Эпштейна бара (при подозрении на мононуклеоз)
Симптомы хронического аденоидита и гипертрофии аденоидов
- Частый затяжной насморк
- Заложенность носа, вплоть до полного отсутствия носового дыхания
- Вследствии предыдущего симптома ребенок часто дышит с открытым ртом днем или во время сна
- Кашель, в том числе сухой ночной (вследствии стекания слизи по задней стенке глотки)
- Храп во время сна
- Снижение внимания и быстрая утомляемость в связи с недостатком получения кислорода при носовом дыхании
Можно ли «махнуть рукой» на эти симптомы?
Даже неосложненную форму хронического аденоидита нельзя оставлять без внимания, кислородное голодание которое формируется на фоне затрудненного носового дыхания или дыхания через рот, проявляется снижением возможностей памяти, усидчивости, внимания, обучаемости. Ребенок становится раздражительным, капризным, быстро устает. Иммунная система, находится в постоянном напряжении хронического воспаления, в результате чего появляется симптом естественного иммунодифицита, из-за истощения клеточных элементов иммунной системы и ребенок становится ослабленным, часто болеющим. При большой степени гипертрофии может измениться лицевой скелет, формируется так называемый «аденоидный» тип лица с вытянутой нижней частью скелета, изменением прикуса, приоткрытым ртом.
Кроме этого мы боимся формирования осложнений
Осложнения при хроническом аденоидите и гипертрофии аденоидов:
- Острый средний отит
- Экссудативный отит (так называемый «немой» отит, когда при отсутствии боли происходит снижение слуха из-за накопления жидкости за барабанной перепонкой)
- Стойкая кондуктивная тугоухость
- Частые ангины
- Трахеит, бронхит
- Гайморит, этмоидит, синусит