Диагностика верхнечелюстных синуситов одонтогенной природы является актуальной проблемой оториноларингологии, стоматологии и челюстно-лицевой хирургии, так как их возникновение является следствием заболевания и лечения зубов и челюстей [1]. В структуре синуситов, по мнению ряда исследователей, доля одонтогенных синуситов составляет от 14 до 24% [2, 3].
Распространенность различных форм кариеса среди трудоспособного населения и неудовлетворительная организация стоматологической службы делают эту проблему не только медицинской, но и экономической и социальной.
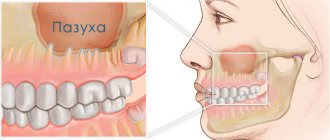
Рентгеновская компьютерная томография (РКТ) является оптимальным вариантом исследования альвеолярного отростка, полости носа, околоносовых пазух и окружающих мягких тканей при подозрении на одонтогенную природу синусита. Несмотря на высокую лучевую нагрузку, проведение РКТ позволяет одномоментно дать оценку состояния костей лицевой зоны и определить их анатомические особенности, выявить связь с «причинным» зубом, уточнить локализацию инородного включения и степень воспалительных изменений слизистой. В случаях длительного воспаления в сочетании с перепломбировкой канала оперативное удаление материала является единственным действенным методом лечения, для планирования которого необходимо знать пространственную анатомию [4]. Эти данные можно получить при проведении РКТ.
При прогрессировании синусита в зависимости от характера воспаления изменяется толщина прилежащей костной стенки: при острых гнойных процессах возникает остеопороз, при хронических рецидивирующих процессах — остеосклероз, при осложненных формах — остеомиелит и деструкция костной стенки [5].
Изменяется и ретромаксиллярная (ретроантральная) клетчатка как структура, интимно расположенная к трансформированной костной стенке. Анатомически она представлена большей частью крылонебного отростка жирового тела щеки, расположена в подвисочном пространстве и крылонебной ямке. Жировое тело, которое прилежит к верхней и нижней челюстям, служит проводником воспалительных процессов одонтогенного происхождения, первично развивающихся в челюстях [6].
Магнитно-резонансная томография (МРТ) позволяет выявить более «тонкие» изменения в мягких тканях. При подозрении на раннюю стадию грибкового синусита рекомендуется использовать МРТ как метод, наиболее чувствительный к инвазии костной стенки [7]. Но данный метод имеет ряд недостатков: «недостоверность» пространственной анатомии костных структур, трудности выявления костных стенок одонтогенных кист, пломбировочного материала, артефакты от металлических конструкций, а также высокую частоту гипердиагностики и др., которые серьезно ограничивают его применение [8].
Цели исследования — изучить варианты изменения жировой клетчатки и заднебоковой костной стенки верхнечелюстной пазухи и определить дифференциально-диагностическую ценность изменений ретромаксиллярной жировой клетчатки и задней костной стенки верхнечелюстной пазухи у больных одонтогенным гайморитом по данным РКТ и МРТ.
Почему возникает перфорация и как ее избежать
Избежать таких последствий можно при правильном планировании удаления на компьютерном томографе и соблюдении щадящих протоколов удаления.
Существует группа пациентов с анатомией корней, которые верхушками проникают в пазуху, и если подобных пациентов вести, как стандартный протокол удаления — перфорация и все сопутствующие осложнения будут наверняка. Только это видно на изображении, которое строит компьютерный томограф специальном в ЛОР режиме, а это возможно далеко не в любой клинике. В нашем Центре это позволяет сделать новейшее оборудование SIRONA-SIEMENS, а диагностический программный комплекс GALILEOS.
Изучив КТ-снимок, хирург должен быть готов к внештатной ситуации. Если перфорация все же случается, важно провести ее немедленное микрохирургическое закрытие в условиях стерильного оперблока во избежание развития воспалительного процесса.
Даже опытный врач без хорошего изображения на современном дорогом томографе может не заметить деталей и пропустить пациента к обычному хирургу-стоматологу, не обратить внимания на анатомические особенности и не провести необходимых действий. Пациент об этом узнает потом сам по характерным симптомам:
- прохождение воздуха, свист и хлюпанье в лунке удаленного зуба;
- пенистые кровяные или желтоватые выделения из носа;
- странные беспричинные органические запахи в носу и во рту,
- изменение тембра голоса (гнусавость).
Если не провести своевременное экстренное закрытие соустья после удаления зуба, отверстие само может не зарасти никогда. Ткани десны заживают, эпителизируются, сжимаются, но кости в области такого свища между носом и ртом никогда не срастаются из за разницы сроков роста кости и десны, десна мгновенно займет все свободное место, медленно растущая кость просто не успеет заполнить собой дефект.
В течение 2-3 недель образуется тонкий свищевой ход из полости рта в пазуху. При этом диаметр лунки сокращается естественным способом за счет образования рубцовой ткани, симптомы перфорации могут временно пройти или не проявляться. Но это не препятствует проникновению инфекции из за проникновения пищи в пазуху.
В результате пазуха воспаляется, появляются признаки одностороннего гайморита, что должно смутить думающего пациента (иногда бывают совпадения, но, синуситы-гаймориты, приходящие, как сопровождение гриппа или простуды — всегда двусторонние).
Прочие причины возникновения перфорации
Остальные 5% клинических случаев перфорационных повреждений пазухи приходятся на следующие причины:
- Не идеальное эндодонтическое лечение каналов зуба — врач-терапевт лечил каналы, поторопился, дал избыточную силу при пломбировке канала, под действием вращающегося каналонаполнителя с давлением пломбировочный материал провалился за пределы корня зуба. Мы часто встречаем случаи, когда в толще пломбировочного материала иногда обнаруживается даже фрагменты эндодонтических инструментов, которые заклинивает в канале и рвет на куски, оставляя металлические фрагменты в разных местах корня зуба;
- Карательный синус-лифтинг — неопытный, или грубый врач не чувствует плотность тканей, прорывает мембрану Шнейдера, костный материал продавливается в разрыв и попадает в пазуху;
- Авторская имплантация — случается, что из-за отсутствия навыков проведения синус лифтинга и желания восстанавливать отсутствующую кость, принимается решение — имплантат ставится в ту остаточную кость, что есть, без костной пластики. Итог: имплантат полностью проваливается или частично выходит в пазуху.
Обломок эндодонтического инструмента в канале зуба
Результаты
Изучены результаты РКТ и МРТ 70 мужчин и 54 женщин в возрасте от 12 до 75 лет. Одонтогенный верхнечелюстной синусит выявлен справа в 73 случаях, слева — у 47 больных, у 4 пациентов обнаружена двусторонняя локализация процесса.
У 72 (63,2%) больных на РКТ определялось уплотнение (асимметричное повышение денситометрической плотности) ретромаксиллярной клетчатки. Рентгенологические проявления одонтогенного синусита были в виде: деструкций альвеолярного отростка (n
=14), грибковых поражений (
n
=10), одонтогенных кист (
n
=6), в 6 случаях определялся пломбировочный материал. Причем у 2 больных изменения были обнаружены на контралатеральной стороне одонтогенного поражения (у одного пациента биопсия подтвердила рак альвеолярного отростка, у другого — фиброзно-отечные полипы). Асимметричное утолщение костной стенки в костном окне программы просмотра имелось в 22 (19,3%) случаях, в мягкотканном — в 30 (26,3%) случаях.
У 16 (14%) больных на РКТ наблюдалось истончение (уменьшение толщины) ретромаксиллярной клетчатки, причем одонтогенный верхнечелюстной синусит в этом случае выявлялся в виде: одонтогенных кист (n
=6) и грибковых синуситов (
n
=2). Утолщение костной стенки в костном окне было выявлено в 1 случае, в мягкотканном окне — в 3 случаях.
У 10 (8,8%) больных на РКТ отмечалось сочетание истончения и уплотнения жировой ткани. Причинами синусита в 8 случаях была деструкция альвеолярного отростка и в 2 случаях — одонтогенные кисты. Утолщение костной стенки в костном окне было выявлено в 1 случае, в мягкотканном окне — в 2 случаях.
У 1 (0,8%) больного на РКТ определялось расширение прилегающей жировой клетчатки (одонтогенная внутрикостная киста распространялась в переднюю стенку и не соприкасалась с задней стенкой верхнечелюстной пазухи). Толщина стенок при просмотре в мягкотканом и костном режимах симметрична.
При МРТ-исследовании у 8 (80%) больных определялось асимметричное снижение интенсивности сигнала в режиме Т1 от ретромаксиллярной клетчатки, а ее истончение выявилось в 3 (30%) случаях. Изменений со стороны костной стенки у этих больных не выявлено.
Почему стоит доверить лечение отделению ЛОР-стоматологии
ЛОР-стоматология объединяет два направления медицинских услуг и вариантов лечения — отоларингологию и стоматологию. Это современный формат работы клиники по комплексной реабилитации при лечении травматических и воспалительных процессов на верхней челюсти, проникающих в гайморову пазуху или проходящих по ее границам.
Центр Приватной Стоматологии «Доктор Левин» много лет специализируется на оказании помощи пациентам с комбинированной ЛОР и стоматологической патологией. Лечебные и хирургические программы лечения проводят кандидаты медицинских наук, челюстно-лицевые хирурги с ЛОР-подготовкой.
Статистика за 20 лет работы Центра и за крайние 10 лет работы Отделения, к сожалению, неумолима. Основные поставщики пациентов с осложнениями — наши коллеги, попавшие в тупик неуспешного плана лечения. Мы благодарны коллегам, не стесняющимся присылать к нам пациентов с ЛОР-осложнениями, несмотря на репутационный ущерб. Всегда возможно избежать драматичной развязки, если вовремя приостановить лечение.
Пациенты и методы
Нами был проведен анализ результатов 114 РКТ и 10 МРТ пациентов с одонтогенным верхнечелюстным синуситом. РКТ-исследование проходило в отделении компьютерной томографии Курской областной клинической больницы (КОКБ) на рентгеновских компьютерных томографах (США) моделей NXI и VCT в аксиальной и коронарной проекциях. МРТ-исследование — на томографах моделей SIGNA PROFILE 0,2 Т и SIGNA OVATION 0,35 Т в аксиальной, сагиттальной и коронарной проекциях. Измерения производились с помощью программы просмотра диагностических изображений RadiAnt DICOM Viewer инструментами line и ellipse.
Как мы лечим
Лечение проводится только комплексное и стремится к проведению в одно посещение, одномоментно:
- Гигиеническая чистка и стоматологическое лечение Готовим полость рта к стерильной хирургической работе. Перелечиваем скомпрометированные корни. Операции проводятся только в санированной полости рта во избежание повторного инфицирования.
- Операция Проводится в хирургическом отделении при соблюдении всех условий стерильных оперблоков. Ультразвуком убираются воспалительные процессы, удаляются корни, спровоцировавшие, либо поддерживающие воспаление, устраняются все воспалительные элементы, удаляются кисты, полипы, мукоцеле, инородные тела.
- Ортопедия Фиксируются временные коронки или любые другие ортопедические элементы, маскирующие проведенные работы. Делаем все, чтобы не отправить пациента домой без зубов!
Мы не приветствуем радикальную и карательную хирургию!
Будьте уверены в том, что после операции мы никогда не задержим Вас в стационаре без крайней необходимости.
Левин Дмитрий Валерьевич Главный врач и основатель ЦПС «Доктор Левин»
Классификация и осложнения перфораций гайморовых полостей
В зависимости от диаметра отверстия принято выделять:
- Малые перфорации – от пяти миллиметров;
- Средние перфорации – от шести до семи миллиметров;
- Большие перфорации – более восьми миллиметров.
В зависимости от периода развития процесс протекает:
- В острой форме – его выявляют либо уже во время процедуры, либо сразу же после неё;
- В хронической форме – его выявляют лишь через несколько суток после стоматологического лечения.
Локализация обуславливает наличие следующих видов перфораций:
- Палато-синусные – находятся с нёбной стороны;
- Альвеолярно-синусные – находятся на альвеолярном отростке;
- Вестибуло-синусные – находятся в преддверии ротовой полости.
Перфорации, которые не были диагностированы вовремя, всегда провоцируют инфекционное поражение и развитие воспалительных процессов в виде перфоративного гайморита. Больной страдает от ощущения заложенности носа и интенсивных гнойных выделений с кровяной примесью. Из-за попадания в пазуху жидкой пищи из рта, развиваются инфекционно-воспалительные процессы надкостницы альвеолярного отростка, гнойное поражение челюстной кости.
Госпитализация
Дневной стационар в нашем Центре — это послеоперационный поддерживающий сервис пациентов. Необходим при наличии у пациента сопутствующих кардиологических вопросов, например гипертоническая болезнь, аритмия, АОШ и т.д.
Щадящие ультразвуковые хирургические протоколы проведения низкотраматичных операций PiezoSurgery в сочетании с микроскопной хирургией, проводимой операционными бригадами из пар опытнейших врачей-хирургов нашего Центра, позволяют проводить лечение так деликатно, что Вам не потребуется обязательная в госпитализация, которую так любят навязывать в больницах Москвы.
Все операции проводятся только в медикаментозном сне, без болевых и нервных перегрузок.
Лечение будет проведено с уважением к Вашему личному времени, в сжатые сроки и в комфортное время, операционные бригады и анестезиологическое отделение работают без выходных и праздников.
Перфорация верхнечелюстной пазухи: диагностика
Для того, чтобы точно поставить диагноз, хирурги-стоматологи ЦЭЛТ:
- Проводят сбор анамнеза, в котором присутствует удаление зуба верхней челюсти или эндодонтическое лечение, операция по восполнению объёма кости или вживлению имплантата;
- Проводят осмотр, который позволяет выявить причину прободения, зондируют лунку, а также просят пациента сделать выдох, открыв рот и закрыв нос;
- Назначают пациенту рентгенографическое исследование гайморовых полостей и ортопантомографию;
- Назначают пациенту эндоскопическое обследование носовых полостей.
Киста околоносовой пазухи — симптомы и лечение
Лечение зависит от типа кисты, её расположения и размера. Если она меньше 1 см и нет выделений, то врач предлагает консервативные методы: регулярное обследование, таблетки, спреи и капли. Если киста больших размеров или есть гнойное отделяемое, то потребуется операция.
Медикаментозное лечение кист
Метод позволяет устранить неприятные симптомы и причины образования кисты: отёк, воспаление и блок соустья пазухи. Медикаментозное лечение эффективно и может облегчить состояние пациента на ранних стадиях заболевания. Однако оно не поможет, когда фиброзная оболочка кисты стала слишком плотной.
Применяются препараты:
- сосудосуживающие капли — быстро уменьшают отёк в области соустья и нормализуют вентиляцию пазух полости носа; лекарства этой группы вызывают зависимость, безопасно использовать их можно не более 5 дней подряд;
- антигистаминные средства — помогут, если киста вызвана аллергией;
- муколитики — нормализуют отток слизи;
- антисептики — помогают бороться с воспалением и очищают поверхность слизистой оболочки полости носа;
- топические глюкокортикостероиды — наиболее эффективны при лечении аллергической риносинусопатии, затяжных синуситов, гиперплазии слизистой оболочки в области соустья и остиомеатального комплекса;
- обезболивающие — уменьшают боль, возникшую из-за давления кисты на окружающие ткани [6];
- пробиотики — нормализуют микрофлору полости носа и носоглотки, что важно при лечении хронического воспаления верхних дыхательных путей.
Хирургическое лечение
Показания:
- киста более 8 мм;
- неэффективность консервативного лечения;
- признаки нагноения внутри кисты [7].
Самый популярный метод лечения кист — это прокалывание, или пункция. Хирург прокалывает стенку кисты тонкой иглой и откачивает гнойное отделяемое [1]. Однако этот метод имеет только временный эффект. Прокалывание кисты, как и самопроизвольное вытекание её содержимого, на некоторое время избавляет от боли. Но постепенно киста снова срастается и начинает накапливать гнойную жидкость. Чтобы удалить её полностью, потребуется более серьёзное хирургическое вмешательство [8].
Гайморотомия по Колдуэллу — Люку
Проводится через разрез под верхней губой в полости рта. Это классический метод удаления кисты пазухи, однако сейчас он практически не используется из-за высокой травматичности: после операции могут формироваться рубцы, спайки и нарушаться работа пазух.
Микрогайморотомия
Малоинвазивная хирургическая методика, которая проводится через переднюю стенку гайморовой пазухи. В кости формируется отверстие 4–8 мм, и киста удаляется специальными инструментами. Выполняется под общим обезболиванием. Недостатком является риск повреждения ветвей тройничного нерва и формирование стойкой лицевой невралгии.
Функциональная эндоскопическая ринохирургия (Functional Endoscopic Sinus Surgery, FESS-хирургия)
Этот метод считается самым щадящим и эффективным: при процедуре не делаются ненужные надрезы и проколы на лице пациента. Выполняется через полость носа под контролем эндоскопа. Позволяет достигнуть всех околоносовых синусов, включая клиновидную, лобную пазухи и клетки решётчатого лабиринта. Операцию проводят под местной и общей анестезией [17].
Дополнительные преимущества:
- можно применять для лечения детей;
- уменьшают вероятность рецидива кисты;
- в стационаре нужно находиться не более двух дней;
- разрез быстро заживает;
- операция не оставляет шрамов;
- нет риска, что появятся спайки [18].
Относительные недостатки: требуются подготовленные специалисты и специальное оборудование, из-за чего операция стоит дорого.
Профилактика – лучшее средство против воспаления носовых пазух
Конечно, на 100% застраховаться от синусита и более тяжелых воспалительных процессов не сможет никто. Профилактика поможет укрепить иммунитет и выстроить защитный барьер против вирусов, бактерий и инфекций. Чтобы предупредить гайморит без симптомов у взрослого или ребенка, стоит придерживаться простых правил:
- Избегать переохлаждения. Да, низкая температура сама по себе не провоцирует простуду и насморк. Но вызывает сужение кровеносных сосудов и делает слизистые оболочки более уязвимыми к вирусам и инфекциям. В холодную, дождливую и ветреную погоду важно правильно утепляться – и хронические воспаления носовых пазух вам не грозят.
- Чаще промывать нос. Это нужно делать осенью во время эпидемий простуд и гриппа, а также весной во время цветения деревьев и кустарников. Для промывания подойдут обычные солевые физрастворы, которые эффективно удаляют бактерии и аллергены.
- Правильно питаться. Иммунитет слабеет от недостатка питательных веществ. Включите в свой рацион больше натуральных продуктов – свежего мяса и рыбы, злаков и медленных углеводов, овощей и фруктов. А от полуфабрикатов и фастфуда лучше отказаться, или хотя бы свести их употребление к минимуму.
- Пить витамины. Сейчас много специальных витаминных комплексов и добавок с растительными активными компонентами. Они работают мягко, но эффективно: результат заметен уже в течение 1-2 недель. А главное – они полностью безопасны, не вызывают привыкания и не имеют побочных эффектов.
Что можно включить в терапию при лечении?
Не знаете, чем лечить верхнечелюстной синусит помимо таблеток? Вам нужны растительные препараты. Они хороши и при лечении уже имеющихся воспалительных процессов, и в качестве профилактики. Их эффективность объясняется особым составом активных компонентов. Как правило, это экстракты трав.
В каждой капсуле такого средства целый набор, включающий до 10 и более лекарственных растений. Именно такой состав и способствует быстрому устранению причин заболевания – любых вирусов и бактерий в организме, а также помогает вылечить синусит или гайморит еще на начальной стадии.
Всего одна капсула в день – и ваши носовые пазухи свободно дышат, а здоровье остается в норме даже в периоды сезонных простуд!