Исследование на кандиды
Кандидоз – это заболевание, вызванное дрожжеподобными грибами Кандида (Candida), которое может поражать кожу, слизистые оболочки, внутренние органы.
Грибы Кандида распространены повсеместно – в почве, воде, на овощах и фруктах, предметах повседневного пользования, домашнего обихода и т. д., и т. д. Также они присутствуют в организме человека, в незначительных количествах являясь частью нормальной микрофлоры.
Грибок Кандида представляет собою круглый или овальный одноклеточный растительный организм. Его стенка построена таким образом, что надежно защищает микроорганизм от воздействия неблагоприятных условий внешней среды и медицинских препаратов. Оптимальной для роста Candida является температура от +20°С до 27°С. Однако и при температуре тела 37°С грибы чувствуют себя вполне комфортно.
Род дрожжеподобных грибов Кандида насчитывает порядка 170 представителей. Наиболее распространенным из всех грибов данного вида является вид Candida albicans. В организме человека грибы могут обосноваться на коже или слизистых оболочках – во рту, влагалище, желудочно-кишечном тракте и пр., никак не выдавая свое присутствие. Кандида особенно «любит» ткани, содержащие много глюкозы или ее соединений (микроорганизм очень хорошо усваивает сахара), поэтому кандидоз достаточно часто обнаруживается у больных сахарным диабетом.
Толчком для развития ряда заболеваний, вызываемых кандидой (например, таких, как бактериальный вагиноз или «молочница», пневмония у новорожденных, воспаление мочеиспускательного канала, различные гнойные заболевания, стоматит, системный кандидоз), могут послужить факторы, вызывающие сбой работы иммунной системы или угнетение ее функций, например:
- тяжелые инфекционные заболевания;
- ВИЧ-инфекция и другие иммунодефицитные состояния;
- онкологические заболевания;
- сахарный диабет;
- применение антибиотиков нового поколения;
- применение кортикостероидных препаратов;
- преклонный или детский возраст;
- беременность.
Развитие грибковой инфекции происходит, как правило, в рамках самого организма (аутоинфекция) на основе входящих в нормальную микрофлору грибов. Однако инфицирование может происходить и извне. При кандидозе свойства грибка остаются неизменными – изменяется только реакция на него организма (происходит снижение уровня местной защиты). Кандидоз может протекать в одной из двух форм:
- поверхностной, при которой поражаются кожа и слизистые оболочки;
- глубокой, с возможным поражением нескольких систем организма, внутренних органов, проникновением грибка в кровь.
Паразитирующий грибок прикрепляется к эпителиальным клеткам слизистой и внедряется в толщу тканей. Степень углубления может варьироваться от поражения клеток поверхности до всей толщины слизистой. Организм оказывает противодействие грибку, которое может привести к динамическому равновесию. Суть данного явления заключается со стороны грибка в стремлении углубиться и невозможности это сделать, а со стороны организма – вытеснить незваного гостя, что тоже не увенчивается успехом. Такое равновесие может быть удерживаемо годами. В результате смещения наступает либо выздоровление, либо рецидив заболевания. У лиц с дефицитом иммунитета возможно развитие обеих форм инфекции. В организме с нормально функционирующей иммунной системой наблюдается только поверхностный кандидоз.
В зависимости от очага поражения, различают следующие виды кандидоза:
- кандидоз слизистых оболочек ротовой полости;
- кандидоз урогенитальный (поражение грибами слизистых оболочек и кожи мочеполовых органов);
- кандидоз кожи и ее придатков (потовых и сальных желез, волос, ногтей);
- кандидоз висцеральный (поражающий внутренние органы и системы, вызывая их воспаление);
- кандидоз хронический генерализированный (тотальное поражение организма, возникающее при отсутствии адекватной терапии, с последующим переходом заболевания в хроническую форму, и возможным развитием при отсутствии дальнейшего лечения кандидозного сепсиса).
Кандидоз кожи и ее придатков характеризуется образованием очагов поражения в крупных складках, паховых впадинах, под молочными железами, более мелких межпальцевых складках. У лиц, страдающих тяжелыми патологиями, грибок может поражать ладони, стопы, гладкую кожу конечностей и туловища. В крупных складках под воздействием грибов образуются мелкие пузырьки, которые лопаются с образованием язвочек. Мелкие язвочки, постепенно сливаясь между собой, образуют одну большую по площади эрозию темно-красного цвета, которая имеет неправильную форму и обрамлена полоской отслаивающейся кожи. На открытых участках образуются красные, шелушащиеся посредине, пятна, изредка обрамленные мелкими пузырьками.
Между пальцев кистей рук (как правило, между 3-м и 4-м или 4-м и 5-м) области поражения кандидой появляются чаще всего у лиц, длительно контактирующих с водой. Образование очагов сопровождается зудом, жжением, появлением трещин и эрозий темно-красного цвета. Очаги кандидоза на ладонях и стопах представляет собой шелушащуюся поверхность с отслоениями верхнего слоя кожи или ороговевшую кожу грязно-коричневого цвета, посеченную бороздами. Если кандидоз поражает ногти, то вокруг ногтя появляется припухлость и покраснение, наблюдается утолщение околоногтевого валика, истончение и шелушение кожи (об исследовании пораженных грибком кожи и ногтей можно узнать в описании к поз 718 в разделе «Анализы» на сайте медицинской ).
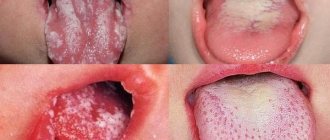
Первое место среди всех областей поражения при кандидозе желудочного тракта занимает полость рта. Одна из патологий, вызываемых грибком – кандидозный стоматит. Наиболее часто он поражает новорожденных и лиц с зубным протезами. Типичным признаком заболевания является появление характерного белого творожистого налета, вследствие чего заболевание имеет еще одно, более известное широким массам название – «молочница». Начало кандидозного стоматита характеризуется появлением отечности слизистых оболочек языка, десен, щек и незначительных очагов покраснения на них. По мере прогрессирования заболевания очаги увеличиваются и сливаются в обширные области поврежденной поверхности. На них появляется творожистый налет, который покрывает сначала незначительные участки, а потом сливается, образуя пленки различной конфигурации и размеров. После удаления пленок под ними открываются области блестящей, темно-красной поверхности. При переходе кандидозного стоматита в хроническую форму налет становится более грубым и плотным. Он плотно прилегает к пораженному участку, а после снятия оставляет под собой эрозию. Поражение грибком языка проявляется увеличением его размера, образованием на нём глубоких борозд с желто-белым налетом на дне. При выходе патологического процесса за пределы полости рта может образовываться кандидозная заеда, которая представляет собой открытую рану или трещину серовато-белого цвета и имеет четко очерченный контур. При кандидозе губ наблюдается их шелушение с образованием сероватых пластинок, истончение кожи и образование складок, появление по контуру синюшной каймы. Кандидоз ротовой полости не вызывает повышения температуры тела и воспаления лимфатических узлов.
Кандидоз может быть не только поверхностным, но и висцеральным (т. е. поражающим внутренние органы и системы организма). Одна из его форм – поражение желудка. Обычно благоприятным фактором для начала кандидоза желудка выступает язвенная болезнь. Также грибок может интенсивно развиваться при пониженной кислотности желудочного сока. Для создания колоний грибок выбирает место с изъязвленной или эрозивной слизистой, замедляя заживление ран, вызывая ощущение боли и кровоточивость.
Развитие кандидоза кишечника происходит, как правило, при длительном применении современных антибактериальных средств. Выявить данную патологию можно посредством изучения его микрофлоры. Симптомами кишечного кандидоза могут быть вздутие живота, понос, дискомфорт в области живота.
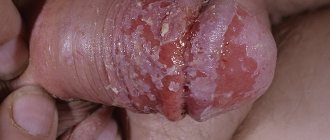
Урогенитальный кандидоз (поражение грибком мочеполовой системы) у женщин вызывает вульвовагинит (воспаление слизистой оболочки женских половых органов – вульвы и влагалища), а у мужчин – сочетание баланита и уретрита (воспаления головки полового члена и мочеиспускательного канала). Молочница женских половых органов, как оказалось, довольно часто возникает из-за чрезмерного применения «достижений цивилизации», в частности, синтетического белья и прокладок, создающих «парниковый эффект», который вызывает нарушение структуры наружных слоев кожи. Признаками молочницы являются творожистые выделения из половых путей, появление красных пятен с белесым налетом во влагалище и его преддверии, иногда высыпание мелких пузырьков вокруг области поражения. Всё это сопровождается жжением и зудом, усиливающихся во второй половине дня и ночью, во время менструации, при длительной ходьбе, после водных процедур.
Симптомами баланита у мужчин являются зуд, покраснение головки члена, образование на ней эрозивных областей, покрытых белым налетом.
Развитие хронического генерализированного кандидоза происходит у детей при нарушении работы иммунной системы, функциональности щитовидной и поджелудочной желез. Первоначально поражаются слизистые ротовой полости, затем инфекция распространяется на губы, волосистую часть головы, кожу, ногти, половые органы. Внешне пораженные области похожи на проявление псориаза (неинфекционного дерматологического заболевания воспалительного характера) или пиодермии (гнойного поражения кожи, возникающего при внедрении в неё гноеродных кокков). Следующим этапом развития заболевания может стать поражение глаз и внутренних органов – сердца, почек, легких. Еще большее углубление грибка может стать причиной поражения кровеносных сосудов и попадания его в кровоток, что вызовет разнесение его по всему организму и образование новых областей инфицирования. Кроме того разрушение грибком тканей может вызывать кровотечения. Особенно велика опасность кровотечений при поражении желудочно-кишечного тракта. Грибковый сепсис (т. е. попадание грибка в кровь) достаточно часто приводит к смерти пациента. Поскольку грибок является чужеродным организмом, его большое количество может вызывать тяжелые, нестандартные формы аллергии. При беременности может произойти внутриутробное инфицирование ребенка, а в крайнем случае – самопроизвольный аборт.
Медицине известны случаи самопроизвольного исцеления от кандидоза. Однако не стоит на это надеяться – заболевание обязательно нужно лечить. При недобросовестном подходе к лечению инфекции велика вероятность перехода ее из острой в хроническую форму. В этом случае динамическое равновесие, о котором говорилось выше – самый легкий вариант болезни. Однако вероятность такого расклада невелика: сдав позиции однажды, организм и дальше не сможет противостоять атаке грибка, что повлечет за собой все более глубокое его проникновение, поражение тканей, дистрофические изменения в них. Эта форма кандидоза уже мало напоминает молочницу – скорее она похожа на бактериальную инфекцию, аллергические или аутоиммунные заболевания. При глубоком проникновение в организм, кандида становится неуязвимой для действия наружных антигрибковых препаратов, а в некоторых случаях – даже для медикаментов системного действия.
Известно всем, что заболевание легче предотвратить, чем лечить. Профилактика кандидоза должна проводиться, прежде всего для лиц, составляющих группу риска, к которым относятся:
- пациенты длительное время принимавшие современные антибактериальные средства;
- люди, к которым применялась продолжительная иммуносупрессивная терапия (лечение с целью подавления нежелательных иммунных реакций организма);
- лица, которые на протяжении длительного времени принимали гормональные средства;
- пациенты, у которых выявлено наличие иммунодефицитных состояний.
Все эти категории лиц должны быть своевременно обследованы и, при обнаружении носительства грибковой инфекции, подвергнуты профилактическому лечению с применением противогрибковых препаратов.
Поскольку молочница передается половым путем, то при обнаружении ее у одного из партнеров, лечение необходимо проводить обоим партнерам одновременно. Применение антибиотиков должно проходить строго под контролем врача. Для повышения сопротивляемости инфекции необходимо заниматься спортом, закаливанием. Для профилактики дисбактериоза кишечника необходимо составить сбалансированный рацион питания с обязательным включением в него кисломолочных продуктов, содержащих бифидо- и лактобактерии, квашеных овощей, каш из злаковых культур с содержанием фрагментов их оболочки, а также пройти курс лечения препаратами, восстанавливающими микрофлору кишечника. Применяемые в обиходе предмета должны быть чистыми, а одежда и белье не создавать «парникового эффекта».
Кандидоз диагностируется по наличию у пациента характерных симптомов, а также посредством ряда лабораторных методов:
- микроскопического выявления грибка в исследуемой пробе;
- бактериологического исследования с посевом материала на питательные среды с целью уточнения вида возбудителя инфекции;
- выявления специфических фрагментов ДНК агента инфекции методом полимеразной цепной реакции в режиме реального времени (ПЦР-теста);
- серологических методов (т. е. посредством обнаружения в сыворотке крови антител к возбудителю инфекции; о грибковой природе заболевания свидетельствуют высокие титры антител).
В данном тесте проводится микроскопическое исследование соскобов со слизистых оболочек, мочи и кала на наличие в биоматериале дрожжевого грибка Кандиды.
Что это и для чего?
Ротовая полость каждого человека очень плотно населена микроорганизмами.
Большинство из них – безобидные сапрофиты, среди которых встречаются кокки, бациллы.
Даже спирохеты непатогенные есть.
Наш организм научился с ними благополучно соседствовать, и мы их просто не замечаем.
Но такое благополучие бывает не всегда.
Проблемы возникают тогда, когда в ротовую полость попадают чуждые ей микроорганизмы.
Например – возбудители венерических инфекций, которые очень хорошо чувствуют себя на слизистых оболочках рта и половых органов.
Список микробов, которые способны к такой смене среды обитания, достаточно широк:
- трихомонады
- бледная трепонема
- папилломавирусы человека (ВПЧ)
- вирусы герпетической группы
- гонококки
- хламидии
В принципе, в этот список можно включать практически всех возбудителей ЗППП.
Выявить их во рту и помогает мазок.
Использованная литература
- Хайтович, А.Б., Воеводкина, А.Ю. Микробиом и его влияние на здоровье человека. Крымский журнал экспериментальной и клинической медицины, 2021. — № 1. — С. 61-70.
- Краснова, Е.И., Хохлова, Н.И., Евстропов, А.Н. и др. Стрептококковая инфекция ротоглотки: подходы к диагностике и лечению. Инфекционные болезни, 2015. — № 4. — С. 30-36.
- Li, N., Ma, W., Pang, M. et al. The commensal microbiota and viral infection: a comprehensive review. Frontiers in immunology, 2019. — Vol. 10.
Диагностическая ценность мазка изо рта
По своей сути, это полностью, 100% аналог урогенитального мазка.
Отличие только в том, откуда берут диагностический материал.
Мазок изо рта помогает определить спектр микрофлоры ротовой полости у обследуемого человека, независимо от пола.
Этот метод относится к лабораторно-инструментальным методикам, выполняет одну задачу: получение диагностического материала для подробного изучения микрофлоры.
Пробы, полученные при помощи мазка изо рта, исследуются разными способами:
- микроскопия нативного материала и фиксированного, окрашенного мазка
- бактериологическое исследование (посев)
- иммунологические исследования
- молекулярно-генетические
Главное – правильно и точно собрать диагностические пробы.
Но перед тем, как их собирать – необходимо определить, кому это нужно.