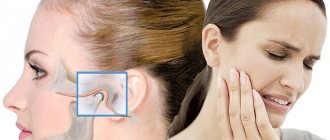
Если человек ощущает боль в челюсти, отдающую в ухо и висок, речь может идти об артрите нижнечелюстного сустава. Патология не просто болезненная, но и опасная. При несвоевременной диагностике грозит сильнейшими осложнениями, вплоть до паралича лицевых нервов. Поэтому первое, что необходимо сделать при появлении подобных симптомов, обратиться к специалисту. В 10-18% случаев диагностика и лечение артрита ВНЧС находится в компетенции стоматологов и приходится на людей от 25 до 45 лет.
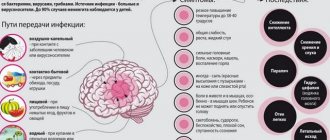
Причины развития артрита височно-нижнечелюстного сустава
Артрит проявляет ярко выраженную симптоматику не сразу, развитие может длительное время протекать бессимптомно или с небольшими болевыми ощущениями. По привычке человек реагирует на боль приемом обезболивающих препаратов, чем только усугубляет положение. Анестетики купируют симптомы, но причину не убирают. Болезнь «захватывает» все больше здоровых тканей и в итоге вместо лечения пациент получает инвалидность. Давайте разбираться, отчего может развиться артрит ВНЧС.
- 1. Механическая травма. Удар, привычка плотно сжимать зубы, активное пережевывание твердой пищи могут привести к повреждениям одного или нескольких компонентов сустава. На повреждение суставные ткани реагируют болью и расширением кровеносных сосудов. Проще говоря, кровь попадает из сосудов прямо в ткань, вызывая отек, воспаление, а при запоздалом лечении — нагноение.
- 2. Попадание инфекции. Воспалительный процесс развивается вследствие попадания в сустав патогенных микроорганизмов через кровь или прямым и контактным путями. Прямой путь попадания инфекции подразумевает воспаление ВНСЧ в результате открытой раны (ножевого или огнестрельного ранения). Если микроорганизмы проникли в хрящ с инфицированных тканей мышц или костей, тканей, то патология путь передачи называется контактным. Все заболевания полости рта (а также уха, горла и носа) могут привести к артриту височно-нижнечелюстного сустава гематогенным путем, через кровь.
- 3. Системные воспаления. Некоторые патологии воспалительного характера (герпес, гепатит, микоплазмоз, хламидиоз, волчанка) при несвоевременном лечении поражают соединительные ткани во всем организме.
Тактика лечения артроза нижнечелюстного сустава
В идеале начинать лечение артроза ВНЧС оптимально на 1 или 2 стадии. В первую очередь, важно исключить факторы риска – чрезмерную механическую нагрузку, продолжительное открытие рта, например на приеме у стоматолога, и др. Терапия должна быть непрерывной и комплексной – отдельных ортопедических мероприятий или соблюдения диеты недостаточно.
- Диета. Для снижения механической нагрузки пациенту рекомендуют перейти на мягкую пищу, а в период обострения – на пюре, соки, каши и кисломолочные продукты.
- Режим дня и образ жизни. Очень важно наладить достаточный сон и ограничить стрессы, поскольку любое напряжение заставляет рефлекторно сжимать зубы, что может усугубить ситуацию.
- Консультация стоматолога. В качестве провоцирующих факторов выступают дефекты зубного ряда, отсутствие зубов, неправильный прикус. Эти проблемы сегодня легко решаются, и пациенты с артрозом челюсти в первую очередь направляются к дантисту и ортодонту.
В лечении артроза челюсти всегда принимают участие стоматолог и ортопед
Симптоматика артрита ВНЧС
В зависимости от причины появления заболевания и характера воспаления артрит проявляется такими признаками:
- резкая боль при движении челюстью. Усиливается открытии/закрытии рта, сильно отдает в висок, затылок, язык;
- при попытке шире открыть рот челюсть смещается в сторону;
- невозможность плотно сомкнуть зубы;
- снижение слуха, головокружения;
- хруст при движении челюстью.
При обнаружении хотя бы 2 признаков, рекомендуем не дожидаться последствий, а обратиться в стоматологию. Правильная диагностика обеспечивает нужное лечение и выздоровление в сжатые сроки. На поздних стадиях стоматолог не поможет. И лечение будет стоить гораздо дороже.
Если у вас возникла проблема, похожая на описанную в данной статье, обязательно обратитесь к нашим специалистам. Не ставьте диагноз самостоятельно!
Почему стоит позвонить нам сейчас:
- Ответим на все ваши вопросы за 3 минуты
- Бесплатная консультация
- Средний стаж работы врачей – 12 лет
- Удобство расположения клиник
Единый контактный телефон: +7
Записаться на прием
Особенности диагностических мероприятий при дисфункции ВНЧС
Для наиболее точной диагностики поражения суставной поверхности нижней челюсти в месте соединения с височной костью черепа, специалисты используют следующие методы и такой план обследования:
- выяснение особенностей жизнедеятельности пациента (специфика работы, наличие хронических заболеваний, психоэмоциональный фон);
- опрос пациента на предмет вероятной причины патологических изменений в челюсти (травмы, воспалительные процессы в ротовой полости, прошлый стоматологический анамнез, наличие неврологических патологий);
- визуальный осмотр наружной поверхности проекции сустава и ротовой полости, если это возможно;
- пальпаторное обследование суставов мандибулы, что помогает выявить напряжение мышц, отечность и смещение;
- прослушивание звуков при открывании рта, которые могут быть в виде щелчков или треска;
- определение амплитуды подвижности челюстей;
- выявление объема возможных движений;
- оценка функциональности жевательных мышц;
- определение правильности прикуса;
- рентгенологическое исследование зубочелюстного аппарата, которое станет наиболее информативным для исключения других патологий зубов и десен;
- метод магниторезонансной томографии позволяет исследовать мягкие структуры челюсти, например, внутрисуставной хрящ и его физиологическое положение, правильность которого определяет состояние ВНЧС;
- результаты компьютерной томографии дадут послойное изображение костной структуры челюстей.
Результаты данных обследований могут требовать консультации и лечения у стоматолога-хирурга, травматолога или ортодонта.
Как лечит артрит сустава нижней челюсти?
При появлении болезненных ощущений и симптомов тугоподвижности необходимо обеспечить покой ВНЧС. Меньше двигать челюстью, принимать только жидкую пищу, не сжимать плотно зубы. Обращение в стоматологию – обязательно. Только квалифицированный специалист сможет сказать, почему воспалился сустав и назначить оптимальное лечение. Диагностика заключается в исследовании анализов крови и рентгенографии. В зависимости от ситуации рекомендуют:
- холодные компрессы;
- медикаментозное лечение (антибиотики широкого спектра действия, болеутоляющие препараты);
- физиопроцедуры.
В случае если консервативное лечение оказывается неэффективным будет назначена операция. Народные методы лечения не только малоэффективны при артрите височно-нижнечелюстного сустава, зачастую они опасны. Отвары, компрессы и мази по бабушкиным рецептам могут снять боль и отек, но причину заболевания они не удалят, более того, некоторые из них в состоянии воспалить сустав еще сильнее. Последствия спрогнозировать невозможно, особенно при гематогенном способе заражения сустава. 20% пациентов, которые лечились самостоятельно, зарабатывают паралич сустава.
Симптомы артроза челюстного сустава и диагностика болезни
Первые признаки заболевания обычно возникают в возрасте 32-50 лет. Если пациент хорошо проинформирован о симптомах и лечении артроза челюстного сустава, болезнь можно распознать еще в зародыше.
Симптомы артроза челюсти — памятка для самодиагностики!
Вас должны насторожить следующие изменения:
- регулярное щелканье в суставе при движениях нижней челюстью — хруст как бы “отдает в голову”;
- ограничение подвижности — например, рот при зевании раскрывается не так широко, как раньше;
- ухудшение слуха — звуки становятся глуше, уши часто закладывает, слышен характерный шум (будто к уху приложили морскую ракушку), со временем развивается глухота;
- ухудшение зрения, которое обычно сопровождается болью в глазу со стороны больного сустава;
- давящие и распирающие головные боли, особенно, в височной, околоушно-жевательной области;
- частые судороги, обычно болезненные;
- заложенность носа;
- головокружение и другие проблемы с вестибулярным аппаратом;
- аномалии в работе слюнных желез (обычно — сухость во рту);
- асимметрия лица, которая не наблюдалась раньше — вызванная перекосом челюсти, образованием костных наростов или отечностью сустава;
- быстрая утомляемость при жевании пищи, дискомфорт при разжевывании твердых и жестких продуктов;
- утренняя скованность в челюстном суставе;
- снижение мимической выразительности лица и трудности при глотании пищи;
- нарастающий болевой синдром в сочленении;
- зубная боль и стирание зубов;
- онемение кожи или слизистых рядом с пораженным суставом;
- ощущение “скачков” в суставе — иногда даже заметных со стороны.
Острая пронзительная боль при артрозе челюстного сустава может отдавать в ухо, висок или задние зубы с пораженной стороны. Однако чаще пациенты страдают от тупой, ноющей боли в челюсти. В пожилом возрасте боль при артрозе нижней челюсти может отсутствовать, уступая место ломоте (в т.ч. на смену погоды), тяжести и дискомфорту в суставе.
Если незадолго до появления симптомов артроза челюсти Вы перенесли артрит челюстного сустава, острую инфекцию, обострение хронического отита, травму лица или потерю зуба, немедленно обратитесь к врачу.
Врачебная диагностика артроза челюсти
При диагностике артроза нижней челюсти врач при помощи рентгена устанавливает тип изменений в суставе — склеротические (замена нормальной костной ткани аномальной) или деформационные (связанные с истиранием кости или разрастанием костных наростов — остеофитов).
Также рентгенологическое исследование позволяет установить стадию артроза лицевой челюсти:
1-я — начало заболевания без существенных изменений кости;
2-я — разрушение суставной головки с заметными признаками восстановительного процесса;
3-я — выраженное нарастание костной ткани, которое препятствует движению в суставе;
4-я — полная неподвижность челюсти из-за того, что элементы сустава не согласуются между собой.
Помимо рентгенографии челюстей, врач может назначить общий анализ крови и мочи, биохимический анализ крови, зонографию пораженного сустава или диагностическую артроскопию.
Между началом болезни и ее последней стадией может пройти 20-30 лет, а может — 6-12 месяцев. Не оставляйте без внимания первые симптомы артроза челюстного сустава. Артроз челюсти полностью обратим только на 1-й стадии!
Методы диагностики
Врачебная диагностика осуществляется при использовании рентгенологического исследования, результаты которого позволяют определить тип и стадию происходящих изменений.
Помимо рентгенографической диагностики, в целях постановки максимально точного диагноза, может использоваться проведение лабораторных исследований мочи и крови, а также дополнительные инструментальные методы исследования.
Памятка для самодиагностики
Серьезным поводом для обращения за врачебной помощью могут послужить такие изменения, как:
- появление звуков хрустающего/щелкающего типа при выполнении различного рода движений;
- снижение подвижности челюсти, проявляющееся при употреблении пищи, зевании и пр.;
- ухудшение слуха;
- снижение зрительной способности;
- болевые ощущения давящего или распирающего типа, локализованные преимущественно в височной или околоушно-жевательной области головы;
- периодичные судороги, сопровождающиеся болезненными ощущениями;
- нарушения работы вестибулярного аппарата;
- повышенная утомляемость при пережевывании еды, сложности употребления твердой пищи;
- частичная потеря мимической выразительности;
- онемения кожных покровов и слизистой в области пораженного сустава.
Бурсит
Ангиографию сосудов выполняют для определения границ воспалительного процесса. Контрастная артрография – диагностическая процедура, в ходе которой в полость сустава вводят жидкое контрастное вещество (уротраст, кардиотраст, диодон), а затем выполняют рентгеновские снимки.
При подозрении на септический бурсит проводят аспирационную пробу синовиальной жидкости для выполнения ее анализа с помощью окраски по Граму и бактериологического посева.
К каким врачам обращаться
Диагностикой и лечением бурсита занимается врач – травматолог-ортопед или (при гнойном бурсите).
Лечение бурсита
Терапия заболевания должна быть комплексной. Начинается она с обеспечения покоя патологического сустава, снятия отека и боли. Для этого необходимо сократить или полностью исключить движения в пораженном суставе, минимизировать нагрузку. С этой целью применяют ортезы, бандажи и другие фиксирующие ортопедические приспособления.
Холодные компрессы уменьшают отек и воспаление. Компрессионная повязка (сжатие сустава эластичными бинтами или другими приспособлениями) уменьшает боль. Традиционно медикаментозное лечение бурсита начинается с назначения нестероидных противовоспалительных средств, которые помогают быстро снять воспаление и уменьшить боль. Хондропротекторы применяют для восстановления тканей сустава. Антибиотики назначают только при бактериальном воспалении околосуставной сумки.
Современные способы лечения острого бурсита включают внутрисуставные инъекции с глюкокортикостероидами. Это позволяет снизить риск рецидивов заболевания и быстро купировать боль, уменьшить отек синовиальной оболочки бурсы.
Инъекции кортикостероидов не рекомендуются при септических бурситах.
Кроме того, для уменьшения выраженности боли, отека и ускорения регенерации поврежденных тканей сустава применяют местные средства:
- компрессы с димексидом, обладающие сильным рассасывающим действием;
- мази с хондроитина сульфатом, глюкозамином, с коллагеном;
- мази с нестероидными противовоспалительными компонентами.
При септическом бурсите проводят вскрытие и дренаж воспаленной сумки, откачивают гной и промывают суставную полость антибиотиками и антисептиками. Может быть назначена повторная аспирация, если отек, чувствительность и эритема не проходят. В ряде случаев пациенту может быть рекомендована внутривенная антимикробная терапия.
В подостром периоде, при хроническом течении процесса обязательно проводят сеансы физиотерапии (ультразвук, микротоки, электро- и фонофорез, УВЧ, сухое тепло, бальнеотерапия, парафинотерапия), которые позволяют эффективно купировать местные симптомы бурсита.
Хирургическая операция по иссечению бурсы является крайней мерой и применяется только в очень запущенных случаях заболевания.
Осложнения
Если воспаление развивается вблизи сустава, возможно ограничение его подвижности и последующая атрофия мышц.
В большинстве случаев длительность заболевания ограничивается одной-двумя неделями и серьезной опасности для здоровья человека не представляет. Однако при присоединении инфекции повышается риск развития воспалительного процесса, и серозное воспаление быстро переходит в гнойное. Распространение гнойного процесса на окружающие ткани может протекать по типу флегмонозного воспаления с некрозом стенки сумки и образованием подкожных и межмышечных флегмон. В запущенных случаях образуются длительно незаживающие свищи.
Прорыв гноя в полость сустава приводит к развитию гнойного артрита.
Осложнения могут развиться и в результате недолеченного бурсита – к таким осложнениям относятся рубцовые спайки, разрыв сухожилия, отложение солей в полости синовиальной сумки, артрит (воспаление сустава), остеомиелит (воспаление кости), сепсис (заражение крови), полная неподвижность сустава (контрактура).
Профилактика бурсита
Профилактические меры направлены на исключение причин и факторов риска бурсита:
- тщательное очищение раневых поверхностей, обработка раны антисептиками при порезах, царапинах и ссадинах;
- своевременное лечение инфекционных и хронических заболеваний;
- устранение возможности травматических повреждений сустава;
- умеренные и разнообразные физические нагрузки;
- правильная техника разминки перед тренировкой;
- борьба с лишним весом;
- предупреждение возможных травм при помощи защитных приспособлений для суставов – наколенников, бандажа и других;
- разгрузка суставов при наличии профессиональных рисков (если приходится долго стоять на коленях, надо не забывать о наколенниках; при работе за компьютером, обеспечивать удобную опору для предплечья и т.д.) и ежегодное прохождение профилактических осмотров.
Источники:
- Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание, том 3.
- Ахтямова Н.Е. Современные подходы к лечению бурсита (рекомендации хирургу амбулаторного звена) // РМЖ. – 2021. – № 3. – С. 193–196.
- Бурсит локтевого сустава. Клинические рекомендации. Общероссийская общественная организация Ассоциация травматологов-ортопедов России. Москва. 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
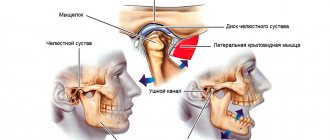
Причины поражения ВНЧС
могут быть различными — инфекционными, травматическими, большинство ученных сходятся во мнениях, что основной причиной является психо — социальный фактор. То есть во время стресса происходит перенапряжение мышц челюстно — лице -жевательного аппарата, что приводит к плотному сжатию челюстей — бруксизм, особенно по ночам. Это приводит к головным лицевым болям и к болям в области шеи, чрезмерной стираемости и повышенной чувствительности зубов.
К другим возможным причинам заболеваний ВНЧС относятся:
- травма суставов,
- снижение высоты прикуса вследствие потери зубов, особенно жевательных,
- чрезмерные нагрузки при занятиях атлетическими видами спорта, неправильный прикус.
Большинство людей не замечают патологических изменений происходящих с ними на начальных стадиях данного заболевания и обращаются к врачу, когда уже произошли значительные изменения. Поэтому очень важно регулярно посещать стоматолога, чтобы выявить данную проблему на начальной стадии, когда лечение еще не требует хирургического вмешательства.Лечение заболеваний ВНЧС должно быть комплексным с привлечением специалистов: стоматологов, неврологов, остеопатов, психологов.
Патогенез
Изучение механизмов развития патологии позволили прийти к выводам об их прогрессировании, связанных с недостаточностью физиологической выносливости сочленения.
Полученные травмы и появление воспаления приводят к неправильному распределению или чрезмерной нагрузке на ткани, что вызывает нарушение синхронизации работы суставов, вызывая утрату функциональности мышечного аппарата. Итогом развития столь неприятных процессов является нарушение питания хрящевых тканей, а также постепенная потеря их эластичности, неизбежно приводящая к разрушению.
Одновременно со всем вышеперечисленным, развиваются серьезные трансформации костной ткани, что провоцирует образование наростов, видоизменяющих элементы сустава: головка нижней челюсти меняет форму, прослеживаются признаки остеопороза.
В результате неконтролируемого течения патологических процессов случается сильная деформация и серьезное нарушение структуры тканей.