|
|
Почему появляются трофические язвы
Существует ряд провоцирующих факторов, способствующих возникновению таких дефектов. А именно при наличии у пациента:
- Варикозного расширения подкожных вен. Это заболевание находится в первых рядах среди других болезней, могущих привести к появлению ТЯ. Когда расширяются подкожные вены ног, значительно нарушается отток венозной крови, в результате, она застаивается в расширенном участке. Развивается стойкая венозная гипертензия. Ученые замеряли давление крови в варикозных венах у больных при длительном стоянии на ногах, цифра достигала 250 мм.рт.ст! У венозной крови нет способности обеспечивать питание и оксигенацию тканей, и в результате её застоя кожные покровы не снабжаются необходимыми элементами. Появляются трофические расстройства тканей, происходит их постепенное разрушение, образование поверхностной длительно незаживающей раны. Она в дальнейшем непременно станет язвой.
- Тромбоза магистральных вен. В отдаленном периоде после перенесенного флеботромбоза происходит значительное и необратимое сужение просвета сосудов. Нарушается нормальный отток венозной крови, Образуется её застой в самых отдаленных сегментах ноги (стопа, нижняя треть голени). Далее все происходит аналогично вышесказанному, только масштабы и протяженность процесса более значительные.
- Стенозирующего атеросклероза. Происходит образование атеросклеротических бляшек на артериальных стенках. Со временем такие бляшки разрастаются, в результате чего просвет кровеносного сосуда облитерируется полностью. Из-за этого артериальная кровь не проходит по сосудам и не снабжает ткани кислородом, питательными веществами (ишемия, гипоксия). В последних развиваются необратимые процессы. В дальнейшем кожные покровы в этой области утончаются, развивается ТЯ.
- Инфекционное пораженние кожи. Некоторые кожные инфекции и грибковые поражения, сочетаясь со сниженным иммунитетом и нарушенным питанием кожи, могут спровоцировать образование трофической язвы. Объясняется это так, что у некоторых бактерий присутствует способность к разрушению клеток кожи. Кроме этого, они могут стать причиной нарушения её структуры.
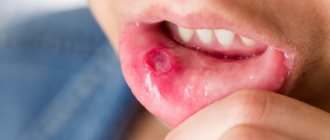
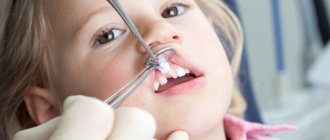
Виды травматического стоматита
Травматический стоматит можно условно классифицировать по характеру повреждения слизистой оболочки и мягких тканей рта. Все травмы разделяются на три категории:
- Механические. Они могут быть получены в результате падений, ударов или из-за вредных привычек, таких, как покусывание внутренних поверхностей щек или губ, разгрызание твердых предметов и т.д. Кроме того, причиной травматического стоматита могут быть зубы со сколотыми частями, зубной камень, плохо подогнанные протезы или брекеты.
- Химические. У детей химический ожог нередко возникает при попытке попробовать какие-либо несъедобные вещества. Среди взрослых пациентов травматический стоматит, спровоцированный химическим поражением слизистой оболочки, может быть вызван курением и употреблением алкоголя.
- Физические. Подобные травмы чаще всего случаются в результате термического ожога. Риск подобного повреждения достаточно велик в любом возрасте — достаточно лишь отхлебнуть слишком горячий напиток или съесть что-нибудь обжигающее.
Статистика
Поговорим о ТЯ венозной этиологии, как самых частых в практике сосудистого хирурга. Сразу отметим, что ТЯ – это не диагноз и не самостоятельная болезнь! Это осложнение основного сосудистого заболевания (чаще всего, варикозной болезни), развивающееся в условиях отсутствия адекватного лечения. Отличием именно этих язв является минимальная тенденция к самостоятельному заживлению. В большинстве клинических наблюдений при отсутствии радикальной коррекции нарушенного кровотока венозные язвы рецидивируют. Помимо физических страданий и резкого снижения качества жизни длительно незаживающие венозные язвы на ногах наносят еще и огромный финансовый ущерб. Это колоссальная статья расходов отечественного здравоохранения. По данным ряда исследователей (С.Н.Якушкин, 2019) затраты подавляющего большинства таких пациентов на покупку лекарственных препаратов (флеботоников) и дорогостоящих перевязочных средств в Москве превышают 50000 рублей в год.
Трофическая язва – лечение. Отзывы наших пациентов.
Отзыв пациента о лечении трофической язвы лазером в нашем центре.
Виктор Петрович, 65 лет.
Я пенсионер с целым возом всяких болячек. Ноги болели и опухали давно, но я, как и многие, откладывал поход ко врачу на потом. Принимал кое-какие таблетки по совету соседки-медсестры, хотя особенного улучшения и не замечал. В общем, дожился до того, что у меня на ноге появилась огромная язва. Дай Бог здоровья вашим врачам, я уже думал, что останусь без ноги. Сделали мне лечение лазером. Особенно в нюансы этого дела я не вникал, врачи гарантировали хороший результат. Все прошло без боли, буквально через несколько дней моя трофическая язва стала исчезать на глазах, и недели через две от нее остался лишь небольшой шрам. Конечно, были назначены разные лекарства, потом съездил в санаторий и забыл об этой страшной болезни. Спасибо всем докторам «Медицинского центра флебологии», особенно доктору Малахову Алексею Михайловичу.
Отзыв пациентки о лечении трофической язвы методом ЭВЛО в нашем центре.
Комиссарова Л.И.
Наша пациентка с хирургом-флебологом Малаховым А.М. после лечения
Постоянно ныла нога, было гудящее ощущение в ней в конце дня, а потом образовала трофическая язва, которая становилась все больше и больше. На операцию классическим способом не решалась, так как боялась после прочитанных в сети отзывов и всевозможных осложнений. Хорошо дочка в теме, нашла мне опытного доктора в Москве Малахова Алексея Михайловича. Перед операцией, а это эндовазальная лазерная коагуляция, в медцентре в Москве, где я решилась ее делать, сделали УЗИ сдала кровь и все. После операции заставили встать со стола и ходить около часа. Через 3 недели показалась моему врачу. О шрамах не беспокоилась, главное, чтобы язва быстрее зажила. Прошло 3 месяца после лазерной процедуры на ноге. Все прекрасно, язва стала совсем маленькой, но надеюсь, скоро совсем заживет.
Очень рада, что все прошло хорошо. Спасибо за все. Комиссарова Людмила Ивановна, 7 декабря 2021г.
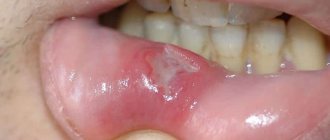
Симптоматика
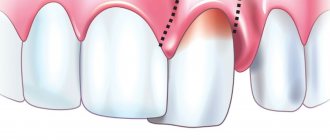
Развитие ТЯ — это дело не одного дня, оно происходит на протяжении длительного времени. Буквально за несколько месяцев до образования варикозной ТЯ, появляются характерные признаки прогрессирующего поражения вен нижних конечностей. На фоне выраженной варикозной трансформации усиливаются отёки, чувство тяжести в икрах. Часто пациент мучается из-за ночных мышечных судорог. Еще может появиться жжение, зуд; происходит усиление пигментации, уплотнение кожи голени, т.н. целлюлит. Из-за накапливающегося в коже гемосидерина, развивается экзема, хронический дерматит. Кожные покровы в этом месте атрофируются, становятся будто лаковыми. При пальпации наблюдается их утолщение, неподвижность, напряжение, болезненность. Нередко происходит развитие лимфостаза, в результате чего, на кожных покровах, даже при внешне не поврежденной коже, появляются мелкие прозрачные капельки — это лимфорея.
Спустя некоторый промежуток времени появляется белесоватый очаг атрофии кожных покровов. Это, по сути, предъязвенное состояние. Раннюю стадию ТЯ характеризует появление синюшного пятна на голени или стопе. Минимальная, малозаметная травма, полученная пациентом в бытовых условиях, тут же запускает данный процесс. Затем появляется волдырь. Потом он станет поверхностной хронической раной, ширина и глубина которой со временем будет только увеличиваться вместо того, чтобы заживляться. Распространение язвы происходит не только в ширину, но и в глубину. Может случиться, что несколько язв сольются между собой. Так образуется обширный дефект.
Когда язва проникает в глубокий слой ткани, у больного появляются сильные и резкие постоянные болезненные ощущения. ТЯ может захватить собственную фасцию, нервные стволы, икроножную мышцу, ахиллово сухожилие, поверхность большой берцовой кости. Если повреждаются мягкие ткани в голеностопном суставе, происходит развитие артрита, развивается контрактура.
Через несколько лет пациенту даже могут ампутировать конечность при формировании обширных циркулярных гнойно-некротических язв. Последние, будучи резко болезненными, постоянно истекают лимфой и гноем; становятся источником электролитно-белковых потерь. На этом фоне легко развивается рожистое воспаление; есть вероятность (3-5%) злокачественного перерождения периульцерозных тканей. Все это изнуряет пациентов, лишает их возможности жить полноценной жизнью, ходить на работу, заниматься любимым делом. Нередки случаи распада семьи, депрессии и одиночества. Чтобы избежать всех этих последствий, необходимо своевременно обращаться к квалифицированному специалисту, который обследует и назначит эффективное лечение.
Перфоративная язва желудка и двенадцатиперстной кишки
Перфорация, или прободение, язвы желудка и 12-перстной кишки – это прорыв язвы в свободную брюшную полость с поступлением в нее желудочно-дуоденального содержимого. В 75% случаев перфоративная язва располагается в двенадцатиперстной кишке, чаще наблюдается у мужчин в возрасте 20 – 40 лет с кратким язвенным анамнезом (до 3 лет). Иногда перфорация язвы может произойти у людей, которые никогда ранее жалоб на боли в эпигастрии не предъявляли и о наличии у них язвы не знали. В молодом возрасте преобладает перфорация язв двенадцатиперстной кишки, а в среднем и пожилом – язв желудочной локализации. Перфорация язв чаще отмечается осенью и весной.
Классификация. По локализации: а) язвы желудка: малой кривизны (кардиальные, антральные, препилорические, пилорические), передней стенки (антральные, препилорические, пилорические), задней стенки (антральные, препилорические, пилорические); б) язвы двенадцатиперстной кишки: передней стенки, задней стенки. По течению: а) прободение в свободную брюшную полость, б) прободение прикрытое, в) прободение атипичное. Выделяют 3 фазы клинического течения перфоративной язвы: 1) фазу шока, 2) фазу “мнимого благополучия”, и 3) фазу распространенного перитонита.
Этиология и патогенез. Основным фактором, ведущим к развитию прободения, является обострение язвенной болезни, когда усиливаются процессы воспаления и деструкции в язве, она углубляется вплоть до образования отверстия в стенке органа. Через это отверстие в брюшную полость попадает содержимое желудка и двенадцатиперстной кишки – желудочный сок, воздух (газовый пузырь желудка), съеденная пища. Соляная кислота желудочного сока, внезапно попавшая в брюшную полость, вызывает химический ожог брюшины верхнего этажа брюшной полости (химический перитонит). В ответ брюшина начинает продуцировать жидкость – экссудат, который, разбавляя кислоту, уменьшает ее концентрацию и силу ее раздражающего действия. В то же время в кровь выбрасывается большое количество биологически активных веществ, определяющих первую клиническую фазу заболевания – фазу шока. Вторая фаза – «мнимого благополучия» – бывает обусловлена тем, что в брюшную полость перестает поступать желудочное содержимое (чаще всего за счет закупоривания перфоративного отверстия комочком пищи). Разбавленная экссудатом кислота меньше раздражает брюшину, а болевые рецепторы обожженной брюшины становятся менее чувствительными. В дальнейшем патогенные микроорганизмы, попавшие из желудка в брюшную полость и инфицировавшие брюшину, начинают размножаться, выделять токсины и обусловливать развитие третьей фазы заболевания – распространенного перитонита.
Жалобы. Основная жалоба при перфорации язвы – боль в верхней половине живота. У большинства больных прободение язв желудка и двенадцатиперстной кишки начинается внезапно, сопровождается резкими болями в животе. Боли бывают настолько сильными, что больные сравнивают их с “ударом кинжала”. Они носят постоянный характер, локализуются вначале в эпигастральной области или в правом подреберье, а затем сравнительно быстро распространяются по всему животу, чаще по правому боковому каналу. У 30-40% больных боли иррадиируют в плечо, лопатку или надключичную область: справа – при перфорации пилородуоденальных язв, слева – язв желудка. При перфорации язвы наблюдаются и общие симптомы: сухость во рту, жажда, тошнота. У 30-40% больных бывает рвота рефлекторного характера, учащающаяся при прогрессировании перитонита.
Анамнез. У 80-90% больных до прободения язвы имеется типичный язвенный анамнез или неопределенные желудочные жалобы, на фоне которых и наступает прободение. У 10-15% больных встречаются “безанамнезные”, или “немые” перфоративные язвы, когда прободение является как бы первым симптомом язвенной болезни. У 50-60% больных отмечаются продромальные симптомы прободения или обострение язвенной болезни (усиление болей, общая слабость, субфебрильная температура, тошнота, рвота).
Обследование больного. Состояние больных тяжелое. Отмечаются бледность, похолодание конечностей, холодный пот на лице. Дыхание частое, поверхностное, больной не может сделать глубокий вдох. Пульс в первые часы после прободения замедленный или нормальной частоты, а с развитием перитонита учащается. Температура тела вначале нормальная или субфебрильная, а в поздние сроки повышается до 38 гр. и больше. Отмечается также задержка стула и газов. Характерен вид больных: они принимают вынужденное положение на спине или на боку с приведенными к животу коленями, избегают его изменения. Выражение лица испуганное, страдальческое.
Характерные симптомы прободения выявляются при объективном исследовании. Живот часто ладьевидно втянутый или плоский, не участвует в акте дыхания. Напряжение мышц передней брюшной стенки – очень характерный и постоянный симптом прободной язвы. При этом у большинства больных отмечается доскообразное напряжение мышц живота. Оно может охватывать весь живот или верхний его отдел. Однако у пожилых больных иногда напряжение мышц может быть не резко выраженным. При пальпации кроме напряжения мышц отмечаются резкая болезненность, больше в верхнем отделе живота, симптом Щеткина – Блюмберга. Перкуторно часто выявляется очень важный признак – «исчезновение печеночной тупости» или уменьшение размеров ее в результате попадания свободного газа из просвета желудка через перфоративное отверстие в брюшную полость. Кроме того, в эпигастральной области может выявляться высокий тимпанический звук (симптом Спижарного), притупление в боковых отделах живота – за счет скопления там жидкого содержимого желудка, излившегося через перфоративное отверстие, и экссудата, продуцируемого брюшиной в ответ на резкое ее раздражение кислым желудочным соком. Аускультативно может выявляться отсутствие перистальтики кишечника, прослушивание сердечных тонов до уровня пупка (симптом Гюстена). При пальцевом ректальном исследовании может быть выявлена резкая болезненность в Дугласовом пространстве (симптом Куленкампфа).
Фаза шока (до 6 часов) характеризуется кинжальной, мучительной болью в животе. Состояние больных тяжелое, они возбуждены, бледны, покрыты холодным потом, проявляют страх и страдание. Дыхание частое, поверхностное. Боли локализуются в эпигастральной области или правом подреберье, могут иррадиировать в правое плечо и ключицу. Характерно “доскообразное” напряжение мышц передней брюшной стенки в эпигастрии. Перкуторно часто определяется симптом “исчезновения печеночной тупости”. Фаза “мнимого благополучия” (6 – 12 часов). В этой фазе состояние больного улучшается. Уменьшаются боли в животе и напряжение мышц передней брюшной стенки. Выравниваются дыхание. Симптом Щеткина – Блюмберга положителен в эпигастрии, правой половине живота. В этой фазе чаще всего происходят диагностические ошибки. Фаза распространенного перитонита (более 12 часов). Состояние больных вновь значительно ухудшается. Развивается бактериальный гнойный перитонит. В результате интоксикации общее состояние ухудшается, повышается температура тела до 38°.и больше, учащается пульс, снижается АД, появляется вздутие живота. Черты лица заостряются, язык сухой. Клиническая картина перфоративной язвы в этот период не отличается от таковой при распространенном перитоните другой этиологии.
Диагностика. Общий анализ крови. Наблюдается лейкоцитоз, нейтрофильный сдвиг лейкоцитарной формулы влево.
Обзорная рентгенография живота. Обнаруживается свободный газ в брюшной полости (пневмоперитонеум). На снимках в вертикальном положении больного он выявляется в виде серповидного просветления под правым, реже под левым или обоими куполами диафрагмы. Наиболее характерно серповидное просветление между печенью и правым куполом диафрагмы, то есть, справа. Пневмоперитонеум при перфорации язвы обнаруживается у 60-80% больных и является прямым симптомом прободения, но отсутствие его не исключает прободной язвы.
Пневмогастрография. При отсутствии пневмоперитонеума на обзорной рентгенограмме живота по зонду в желудок после его опорожнения вводят 500 – 700 мл воздуха, который частично проходит через перфоративное отверстие в свободную брюшную полость и обнаруживается под диафрагмой. Фиброэзофагогастродуоденоскопия (ФЭГДС). В ходе нее можно обнаружить перфорировавшую язву, а после процедуры – обнаружить свободный газ в брюшной полости.
Диагностическая лапароскопия. Можно выявить наличие экссудата в брюшной полости, признаки воспаления брюшины и само перфоративное отверстие желудка или двенадцатиперстной кишки. Лапароцентез. При абдоминальной пункции, выполняемой ниже пупка, стилет троакара направляется в правое подреберье. После этого вводится 30 – сантиметровая хлорвиниловая трубка, из которой аспирируется экссудат. При сомнении в характере экссудата может быть применена диагностическая проба Неймарка. Для выполнения этой пробы к 2-3 мл экссудата, обнаруженного в брюшной полости, добавляют 4-5 капель 10 % йодной настойки. Если в жидкости имеется примесь желудочного содержимого, то под воздействием йодной настойки она приобретает темное грязновато – синее окрашивание (из-за остатков крахмала). Диагностика «прикрытой» перфорации нередко представляет значительные трудности. Свободный газ в брюшной полости у таких больных выявляется реже, чем при открытом прободении. В диагностике этой формы перфорации важны язвенный анамнез в прошлом, острое начало заболевания, две фазы в клиническом течении – выраженного синдрома перфорации и угасания клинических симптомов.
Лечение. Больные с перфоративной язвой желудка или двенадцатиперстной кишки подлежат немедленной госпитализации в хирургическое отделение и экстренной операции. Возможные варианты операций: Ушивание язвы однорядным швом в поперечном направлении с аппликацией большим сальником. Ушивание язвы по Опелю – Поликарпову (с тампонадой перфоративного отверстия прядью большого сальника). При этом в перфоративное отверстие вводят прядь большого сальника, и затем узловыми швами в поперечном направлении плотно сближают края перфоративного отверстия и введенной в нее и прошитой прядью большого сальника. Резекция желудка выполняется редко, по строгим показаниям и с учетом противопоказаний. Операции при перфоративных язвах обязательно сопровождаются тщательной санацией брюшной полости, удалением экссудата и излившегося желудочного содержимого из брюшной полости, осушиванием и дренированием ее. Ушивание язвы при ее перфорации можно выполнить как открытым способом, так и с помощью лапароскопической техники.
Чем опасен патологический процесс при трофической язве
Открытая ТЯ — это всегда потенциальный источник гноеродной инфекции и своеобразные «ворота», через которые легко проникают патогенные микроорганизмы. Многократно повышается риск развития рожистого воспаления, флегмоны, лимфаденита, сепсиса. Если патологический процесс имеет прогрессирующий характер, а также, произошло внедрение в пораженную область анаэробной флоры, может развиться даже газовая гангрена конечности. Кроме того, ТЯ источник постоянного болевого синдрома и общего дискомфорта, существенно снижающего качество жизни пациента. В случае, если трофическая язва не заживает длительное время и (или) для её устранения использовали агрессивное лекарственное вещество, может произойти озлокачествление клеток. Так пациенту диагностируют рак кожи.
Трофическая язва — лечение радиочастотой (РЧА, РЧО)
Радиочастотный метод лечения считается самым современным и безопасным, если у вас трофическая язва. Лечение РЧА в Москве заключается в нагреве микроволнами стенок вены, она «закрывается», потихоньку стягивается трофическая язва. Лечение РЧО – и спустя несколько месяцев проблемная вена представляет собой соединительно-тканный тяж, а вся нагрузка переходит на соседние, здоровые сосуды. Так постепенно заживает трофическая язва.
Лечение трофической язвы радиочастотой (РЧА, РЧО) в нашем центре
Лечение РЧО в Москве проводится достаточно быстро, через 10 минут после вмешательства пациент отправляется домой. Радиочастотный метод дает следующие преимущества:
- краткосрочность процедуры — 30-40 минут;
- параметры воздействия подбираются автоматически и без участия врача;
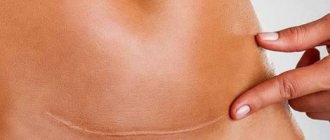
- косметический эффект — отсутствие дополнительного травматизма способствует образования менее грубого рубца, где была трофическая язва. Лечение РЧА в этом плане очень положительно.
- процедура совершенно безболезненная и легко переносимая;
- не нужна госпитализация, пациент может вести обычный образ жизни, ограничив активность лишь после процедуры.
Диагностические мероприятия
Чтобы диагностировать трофическую язву, врачу достаточно провести обычный визуальный осмотр. Намного важнее выявить, что именно стало причиной ее развития.
Лабораторное исследование
1. Сдача общего и биохимического анализов крови. По результатам данного анализа выявляется повышенное количество эритроцитов, из-за чего кровь становится более вязкой, нарушается кровообращение. При повышенном количестве лейкоцитов речь идёт о наличии инфекции.
2. Коагулограмма – это комплексный анализ крови, позволяющий оценить ее свертывающую способность, а также биохимических систем, отвечающих за баланс коагуляции и фибринолиза
3. Бактериологическое исследование. Мазок из пораженного участка поможет установить, есть ли патогенные бактерии, их вид, уровень микробной обсемененности очага, чувствительность бактерий к антибиотикам, чтобы подобрать подходящую антибактериальную терапию.
4. Гистологическое исследование. Очень важный тест, позволяющий исключить онкологическую патологию, оценить глубину и протяженность микроскопических изменений
5. Ревмопробы. Особенно у молодых пациентов и в неясных клинических ситуациях анализ определяет аутоиммунный процесс, из-за которого поражается соединительная ткань. Как известно, аутоиммунное заболевание также способствует поражению кровеносного русла.
Инструментальные методы исследования
После беседы с пациентом и рутинного обследования в обязательном порядке проводится ультразвуковое дуплексное ангиосканирование вен нижних конечностей. При этом оценивается проходимость глубоких и подкожных венозных сосудов, выраженность и протяженность рефлюкса, а также состояние перфорантных вен голени. Идеально, если УЗИ проводится самим сосудистым хирургом. Тем самым, значительно повышается информативность и диагностическая ценность технологии. Тому свидетельствует личный многолетний клинический опыт. Параллельно мы всегда можем оценить также проходимость магистральных артерий, что играет важную роль в выборе оптимального лечения. УЗИ отличается доступностью, низкой стоимостью, простотой, и неинвазивностью.
МСКТ-ангиография. Является специальным методом КТ, который поможет подробно изучить кровеносное русло на всем его протяжении. В режиме 3D (т.н. «виртуальная ангиоскопия») осуществляется детальное изучение, в каком состоянии находятся кровеносные сосуды, выявляется любое структурное изменение в артериальных и венозных стенках. Методика особенно незаменима при высоких окклюзиях венозного русла, нарушениях лимфообращения, различного рода аномалиях строения вен и сосудистых мальформациях. Следует заметить, что МСКТ-ангиография небезопасна для здоровья, поскольку связана с высокой лучевой нагрузкой, что лимитирует кратность использования.
Магнитно-резонансная томография (МРТ-ангиография). Современный высокотехнологический метод, отличается высокой стоимостью, однако предоставляет более точную и подробную информацию. Он выявляет, в каком состоянии находятся внутренние органы и мягкие ткани, а также сосудистое русло, как они функционируют. Не связано с ионизирующим излучением, поскольку имеет совершенно другую физическую природу.
Лазерная допплеровская флоуметрия. Обнаруживает малейшее нарушение в микроциркуляции раневой зоны. Довольно трудоемкая технология пока еще не получила всеобщего клинического применения.
Лечение травматического стоматита
Выбор тактики лечения травматического стоматита во многом обусловлен именно характером повреждения, вызвавшего воспаление. Поэтому первым делом специалисты клиники «Дока-Дент» устраняют травмирующий фактор:
- вызывающие раздражение протезы и брекеты подгоняются или изготавливаются заново;
- если причиной травматического стоматита является сломанный зуб, проводится его лечение и реставрация;
- отложения зубного камня удаляются при помощи профессиональной чистки.
Затем стоматолог переходит непосредственно к лечению травматического стоматита. При наличии небольших повреждений ранки промываются антисептиками. Более серьезные поражения обезболиваются, после чего обрабатываются противовоспалительными препаратами. Если рана носит проникающий характер и достаточно глубока, может потребоваться наложение швов.
Далее лечение травматического стоматита осуществляется, в основном, в домашних условиях. Врач прописывает различные средства для полосканий, аппликаций и других процедур, должных обеспечить скорейшее заживление язвочек, эрозий и ран. Кроме того, специалист клиники дает пациенту необходимые рекомендации, которые помогут избежать рецидивов. Затем назначается дата повторного приема, на котором врач оценит успешность проводимого лечения.
Общие правила во время лечения
1. Добросовестно соблюдать врачебные назначения;
2. По возможности предупредить нарастание отечности тканей голени и стопы. Для выведения лишней жидкости из организма, необходимо:
- соблюдать определённое диетическое питание, то есть не употреблять соленую, жирную пищу. Максимальное ограничение соли.
- Наблюдать, чтобы выделяемая суточная норма мочи соответствовала выпитой жидкости.
- В сравнительно редких случаях допускается прием мочегонных средств. Какое лекарство — необходимо согласовать с лечащим врачом. Это должно быть только в качестве вспомогательного средства, а не основным методом избавления от отёков (!).
- Пользоваться компрессионным бельём. Класс компрессии и вид трикотажа (чулки, гольфы) зависит от выраженности гемодинамических нарушений в венах пораженной конечности. Как правило, в данной ситуации назначают компрессионные чулки II-III классов. Допускается ношение специального противоязвенного комплекта известных фирм-производителей. Идеально подходит ULCER X («Sigvaris», Щвейцария) с рабочим давлением в н/3 голени порядка 34-46 мм.рт.ст.;
3. Нормализовать массу тела – кардинальная задача, которую мы обычно сразу ставим перед пациентом с венозной ТЯ. Известно, что при избыточном весе происходит увеличение вероятности того, что появится трофическая язва, ухудшается прогноз её лечения. При нормальном весе не происходит перегрузки венозного русла, нарушения венозного оттока крови. При достижении оптимального веса, человеку необходимо всеми усилиями удержать эти показатели;
4. Полностью отказаться от вредных привычек, которые ухудшают кровообращение. То есть не курить, не употреблять спиртные напитки и пр;
5. Не переохлаждать ноги, приобрести мягкую, удобную обувь. Идеальный вариант — полуспортивная обувь на шнурках (имитация эластической компрессии) плюс индивидуальные ортопедические стельки. Предпочтительно, чтобы она была изготовлена из натуральных материалов. Все это в сочетании с компрессионным трикотажем оптимизирует работы мышечной помпы голени и стопы;
6. Если локализацией язвенного дефекта является подошва стопы или пальцы, пациенту рекомендовано использование специальной шины распорки либо специально подобранной разрузочной обуви. Благодаря этому, происходит снижение риска травматизации и возникновения анаэробной инфекции. Во время ходьбы человек пользуется палкой или костылями. Так происходит уменьшение нагрузки на пораженный участок;
7. Тщательно соблюдать гигиенические мероприятия. Теплый гигиенический душ обязателен для пациентов с ТЯ. Рекомендуются жидкое нейтральное мыло с антибактериальным компонентом. В обязательном порядке проводить регулярную чистку пораженного места и самой язвы с применением современных антисептиков (лавасепт, октенисепт, мерамистин). Таким образом, смачивание ног разрешено. В противном случае повышается вероятность возникновения засохшей гнойной корочки, которая, в свою очередь, является плацдармом для патогенных микроорганизмов. Средство, которым пациент будет обрабатывать пораженный участок, должен назначать исключительно лечащий специалист. Приобретать обрабатывающий препарат надо только в специализированных аптечных пунктах.
Хирургическое лечение
При угрожающих жизни осложнениях варикоза, наличии обширного участка изъязвления кожи, глубокой раны применяется оперативное лечение. Язву очищают механически с помощью кюреток (кюретирование раны), ваккумированием или с помощью VAK-терапии. В тяжелых случаях пораженный участок иссекается, а место дефекта закрывается кожным лоскутом пациента, взятым с бедра. Иногда прокладывают дополнительные кровеносные сосуды, чтобы не только удалить дефект, но и восстановить кровоснабжение. После операции пациент проходит курс реабилитации, после чего возвращается к привычной жизни.
Особенности лечения
Если у пациента возникла трофическая язва, необходимо, прежде всего, выявить, что является первопричиной патологии. Перед началом лечения больному следует проконсультироваться с дерматологом, эндокринологом и терапевтом.
Как показал мировой опыт и данные многочисленных исследований, варикозная трофическая язва трудно поддается лечению без хирургической коррекции венозной гемодинамики в пораженной конечности. Консервативная терапия сама по себе, хотя и считается основой комплексного лечения, не гарантирует от рецидивов ТЯ, а полученный эффект носит нестойкий характер.
Грамотное хирургическое вмешательство с использованием современных малоинвазивных эндоваскулярных технологий позволяет во многих случаях избавить пациента от тяжелых страданий, добиться спонтанного заживления язвенного дефекта на нижней конечности. Эндовазальная лазерная коагуляция на сегодняшний день – это золотой стандарт хирургического лечения осложненной варикозной болезни нижних конечностей. Выполняется в режиме т.н. «офисной хирургии» под местной анестезией. Помогает быстро устранить венозный рефлюкс, нормализовать венозный кровоток в подкожных венах и создать идеальные условия для самостоятельного заживления небольших по площади язвенных дефектов. Более крупные ТЯ нуждается в дополнительном пособии (дерматомная аутодермопластика, shave-терапия и пр.). Несмотря на более чем 20 летний опыт успешного выполнения классических флебэктомий («открытых», разрезных вмешательств), причем технически самых сложных, хотелось бы отметить, что мы уже полностью отказались от их выполнения ввиду травматичности, выраженного послеоперационного болевого синдрома, длительного периода реабилитации, а также риска раневых осложнений (нагноение ран, лимфорея, серомы и пр.). Раньше традиционное вмешательство выполнялось только после того, как произошло заживление язвы и нормализовалось общее состояние пациента. В настоящее время есть возможность под местной анестезий (без госпитализации пациента в стационар) устранить венозный рефлюкс (с помощью ЭВЛК) даже на «открытой» трофической язве.
Для дальнейшего лечения трофической язвы пациенту назначают прием ангиопротекторов и дезагрегантов, а также целого ряда раневых покрытий, мазей, которые способствуют ускорению регенерации тканей. Топические средства назначают строго с учетом фазы раневого процесса, выраженности перифокального воспаления и состояния кожи. Медикаментозное и хирургическое лечение может дополняться различными физиопроцедурами.
Трофическая язва, стадии или варианты течения
Размеры трофической язвы напрямую зависят от недостаточности кровоснабжения и длительности патологического процесса. Обычно язвенная поверхность занимает не более 35 см2. При отсутствии лечения может охватывать всю голень и достигать 100 см2 Методы лечения трофических язв должны быть правильными, грамотными и квалифицированными: никаких припарок и настоек!
Стадии появления трофической язвы
Начальная стадия (кровоточащая язва небольших размеров) осложняется присоединением бактериальной и грибковой инфекции. Из язвы начинает отделяться гнойное содержимое с неприятным запахом. Чем длительнее процесс, тем более глубокие слои подвергаются воспалению и гниению. Язвенное поражение распространяется на икроножные мышцы, вовлекая в воспалительный процесс голеностопный сустав. В запущенных случаях возможно развитие пиодермии, флегмоны и сепсиса.
Стоит различать венозные и артериальные трофические язвы. Первые встречаются у пациентов любого возраста, тогда как артериальные язвы — недуг, встречающийся исключительно в пожилом возрасте, обусловленный атеросклерозом стенок артерий.