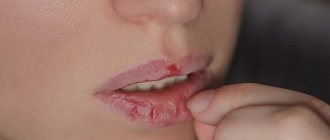
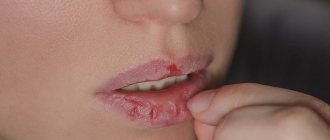
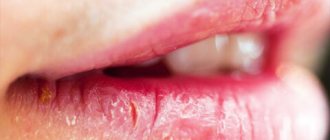
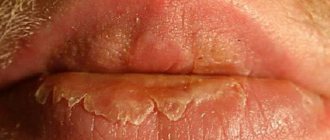
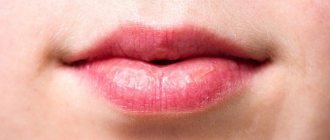
Хейлит – это заболевание и воспаление, которое выражается поражением губ («хейлит на губах»), точнее – воспаление красной каймы, слизистой оболочки губ и (в некоторых случаях) кожи губ. По медицинской классификации существуют различные виды хейлита. Например, хейлит простой (Cheilitis simplex, наиболее часто встречающаяся форма), хейлит угловой (Cheilitis angularis,или ангулярный хейлит, или заеда, или воспаление уголков рта). Хейлит может быть как самостоятельным заболеванием (например, эксфолиативный хейлит, гландулярный хейлит, актинический хейлит), так и симптомом других заболеваний (например, атопический хейлит, экзематозный хейлит). Выделяют более двадцати типов или видов хейлита.
Что это такое
Самое часто встречающееся состояние нижней губы, предзнаменующее раковую опухоль, диагностируется в большинстве случаев у лиц мужского пола пенсионного возраста. Называется это заболевание абразивным преканцерозным хейлитом Манганотти, а провоцируется оно чаще всего при получении травм разного рода.
Характерная особенность преканкрозного хейлита Манганотти — образование на губах небольших овальных или округлых эрозий без инфильтрации, которые очень долго не заживают и часто появляются на протяжении длительного периода времени.
Это заболевание получило свое название в честь итальянского дерматолога Манганотти, практиковавшего в первой половине двадцатого века и описавшего свои наблюдения относительно проявлений данного вида предракового воспаления красной каймы губ.
1.Общие сведения
Собирательный диагноз «хейлит» охватывает группу этиологически разнородных воспалительных заболеваний, поражающих губы, их кайму и, в некоторых случаях, окружающую кожу. Как и любые другие воспаления, особенно протекающие в хронической форме, хейлиты сопряжены с риском малигнизации – появления мутировавших атипичных клеток, способных запустить рост злокачественной опухоли.
Известно, что при разных видах воспалительной патологии этот риск неодинаков: одни процессы сравнительно безопасны, другие трактуются как облигатное предраковое состояние. Именно такое промежуточное положение занимает абразивный преканцерозный (предраковый) хейлит Манганотти – особая форма язвенного воспаления с локализацией на красной губной кайме и очень высоким риском дальнейшей малигнизации.
Детальное клиническое описание этой формы хейлита было дано в 1933 году итальянским врачом-дерматологом Джузеппе Манганотти, именем которого и названо заболевание.
Хейлит Манганотти развивается преимущественно на нижней губе, обычно у пациентов преклонного возраста (старше 60 лет). Мужчины заболевают в несколько раз чаще женщин.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Причины
Основная причина развития данного заболевания — старость. Именно в пожилом возрасте иммунная защита ослабевает, начинают образовываться патологические процессы в организме, внутренние органы дают сбой, нарушается обмен веществ. Из-за этих изменений страдает и внешняя защита, ослабевает эпителиальный слой.
В преклонном возрасте у человека остается мало здоровых зубов, многие приходится удалять, что неизбежно ведет к необходимости ношения протезов. И поскольку большинство пожилых людей в нашей стране недостаточно обеспечены для лечения в платных клиниках, им приходится обращаться за изготовлением протезов в государственные, где качество исходного материала и конечного изделия существенно страдают.
В результате комплекс воздействующих факторов, а именно нарушение питания кожи губ, авитаминозы, постоянное травмирующее воздействие некачественного протеза, а также природные факторы и полученные травмы приводят к образованию эрозий на губах.
2.Причины
Прежде всего, следует отметить, что пожилой, предстарческий, старческий возраст сам по себе является фактором высокого онкологического риска – в силу естественного износа тканей, изменений в процессах клеточного питания и общего обмена веществ. Этиопатогенетической основой хейлита Манганотти считают именно дегенеративно-дистрофические процессы, которые затем трансформируются в локальный очаг атрофии. Многое в этих закономерностях, впрочем, на сегодняшний день остается неясным.
Факторами-провокаторами выступают стоматологические проблемы, – неполный зубной ряд, плохо пригнанные протезы, острые сколы на зубах, – и, вообще, любая травматизация, механическое или химическое раздражение губы, особенно если такие воздействия носят повторный или постоянный характер (включая курение, привычку прикусывать губу и т.д.).
Триггерным (пусковым, запускающим) фактором может оказаться интенсивная инсоляция, т.е. ультрафиолетовая часть спектра прямых солнечных лучей.
Посетите нашу страницу Дерматология
Симптомы
Для абразивного преканкрозного хейлита Манганотти характерными являются следующие признаки:
- Образование на красной кайме нижней губы одной или двух-трех небольших эрозий кругловатой, овальной или неправильной формы.
- Поверхность эрозии чаще всего гладкая, ярко красного или желто-красного цвета.
- Иногда на поверхности эрозии может образоваться серозная или кровянистая корка, при снятии которой хирургическим путем открывшаяся ранка будет немного кровоточить.
- На сильную боль при абразивном хейлите Манганотти пациенты никогда не жалуются, наоборот, чаще всего эрозии совершенно безболезненны.
- Образовавшиеся эрозии могут не заживать по несколько недель и даже месяцев, а на месте заживших или рядом вскоре появляются новые.
- Болезнь имеет хронический характер и может длиться годами, если воспаление не перерастет в злокачественную опухоль. Определить начало ракового процесса можно по уплотнению основания эрозии и появлению крови при малейших повреждениях верхнего слоя.
Предраковые заболевания красной каймы губ (ККГ) и слизистой оболочки полости рта (СОПР)
И. К. Луцкая
д. м. н., профессор, заведующая кафедрой терапевтической стоматологии БелМАПО (Минск)
Отдельного рассмотрения в практике стоматолога требуют заболевания, отличающиеся высокой склонностью к озлокачествлению (облигатные предраки слизистой оболочки рта и красной каймы губ). Они характеризуются отсутствием объективных признаков раковой опухоли, однако при наличии патогенных факторов малигнизируются. Клинические проявления данной группы заболеваний достаточно разнообразны, что затрудняет их диагностику. С другой стороны, прогноз зависит от целого ряда факторов, прежде всего, природы канцерогенов, а также локального статуса и общего состояния организма. При исключении неблагоприятных воздействий возможны обратное развитие элементов поражения, стабилизация процесса без существенных изменений либо дальнейшее развитие без склонности к перерождению. Сохранение неблагоприятного фона приводит к малигнизации очага поражения.
Основными признаками злокачественного перерождения могут служить следующие симптомы: резкое изменение клинической картины, а именно ускорение развития опухоли или язвы, экзофитный рост или изъязвления опухоли (рис. 1).
Рис. 1 а. Признаки малигнезации.
Рис. 1 б. Признаки малигнезации.
Следующими сигнальными моментами являются кровоточивость очага поражения, появление гиперкератоза, инфильтрации и уплотнения в основании (рис. 2). Отсутствие эффекта консервативного лечения в течение 7—10 дней является основанием для направления больного на консультацию к онкологу или челюстно-лицевому хирургу. Малигнизация подтверждается результатами морфологических исследований, а именно выявлением в материале биопсии атипичных клеток.
Рис. 2. Болезнь Боуэна.
Систематика кератозов как предраковых состояний
I. Кератозы без тенденции к озлокачествлению (начальная форма лейкоплакии, мягкая лейкоплакия, географический язык и др.).
II. Факультативный предрак с возможностью озлокачествления до 6 % (плоская форма лейкоплакии, гиперкератозная форма красного плоского лишая; пемфигоидная форма красного плоского лишая и др.).
III. Факультативный предрак с тенденцией к озлокачествлению (допустимостью озлокачествления) от 6 до 15 % (возвышающаяся форма лейкоплакии; бородавчатая форма лейкоплакии; эрозивная форма лейкоплакии; бородавчатая форма красного плоского лишая; эрозивная форма красного плоского лишая; ромбовидный глоссит — гиперпластическая форма и др.).
IV. Облигатный преканцероз с возможностью озлокачествления свыше 16 % (язвенная форма лейкоплакии; келоидная форма лейкоплакии; язвенная форма красного плоского лишая; фолликулярный дискератоз; синдром Бовена; атрофический кератоз; пигментная ксеродермия, вульгарный ихтиоз и др.).
Болезнь Боуэна
Наиболее высокой потенциальной опасностью озлокачествления обладает болезнь Боуэна (Bowen, 1912), поскольку гистологически имеет картину cancer in situ (интраэпителиальный рак без инвазивного роста). Клинические проявления болезни Боуэна варьируются в зависимости от локализации, стадии заболевания, сопутствующих факторов. Жалобы больного могут сводиться к дискомфорту, шероховатости соответствующих отделов слизистой, более или менее выраженному зуду. В ряде случаев субъективные ощущения отсутствуют, таким образом, очаг будет выявляться при профилактическом осмотре ротовой полости.
Излюбленной локализацией элементов поражения в виде пятен, папул, чешуек, эрозий, участков ороговения являются задние отделы слизистой оболочки: небные дужки, корень языка. Описаны клинические проявления болезни на щеках, боковой поверхности языка, мягком нёбе. Чаще обнаруживаются один, реже два-три участка измененной слизистой.
Наиболее характерно для начальных стадий заболевания появление ограниченного участка гиперемии, который имеет узелково-пятнистый или гладкий вид (рис 3). Отличительной особенностью может служить своеобразная бархатистость поверхности в результате мелких сосочковых разрастаний. Дальнейшая клиническая картина напоминает лейкоплакию или красный плоский лишай вследствие образования участков гиперкератоза. Обнаруживается склонность к появлению эрозий. Очаг поражения будет возвышаться над уровнем окружающих тканей в случае образования узелков и слияния их в бляшки. При длительном течении развивается атрофия слизистой оболочки, и в таких случаях участок поражения как бы западает.
Для диагностики представляют затруднения случаи, когда небольшой очаг гиперемии в последующем покрывается чешуйками, напоминая по внешнему виду лейкоплакию или красный плоский лишай. Диагноз болезни Боуэна выставляется на основании гистологической картины: в шиповидном слое обнаруживаются гигантские клетки со скоплением ядер в виде комков, так называемые чудовищные клетки.
Прогноз заболевания неблагоприятный: развитие очагов поражения в течение 2—4 месяцев заканчивается инвазивным ростом без склонности к регрессу (обратному развитию).
Лечение болезни Боуэна заключается в полном иссечении очага поражения, которое может включать окружающие здоровые ткани. В отдельных случаях прибегают к близкофокусной рентгенотерапии.
Бородавчатый предрак
Бородавчатый предрак представляет собой самостоятельную клиническую форму (А. Л. Машкиллейсон). Характеризуется выраженной склонностью к малигнизации: уже через 1—2 месяца после начала заболевания. Жалобы больного сводятся к наличию косметического дефекта и дискомфорта. Излюбленная локализация очага (как правило, одиночного) на красной кайме нижней губы позволяет детально изучить клиническую картину. Основным элементом поражения является узелок диаметром до 10 мм, выступающий над уровнем слизистой и имеющий обычный цвет красной каймы губ или застойно красную окраску (рис. 4). Поверхность узелка может быть покрыта тонкими плотно прикрепленными чешуйками, которые при поскабливании не снимаются. Окружающие очаг поражения ткани не изменены. При пальпации определяется уплотненная консистенция узелка, болезненность отсутствует.
Дифференциальная диагностика с бородавкой, кератоакантомой, папилломой проводится на основе клинической картины с обязательным патологоанатомическим подтверждением. Клинически обыкновенная бородавка характеризуется дольчатостью строения или сосочковыми разрастаниями с венчиком рогового слоя по периферии. Кератоакантома отличается большим количеством ороговевших клеток, заполняющих углубление в виде воронки, образованной плотным валиком окружающей гиперемированной слизистой. Папиллома имеет ножку мягкой консистенции.
Лечение бородавчатого предрака только хирургическое с полным иссечением очага поражения и гистологическим исследованием тканей. Подтверждением бородавчатого предрака является пролиферация эпителия за счет шиповидного слоя как в направлении к поверхности, так и вглубь слизистой.
Рис. 3. Бородавчатый предрак.
Ограниченный предраковый гиперкератоз
Как самостоятельное заболевание, ограниченный предраковый гиперкератоз обладает менее выраженной степенью малигнизации, чем бородавчатый предрак: в стабильной фазе очаг поражения может находиться месяцы, даже годы. Однако клинические признаки злокачественного перерождения весьма недостоверны, поскольку усиление процессов ороговения, появление эрозивания и уплотнения могут обнаруживаться уже спустя время после начала озлокачествления. Поэтому в основе лежит гистологическое исследование. Больной не предъявляет жалоб или указывает на косметический дефект. Характерная локализация на красной кайме губ участка измененной слизистой полигональной формы позволяет диагностировать ограниченный гиперкератоз. Очаг поражения сероватого цвета может западать или возвышаться над окружающей неизмененной красной каймой, не переходя на кожу или зону Клейна (рис. 5). Возвышение очага над уровнем губы связано с напластованием чешуек, которые при поскабливании не удаляются. При пальпации уплотнение в основании не определяется, однако ощущается плотная консистенция поверхности очага поражения.
Дифференцировать ограниченный предраковый гиперкератоз необходимо с лейкоплакией, красным плоским лишаем, красной волчанкой. Диагностическим признаком может служить сам очаг поражения небольшого размера от нескольких мм
до 1,5
см
полигональной формы со склонностью к образованию чешуек на поверхности, что нехарактерно для лейкоплакии. Красный плоский лишай при локализации на губе отличается гиперемией, инфильтрацией, белесоватыми полосками, пятнами, значительной распространенностью. При красной волчанке обнаруживается воспаление, атрофические рубцы, часто — эрозирование, диффузное поражение красной каймы. Поскольку решающее значение для диагностики озлокачествления имеет гистологическое исследование, биопсия должна осуществляться как можно раньше.
Лечение ограниченного гиперкератоза заключается в хирургическом удалении очага поражения в пределах здоровых тканей, целесообразно клиновидное иссечение. Обязательным является исключение местных раздражающих факторов, вредных привычек: курения, прикусывания губы.
Рис. 4. Ограниченный гиперкератоз.
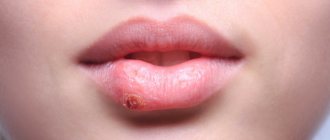
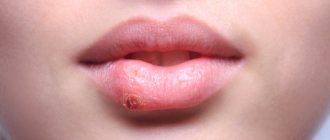
Абразивный преканкрозный хейлит Манганотти
Заболевание впервые описано Manganotti (1913) и рассматривается в группе облигатных предраков в силу склонности к озлокачествлению. От других заболеваний данной группы отличается длительным течением, склонностью к регрессу (ремиссиям), повторному появлению и развитию. Перерождение может наступать через несколько месяцев или много лет.
Одиночный очаг поражения (реже их бывает два) локализуется на красной кайме губ в виде эрозии овальной или неправильной формы (рис. 6). Поверхность эрозии, имея ярко-красный цвет, выглядит как бы полированной, может быть покрыта тонким слоем эпителия и не проявляет склонности к кровоточивости. Капли крови можно обнаружить при отделении корочек или корок (серозных, кровянистых), которые в виде напластований могут возникать на поверхности эрозий.
Рис. 5. Хейлит Манганотти.
Элемент локализуется на неизмененной красной кайме губ. В ряде случаев могут определяться застойная гиперемия, инфильтрация, однако фоновое воспаление при хейлите Манганотти нестойкое.
При пальпации не определяется изменений консистенции тканей или болезненности. Особенностью клинического течения заболевания является интермитирующий характер: однажды появившись, эрозия может спонтанно эпителизироваться, а затем опять появляется на том же или другом месте, ограничиваясь размерами от 5 до 15 мм
.
Дифференцировать хейлит Манганотти необходимо с эрозивно-язвенными формами гиперкератозов (лейкоплакии, плоского лишая, красной волчанки), герпетического поражения на стадии эрозирования, пузырчатки, многоформной эритемы. В основе лежит характерная картина ярко-красной эрозии чаще овальной формы без кровоточивости или с образованием кровянистых корочек на поверхности. Отсутствуют характерные для гиперкератозов элементы поражения в виде пятна, папул, звездчатых рубцов, стойкой гиперемии. В отличие от пузырных и пузырьковых поражений не определяются обрывки пузырей, специфические клетки (при пузырчатке, герпетическом стоматите).
Для многоформной эритемы характерны острое начало и выраженная распространенность процесса. Эрозия при герпетическом стоматите отличается фестончатыми краями в результате слияния пузырьков. При наличии привычки покусывать участок губы отчетливо виден отек, гиперемия, возможен переход признаков воспаления на кожу. При осмотре определяются отдельные точечные или сливающиеся в одну эрозии. Частое покусывание губы подтверждает травматическую природу заболевания. В анамнезе, как правило, прослеживается первичное поражение в виде герпетического, механического, химического и т. п. очага поражения.
В сомнительных случаях проводится гистологическое исследование, диагноз подтверждается при обнаружении эпителия, инфильтрированного гистиоцитами, лимфоцитами, лаброцитами, а также изменений в шиповидном слое и соединительной ткани.
Лечение хейлита Манганотти включает общие и местные воздействия. Внутрь назначают витаминные средства, стимулирующие процессы регенерации. Местно применяют препараты, обладающие эпителизирующим действием: масляные растворы витаминов А, Е, метилурацил, солкосерил. При наличии фоновых воспалительных явлений возможно использование кортикостероидных мазей.
Консервативное лечение хейлита Манганотти при отсутствии признаков перерождения и положительном эффекте воздействия (наступлении стойкой ремиссии) может продолжаться 2—3 месяца. Частое рецидивирование, нарастание клиники, тем более появление малейших признаков озлокачествления служат показанием для хирургического лечения (удаление очага поражения в пределах здоровых тканей) с гистологическим исследованием материала.
Исключение вредных привычек, раздражающих факторов, санация полости рта обязательны.
Тактика врача-стоматолога
| Возможные ситуации | Тактика стоматолога |
| Локальные проявления при наличии местного этиологического фактора: травматические повреждения, язвенно-некротический стоматит Венсана | — диагностика и лечение у стоматолога — возможны дополнительные исследования — терапия, как правило, местная |
| Локальные проявления при наличии общей причины: хронический рецидивирующий герпетический стоматит, грибковые поражения, многоформная эритема | — диагностика и лечение у стоматолога после дополнительных исследований и консультации у специалиста — терапия местная, возможна общая |
| Локальные поражения на фоне общих заболеваний: заболеваний желудочно-кишечного тракта, сердечно-сосудистой системы; аллергические реакции, неврогенные и эндокринные расстройства; детские инфекции, лучевая болезнь, инфаркт миокарда, заболевания крови, туберкулез, пузырчатка | — осмотр стоматолога — окончательный диагноз выставляет врач, специализирующийся в области данного заболевания (гематолог, дерматовенеролог, аллерголог и т. д.) — лечение у специалиста по профилю патологии — общее (этиотропное, патогенетическое), у стоматолога — местное, чаще симптоматическое |
Особая настороженность должна проявляться в случаях обнаружения возможного социального риска или угрозы жизни больного. В зависимости от конкретной клинической ситуации врач-стоматолог строит свои действия, включающие следующие общие правила.
- Прием каждого больного осуществляется с использованием индивидуальных средств защиты и стерильных инструментов.
- Первичный осмотр слизистой оболочки полости рта производится только с использованием инструментов (зеркало, зонд, шпатель, пинцет). До проведения специальных исследований (серологического, бактериологического, цитологического) пальпация элементов поражения не производится.
- Во всех сомнительных случаях, к которым относится первичное выявление элементов поражения на слизистой или отсутствие эффекта лечения ранее обнаруженного изменения мягких тканей, больного необходимо обследовать на сифилис и ВИЧ-инфицирование. Данная рекомендация обусловлена тем, что даже клинически четкая местная картина заболевания может сопутствовать общей тяжелой или заразной болезни (например, герпетические высыпания при СПИДе, афтоподобная бляшка при сифилисе).
- Выявление положительных серологических реакций крови на сифилис или обнаружение бледной трепонемы в элементах поражения служат показанием для лечения больного в специализированном учреждении. Аналогично обстоит дело при выявлении возбудителя туберкулеза. ВИЧ-инфицированные обслуживаются в центрах СПИДа, однако необходимую помощь могут получать и у стоматолога, о чем должен помнить каждый врач поликлинического приема.
- Первичное выявление язвы с уплотненными краями или отсутствие эффекта от лечения при язвенном процессе (7—10 дней) требуют консультации онколога или челюстно-лицевого хирурга, сопровождающейся цитологическим либо гистологическим (биопсия) исследованием пораженных тканей. При обнаружении признаков опухолевого злокачественного процесса применяются хирургические методы лечения.
- Диагноз, подтвержденный лабораторными исследованиями и исключающий онкологические или контагиозные заболевания, служит основанием для назначения консервативного лечения с учетом этиологии и сопутствующих факторов.
Общая схема обследования
Первым этапом взаимодействия врача с пациентом является сбор фактического материала, то есть выявление симптомов отклонения от нормы. Далее идет уточнение полученных сведений вплоть до постановки окончательного диагноза.
Применяемые в стоматологии методы исследования могут быть разделены на следующие группы: опрос больного (его близких), осмотр, пальпация, инструментальное обследование (зондирование, перкуссия зубов, термодиагностика), оценка индексов состояния десны и налета, физические методы (электрические, рентгенологические), лабораторные исследования (биохимическое, бактериологическое, цитологическое), специальные тесты (волдырная, гистаминовая, проба Ковецкого, тест стойкости капилляров), анализы крови, мочи, слюны.
Эксперты Всемирной организации здравоохранения (ВОЗ) рекомендуют следующий подход. Обследование включает три части: A
) внеротовую область головы и шеи;
B
) околоротовые и внутриротовые мягкие ткани;
С
) зубы и ткани пародонта.
Необходимые обстановка, оборудование и материалы (для всех этапов): адекватное освещение, два зубоврачебных зеркала и две марлевые салфетки. Не следует забывать о перчатках, маске, гигиеническом контроле.
Пациент находится в положении сидя.
Первая часть обследования — A
— требует ограниченного количества инструментов и занимает не более 5 минут. Осматриваются голова, лицо, шея. Врач оценивает изменения в размерах, цвете и форме отделов данной анатомической области.
При осмотре кожных покровов обращает внимание на наличие врожденных изменений (невусы, гемангиомы), а также на элементы поражения при заболеваниях. Отмечает цвет, тургор, эластичность, влажность кожных покровов.
Некоторые патологические изменения, к примеру контрактуры, атрофии мышц лица, заметны уже при наружном осмотре и должны быть зарегистрированы в амбулаторной карте (с юридической точки зрения это важно во избежание конфликтной ситуации, когда пациент неудовлетворен оказанным врачебным приемом).
Необходимо обратить внимание на форму и величину зрачков, которые могут отражать органическое поражение нервной системы. Оцениваются движения глазных яблок, особенно наличие нистагма (подергиваний глаз). Наружный осмотр мимической мускулатуры недостаточен. Желательно попросить пациента наморщить лоб, нос, широко открыть рот, показать зубы. При параличе лицевого нерва наблюдаются тикообразные подергивания пораженных лицевых мышц, изменение ширины глазной щели, повышение механической возбудимости мышц. Периферический паралич язычной мускулатуры вызывает фибриллярные подергивания с атрофией языка (что может быть симптомом сирингобульбии или амиотрофического бокового склероза). Двусторонний парез языка вызывает расстройство речи типа дизартрии. Дефекты артикуляции, скандированная речь выявляются в процессе беседы и опроса больного.
Часть вторая — B
— включает 7 шагов: красная кайма губ; слизистая и переходная складка губ; углы рта, слизистая и переходная складка щек; десна и альвеолярный край; язык; дно полости рта; твердое и мягкое небо.
B1 — губы осматривают при открытом и закрытом рте. Регистрируют цвет, блеск, консистенцию красной каймы.
B2 — осматривают слизистую губ и переходной складки (цвет, консистенция, влажность и т. д.). На внутренней поверхности губы в норме иногда обнаруживаются небольшие возвышения за счет мелких слизистых желез, что не является патологией.
B3 — используя два зеркала, обследуют сначала правую, затем левую щеку (слизистую) от угла рта до небной миндалины (пигментация, изменение цвета и пр.). По линии смыкания зубов могут располагаться дериваты сальных желез, которые не следует принимать за патологию. Эти бледновато-желтого цвета узелки диаметром 1—2 мм не возвышаются над слизистой оболочкой. Нужно помнить, что на уровне 17-го и 27-го зубов имеются сосочки, на которых открывается выводной проток околоушной железы, иногда также принимаемый за отклонения.
B4 — десна: сначала осматривают щечную и губную области начиная с правого верхнего заднего участка, затем перемещаются по дуге влево. Опускаются на нижнюю челюсть слева сзади и перемещаются вправо по дуге. Затем обследуют язычную и небную области десен: справа налево на верхней челюсти и слева направо вдоль нижней челюсти. На десне могут встречаться изменения цвета, опухоли и отечность различных формы и консистенции. По переходной складке — свищевые ходы, которые возникают чаще всего в результате хронического воспалительного процесса в верхушечном периодонте.
B5 — язык: оценивают консистенцию, подвижность, все виды сосочков. Определяют форму, величину, окраску языка, характер расположения и развитие сосочков. Здоровый язык имеет нежно-розовый цвет, спинка его бархатистая, чистая, утром она несколько белесовата за счет ороговения нитевидных сосочков. Отклонениями от нормы следует считать изменение величины языка, наличие налета, участков повышенной десквамации эпителия, отечности, эрозии, экскориации, язвы, изменение рельефа, различные аномалии формы, прикрепления уздечки и т. д.
B6 — дно полости рта: регистрируют изменение цвета, сосудистого рисунка и т. д.
B7 — нёбо: осматривают при широко открытом рте и откинутой назад голове; широким шпателем осторожно прижимают корень языка, с помощью зубоврачебного зеркала осматривают твердое, затем мягкое небо.
Характеризуя поражения слизистой оболочки, уточняют границы патологического очага (четкие, нечеткие), соотношение его краев с окружающими тканями (на одном уровне, валикообразные края), цвет (белый, серый, розовый, желтоватый, цианотичный), характер поверхности поражения (влажная, блестящая, тусклая), рельеф поверхности (гладкая, бугристая, покрыта мелкими сосочковыми выростами), сосудистый рисунок (количество, форма и диаметр капилляров, равномерность расположения сосудов, их цвет, наличие или отсутствие деформации, колбовидное вздутие, прерывистость).
Третья часть — С
— включает обследование зубных рядов и пародонта.
С1 — вначале производится осмотр всех зубов. В противном случае истинная причина может остаться невыявленной, если боли иррадиируют в здоровый зуб или имеется явление реперкуссии, осложнения или сочетания заболеваний. Кроме того, осмотр зубных рядов во время первого посещения позволяет наметить общий план лечения, то есть санации, что является основной задачей стоматолога.
Обследование рекомендуется производить в одном и том же порядке, по определенной системе, с помощью стоматологического зеркала и зонда. Зеркало позволяет осмотреть плохо доступные отделы и направить пучок света в нужный участок, а зонд — проверить все фиссуры, углубления, пигментированные участки, дефекты. Если целостность эмали не нарушена, то зонд свободно скользит по поверхности зуба, не задерживаясь в бороздках и складках эмали. При наличии кариозной полости в зубе, иногда невидимой для глаза, зонд задерживается в ней.
Тщательно осматриваются и зондируются окклюзионные и проксимальные поверхности, на которых обнаружить полость, особенно небольших размеров, довольно трудно.
Обследование зубных рядов завершается регистрацией в амбулаторной карте зубной формулы и подсчетом КПУ с анализом его структуры.
С2 — при обследовании пародонта, кроме определения состояния десны (см
. этап В4), описывается состояние зубо-десневого прикрепления.
Оптимальное определение параметров пародонта обеспечивается изучением специальных индексов.
Диагностика
Диагноз преканцерозный хейлит Манганотти обычно ставится на основании внешнего осмотра области поражения и расспроса пациента о характере течения болезни. При затруднении, которое может возникнуть из-за схожести проявлений данного вида хейлита с эрозивно-язвенными формами других заболеваний (герпес, лейкоплакия, красная волчанка, плоский лишай), поможет анализ соскоба с поврежденного участка губы. К тому же гистологическое исследование дает возможность вовремя распознать образование раковых клеток.
Причины развития хейлита
К числу факторов, способных повлечь за собой развитие хейлита, относят:
- дерматозы (эритематозы, туберкулез, псориаз, сифилис и иные заболевания кожи);
- неблагоприятные погодные и климатические условия (влияние слишком горячего или холодного воздуха, чрезмерная инсоляция, сильный ветер);
- продолжительная работа на открытом воздухе;
- сенсибилизация эпителиальных тканей губ УФ-излучением, химическими препаратами и другими аллергенами;
- невриты лицевого нерва.
Лечение
В запущенной стадии хейлит Манганотти лечению лекарственными препаратами поддается с большим трудом. Однако при обнаружении его на ранних стадиях прогноз для пациента благоприятный. Если вы обнаружили у себя типичные симптомы данного вида хейлита, обратитесь к вашему стоматологу. Возможно, он направит вас на дополнительную консультацию к челюстно-лицевому хирургу для устранения травмирующих губу факторов.
Лечение заболевания начинается с тщательной санации ротовой полости. Параллельно лечению врач назначает пациенту щадящую диету, состоящую из пресных и слабосоленых продуктов, насыщенных витаминами и минералами. Находиться под открытым солнцем и тем более курить таким больным категорически противопоказано.
Лечение хейлита Манганотти заключается в курсовом приеме поливитаминов, теоникола и метилурацила, а также масляного раствора витамина А. Курс лечения обычно длится не менее месяца. Сами губы рекомендуется постоянно смазывать ретинол ацетатом или облепиховым маслом. При более серьезных повреждениях врач может назначить мази на основе кортикостероидов или даже хирургическое удаление очагов воспаления. При обнаружении в биопробе раковых клеток, хирургическое вмешательство является экстренной мерой пресечения дальнейшего распространения опухоли.
1.3. Лечение
Воспаление губ — хейлит, как говорилось ранее, может возникнуть в результате воздействия эндогенных и экзогенных факторов. В связи с этим лечение любой формы хейлита должно быть направлено на их ликвидацию [47].
Экзоматозный хейлит
лечат так же, как экзему. Назначают дезинтоксикационную терапию — преднизолон 40-50 мг (перорально или внутривенно), 10% хлористый кальций, курсами — антигистаминные препараты (фенкарол, кларитин, зиртек) [23].
Так как все пациенты в той или иной мере страдают функциональными расстройствами нервной системы, показана седативная терапия (тенатен, афобазол, персен), одновременно витамины группы В и С. Назначение препаратов группы В, в частности В1 и В6, является патогенетическим, так как тиамин и пиридоксин оказывают влияние на обмен аминокислот и гистамина, что нормализует психоэмоциональное состояние [24]. Назначение витамина С при экзематозном хейлите объясняется его участием в окислительно-восстановительных реакциях и углеводном обмене; витамин С нормализует проницаемость капилляров и устраняет гипоксию тканей [4, 67].
Применяются также примочки на несколько дней на губы из раствора буры, а также аппликации 1% нафталановой нефти [2].
В настоящее время широко используют кремы, содержащие 0,5% преднизолона и другие кортикостероидные препараты (адвантан, целестодерм В, флуцинар) [44].
Если при экзематозном хейлите появляются трещины (особенно в углах рта), проводят микробиологическое исследование. В случае выявления стрептококков или стафилококков назначают мази, содержащие антибиотики и стероиды (левомиколь, тетрациклиновая 1% глазная мазь). Но так как длительное применение антибиотиков может вызывать обострение экзематозного хейлита, их используют кратковременно [18]. При контактной форме экзематозного хейлита устранение воздействия химического агента довольно быстро приводит к излечению.
Лечение эксфолиативного хейлита
до сих пор остается сложной задачей, так как патогенез и этиология заболевания неясны [25].
У пациентов с данным заболеванием наблюдается более или менее значительное расстройство нервной системы. Поэтому общее лечение должно проводиться совместно с невропатологом и сопровождаться назначением на длительное время успокаивающих нервную систему препаратов. Показаны также антигистаминные препараты одновременно с витаминами [27].
При упорном течении дерматоза эффективное терапевтическое действие оказывают лучи Букки в начальной дозе 100 Гр 1 раз в неделю. Лечение проводится с интервалом в 7-10 дней до исчезновения патологических элементов (3-4 процедуры) [34].
По мнению С.А. Рабинович (2000), при эксфолиативном хейлите эффективны блокады красной каймы губ растворами 1% новокаина или 1% раствора лидокаина.
При простом гландулярном хейлите
, осложненном экземой, назначают местно мази на основе кортикостероидов, а в случае вторичной инфекции — кремы и мази, в состав которых входят кортикостероиды и антибиотики, в некоторых случаях — инъекции гистоглобулина [19, 60].
Клинически доказано, что длительному течению и хронизации патологических изменений красной каймы губ могут способствовать нарушения местного иммунитета полости рта [35]. Применение препарата Имудон стимулирует клетки ретикулоэндотелиальной системы и способствует заживлению СОР (по 6-8 таблеток в день в течение 2-3 нед.) [12].
Иногда назначают фонофорез с интерфероном (если по данным ПЦР-диагностики выявляются ДНК вирусов). В этом случае могут быть назначены так же противовирусные препараты общего действия [39, 40].
При аденоматозной гиперплазии МСЖ назначают электрокоагуляцию [41], крайне редко прибегают к хирургическому иссечению красной каймы губы [38].
При лечении актинического хейлита
следует в первую очередь исключить влияние инсоляции. Назначение фотозащитных кремов и мазей (меласкрин легкий, SPF 50+; биодерма, SPF 50; фотодерм Ski SPF) способствует купированию процесса. Из средств общего лечения показана витаминотерапия, в частности витамины В12, В6, А. Некоторые авторы считают, что это, с одной стороны, влияет на нормализацию пролиферативных процессов, а с другой — воздействует на периферическую нервную систему, нормализуя психоэмоциональные реакции и уменьшая ощущение зуда [69, 77].
При упорном течении актинического хейлита прибегают к лазерной абляции очага поражения, электродиссекции или химическому пилингу. Эти методы довольно агрессивны, вызывают косметические дефекты (рубцы) [22, 51, 58].
Лечение абразивного преканцерозного хейлита Манганотти
состоит, в первую очередь, в устранении местных травмирующих факторов; обязательные условия — отказ пациента от курения и употребления горячей и острой пищи; проводят санацию полости рта, включая рациональное протезирование; назначают витамины A и Е внутрь, а также аппликации этих витаминов на эрозию и мази, содержащие кортикостероиды (адвантан, гидрокортизон, тридерм, флуцинар) [6, 57].
Если в течение 1-1,5 мес эрозия не заживает, то ее хирургически иссекают в пределах здоровой ткани с последующим гистологическим исследованием. При применении рентгеновских лучей терапевтический эффект достигается только большими дозами. Все пациенты с хейлитом Манганотти нуждаются в диспансерном наблюдении [36].
Лечение хейлитов должно совершенствоваться, и необходим поиск новых эффективных методов терапии.
Профилактика
Для того чтобы избежать столкновения с этим неприятным заболеванием, пациентам из группы риска рекомендуется:
- минимум раз в полгода проходить осмотр у стоматолога и своевременно устранять травмирующие губу острые края зубов, зубной камень, разрушенные зубные коронки;
- протезы изготавливать только из высококачественных материалов под индивидуальные особенности челюстного аппарата пациента;
- отказаться от пагубных привычек, разрушающих здоровье;
- не находиться долго на солнце, использовать защитные средства, в том числе и гигиеническую губную помаду на масляной основе;
- обратить внимание и начать лечение хронических заболеваний ЖКТ, эндокринной системы, внутренних органов;
Соблюдать диету, исключающую соленые, пряные, кислые и острые блюда, а также очень горячую пищу и напитки.
Профилактика хейлита
Поскольку причины заболевания крайне разнообразны, а часто достоверно не установлены, невозможно указать комплекс профилактических мер для предотвращения поражения губ. Профилактика возможна только в отдельных случаях, например исключение из рациона питания аллергенсодержащих продуктов при склонности к атопическому дерматиту. Но в общем случае необходимо укрепление иммунной системы организма для успешного подавления инфекций и лечение заболеваний, проявлением которых являются заболевания губ.
Обратиться за консультацией
Лечение хейлита
Основными мероприятиями, направленными на борьбу с проявлениями хейлита, являются:
- получение консультации у невролога с последующим назначением транквилизаторов и успокоительных препаратов;
- физиотерапия (ультразвуковая, лазерная или лучевая терапия);
- устранение сухости губ с помощью увлажняющих помад;
- витаминотерапия;
- повышение реактивности организма больного с помощью УФОК, аутогемотрансфузии и других методов;
- применение противовоспалительных кремов и мазей;
- устранение аллергенов (при атопическом хейлите);
- соблюдение гипоаллергенной диеты;
- минимизация вредоносного воздействия метеорологических факторов.
При своевременно начатой терапии хейлита и при отсутствии симптомов озлокачествления прогноз заболевания благоприятный. И, напротив, длительное течение патологического процесса повышает риск развития рака и предраковых состояний.