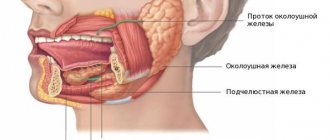
Что такое слюнные железы
Слюнные железы подразделяются на малые и большие. Последний тип структур относится к парным органам и локализуется с трех сторон. К большим слюнным железам относят:
- околоушные;
- подчелюстные;
- подъязычные.
Подчелюстные железы реже всего подвергаются закупориванию, поскольку их протоки имеют наибольший диаметр. Также заболевание редко поражает структуры, расположенные под языком.
Малых слюнных желез насчитывается более 600. Все они выполняют важные функции в человеческом организме:
- Синтезируют белки и ферменты, необходимые для полноценного переваривания пищи.
- Продуцируют гормоноподобные вещества.
- Фильтруют компоненты крови в слюну.
Эти структуры, как и другие внутренние органы, подвергаются патологическим процессам. Основные виды поражения:
- сиалоаденит или закупорка;
- паротит;
- сиалолитиаз.
Первый тип нарушений встречается чаще, чем остальные перечисленные.
Сиалолитиаз связан с образованием камней в протоках железы и нарушением оттока слюны из нее
Сиалоэндоскопия как метод удаления конкрементов из слюнной железы
Хронические обструктивные патологии слюнных желез могут быть вызваны наличием слюнных камней, формированием слизистой пробки, стенозом протоков, влиянием сторонних тел или же анатомическими вариациями системы протоков желез, что в результате может привести к ретенции слюны в протоке, возникновению чувства дискомфорта и даже к инфицированию. В частности, сиалолитиаз представляет собой состояние, при котором в слюнной железе формируется кальцифицированная масса. Чаще всего данное нарушение отмечается в области подчелюстной железы (в так именуемом «вартоновом протоке») и может спровоцировать отек и боль в пораженном участке, особенно во время стимуляции слюноотделения. Если конкремент не выходит из железы самостоятельно, его приходиться удалять хирургически.
Для диагностики подобных патологий могут использоваться методы радиосиалографии, ультразвукового обследования и магнитно-резонансную сиалографию. Радиосиалография является наиболее распространенным методом идентификация камней в протоке слюнной железы, однако ее использование противопоказано в случаях острой инфекции или же при гиперчувствительности пациента к веществу контраста. Ультрасонография является диагностическим методом первой линии, которая неинвазивно и без применения контраста позволяет визуализировать наличие конкремента в слюнной железе. При этом нужно помнить, что параметры чувствительности и специфичности данного метода варьируют в зависимости от стадии минерализации камня. С целью диагностики, конечно же, можно использовать и более дорогие методы по типу компьютерной томографии, магнитно-резонансной томографии или сцинтиграфии.
В настоящее время широко используется сиалоэндоскопия как неинвазиный подход диагностики и лечения патологий слюнных желез. Данный метод позволяет обеспечить прямой доступ к протоку железы, его расширение и ирригацию, а также установить факт наличия или отсутствия проходимости протока.
В данной статье мы опишем клинические случаи двух пациентов, которым проводили процедуры сиалолитотомии с использованием сиалоэндоскопа на базе больницы Анам при Корейском университете. Кроме того, мы опишем отличия сиалоэндоскопии от других методов диагностики и лечения сиалолитиза.
Клинический случай 1
Информация о пациенте
81-летняя пациентка обратилась в стоматологическую клинику с ощущением наличия стороннего тела под языком и симптомами сухости ротовой полости. Ранее в июне 2003 года у нее была диагностирована карцинома щитовидной железы и проведена процедура тотальной тироидэктомии. В анамнезе у пациентки отмечалось наличие гипертензии и хронического заболевания почек. Камень был идентифицирован в протоке правой подчелюстной железы (фото 1).
Фото 1. Слюнные камни размером 2 × 10 мм были идентифицированы в правой подчелюстной железе с помощью метода КЛКТ.
Хирургическая процедура
Обработку рабочего поля проводили с помощью бетадина. После дезинфекции ротовую полость обильно промыли физиологическим раствором. Локальную анестезию проводили в области языка и дна ротовой полости 2% раствором лидокаина с концентрацией эпинефрина 1:100 000. После обеспечили ушивание языка шелковой нитью 3-0, дабы обеспечить оптимальные условия для операции. С помощью микроскопа обнаружили вход в проток правой нижнечелюстной железы, после чего в него вошли зондом №0000, а потом расширили до размера зонда №3 (фото 2). Для того, чтобы эндоскоп проник в просвет протока, его расширяли при помощи дилататора. Процедуру сиалоэндоскопии проводили под обильной ирригацией физиологическим раствором. Камень удаляли при помощи трехпроводного кольца (петли) (фото 3). Размер устья протока был меньше, чем размер конкремента, поэтому врачу пришлось сделать 0,1 см разрез в области входа в проток железы. После удаления камня провели ревизию железы эндоскопом, дабы убедиться в наличие проходимости (фото 4). Систему желёз промывали стероидным раствором. Кровотечений, отеков или болевых ощущений в послеоперационном периоде не отмечалось. Пациенту проводили ежедневные перевязки области вмешательства и контроль за развитием возможного инфицирования раны.
Фото 2. a. Зонд протока железы. b. Дилататор устья. c. Монитор эндоскопа. d. Трехпортативный эндоскоп. e. Трехпроводное кольцо (петля).
Фото 3. a. Камни в протоке железы. b. Удаление камней при помощи петли. c. Захват камней петлей и удаление из протока.
Фото 4. Удаление камней через устье подчелюстной слюнной железы. b. Вид удаленных камней.
Клинический случай 2
Информация о пациенте
66-летний мужчина обратился за стоматологический помощью по причине блокады протока правой нижнечелюстной железы (фото 5). Приблизительно 7-8 лет назад он отмечал припухлость и боль в области нижней части шеи во время приема пищи. Процедуру сиалолитотомии проводили 4-5 лет назад в другой больнице, однако полностью конкременты так и не были удалены из-за своей патологической подвижности во время операции. Системных нарушений здоровья у пациента не отмечалось.
Фото 5. Слюнные камни размером 3 × 4 мм были идентифицированы в правой подчелюстной железе с помощью метода КЛКТ.
Хирургическая процедура
Обработку рабочего поля проводили с помощью бетадина. После дезинфекции ротовую полость обильно промыли физиологическим раствором. Пациенту проводили полную анестезию через назотрахеальную интубацию, а язык ушивали шелковой нитью 3-0. Протокол вмешательства был аналогичен тому, который мы уже описывали в первом клиническом случае (фото 6). Кровотечений, отеков или болевых ощущений в послеоперационном периоде не отмечалось. Пациенту проводили ежедневные перевязки области вмешательства и контроль за развитием возможного инфицирования раны.
Фото 6. Вид удаленного камня.
Обсуждение
Симптомы обструктивных патологий слюнных желез включают повторяющиеся, болезненные отеки основных слюнных желез, что может негативно повлиять на качество жизни пациента. Ранее для диагностики заболеваний слюнных желез использовались методы радиосиалографии, сонографии и МР-сиалографии. Радиосиалография является основным методом обследования слюнных желез, который может использовать для диагностики сиалолитиаза путем анализа изображений, полученных после введения контраста в проток железы. Противопоказанием к использованию данного метода являются подобные реакции пациента на контрастное вещество и наличие острого инфекционного поражения. Сонография является неинвазивным методом диагностики камней в структуре слюнных желез, однако эффективность данного подхода в большей мере зависит от опыта врача, проводящего диагностику. МР-сиалография позволяет полностью визуализировать всю систему слюнных желез, однако полученные диагностические изображения могут характеризоваться наличием разного рода дисторций и артефактов, особенно в случаях смежной локализации стоматологических реставраций. Однако, все вышеупомянутые ограничения, характерные для разных методов диагностики, возможно преодолеть, используя метод сиалоэндоскопии. Он является менее инвазивным, чем другие подходы к диагностике патологий слюнных желез, и успешно может использоваться для оценки состояния их протоков и внутренней структуры.
Несколько исследовательских групп уточняли, насколько пациенты остались довольными процессом лечения методом сиалоэндоскопии. Kroll и коллеги, использовав для этого короткую версию опросника SF-36, установили, что пациенты отмечали высокий уровень удовлетворенности после манипуляции сиалоэндоскопии. Aubin-Pouliot и коллеги, используя анкету, разработанную для оценки хронического обструктивного сиалоаденита, продемонстрировали аналогичные результаты. Кроме того, был установлен интересный факт того, что после выполнения сиалоэндоскопии на поднижнечелюстной железе симптомы уменьшались значительно более выражено, чем после проведения аналогичной манипуляции на околоушной слюнной железе.
Недавние исследования показали, что микросиалолиты играют важную роль в патогенезе хронического сиалоаденита. Они могут накапливаться в нормальных слюнных железах и провоцировать развитие обструктивной атрофии. Последняя, в свою очередь, способствует колонизации и размножению микробов, вызывая воспаление в периферической системе протоков, сопровождаемое еще более тяжелой атрофией и прогрессирующим инфицированием, приводящим к хроническому сиалоадениту. Согласно Quinn и соавтоврам, внутрипротоковое размещение антибиотиков способствует их проникновения в паренхиму желез, позволяя полностью нивелировать имеющиеся симптомы поражения. Однако такие же результаты были получены и при ирригации внутренней структуры желез физиологическим раствором.
Терапия радиоактивным йодом (RAI) является еще одной причиной заболевания слюнных желез. Согласно Kim, хронический сиалоаденит является наиболее распространенным осложнением RAI, особенно в случаях после проведения тиреоидэктомии. Распространенность хронического сиалоаденита, ассоциированного с RAI, составляет 11–65%. Повреждение слюнных желез, вызванное радиоактивный йодом, приводит к развитию обструктивного сиалоаденита и рецидивирующему отеку с или без болевых ощущений во время приема пищи. Подобное хроническое состояние в дальнейшем вызывает гипосаливацию и ассоциированные с ней симптомы, например, сложности при глотании, нарушение вкуса, кандидоз ротовой полости и кариес. В настоящее время хронический сиалоаденит, вызванный терапией радиоактивный йодом, лечится консервативно путем обеспечения хорошего уровня гигиены полости рта, частой гидратации, использования заменителей слюны и стимуляцией работы слюнных желез.
Согласно исследованию Kim, сиалоэндоскопия демонстрирует эффект аналогичный сиалоцентезу (внутрипротоковое орошение стерилизованным физиологическим раствором) и позволяет улучшить симптомы обструкции уже через 3 месяца после механической дилатации эндоскопом. Однако у пациентов с хроническим сиалоаденитом, вызванным терапией радиоактивным йодом, было обнаружено, что сиалоэндоскопия характеризуется ограниченными возможностями относительно купирования уже имеющихся симптомов ксеростомии.
В данной статье были описаны примеры использования метода сиалоэндоскопии с целью удаления камней из слюнных желез. Данный метод является более эффективным по сравнению с другими подходами к лечению сиалолитиаза, и при этом – менее дискомфортным. В двух проанализированных клинических случаях пациенты не демонстрировали никаких существенных осложнений или подобных эффектов после выполнения манипуляции.
Заключение
В данной статье были описаны два клинических сличая неинвазивной процедуры сиалолитотомии посредством метода сиалоэндоскопии. Данный подход может быть эффективно использован не только для лечения случаев сиалолитиаза, но также и при стенозе проток и сиалоадените. При этом сиалоэндоскопия является минимально дискомфортной манипуляцией, которая характеризуется низким уровнем осложнений. Для формулирования каких-то определенных рекомендаций относительно применения сиалоэндоскопии в случаях наличия конкрементов в слюнных железах, необходимо обеспечить проведение исследований с участием большего количества субъектов.
Авторы: Dong-Keon Lee, Euy-Hyun Kim, Chang-Woo Kim, Mong-Hun Kang, In-Seok Song, Sang-Ho Jun
Причины
Острое течение патологии в 99% случаев связано с внедрением в структуру вредоносных микроорганизмов. В зависимости от разновидности болезнетворного агента выделяют следующие причины закупорки слюнных желез:
- Эпидпаротит, вызываемый вирусной инфекцией. Основной путь заражения – воздушно-капельный. Вирус проникает через слизистые носоглотки и внедряется в кровь. Размножение патологических частиц происходит в железистых структурах околоушных желез. У представителей сильного пола также поражаются яички, имеющие железистую ткань. Данная разновидность заболевания может стать причиной бесплодия.
- Бактериальное поражение. Недуг прогрессирует из-за внешних факторов и внутренних хронических заболеваний.
Среди провоцирующих сиалоаденит факторов следует отметить:
- отсутствие ухода за ротовой полостью;
- сужение протоков слюнных желез, связанное с истощением организма или хирургическим вмешательством;
- раковое поражение структур;
- сахарный диабет;
- нарушение работоспособности органов пищеварения;
- перекрытие протока инородным телом.
Из-за нарушения слюноотделения создаются оптимальные условия для размножения бактериальной флоры. Проблема может быть спровоцирована хроническими инфекционными патологиями – брюшным тифом, скарлатиной, хроническим гингивитом или тонзиллитом. Гнойные раны и фурункулы также повышают риск закупорки протока слюнных желез.
Хроническая форма недуга не возникает на фоне острого сиалоаденита, как это встречается при других заболеваниях. Состояние объясняется тем, что пораженные железы по своей природе склонны к рассматриваемому нарушению.
Хроническое воспаление структур чаще наблюдается у людей:
- имеющих наследственную предрасположенность к сиалоадениту;
- страдающих аутоиммунными патологиями;
- перенесших сильное переохлаждение.
К категории риска по заболеванию относятся пациенты с сахарным диабетом, сердечно-сосудистыми и неврологическими заболеваниями.
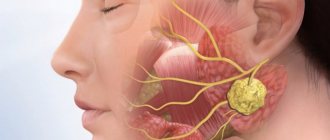
Причины рака слюнной железы и группы риска
Нормальная клетка слюнной железы становится раковой, когда в ней происходит определенный набор мутаций. К развитию злокачественных опухолей приводят мутации в онкогенах (гены, которые активируют размножение клеток) или генах-супрессорах опухолей (подавляют размножение клеток, «чинят» поврежденную ДНК, запускают запрограммированную клеточную смерть — апоптоз). В каждом конкретном случае судить о причинах произошедших в клетках мутаций очень сложно. Нельзя сказать, почему именно они произошли.
Выделяют некоторые факторы риска, повышающие вероятность развития злокачественной опухоли:
- Чем старше человек, тем больше накапливается изменений в его генах, тем выше вероятность развития различных типов рака.
- У мужчин рак слюнной железы бывает чаще, чем у женщин.
- Облучение головы. Например, это может быть ранее перенесенный курс лучевой терапии, воздействие ионизирующих излучений на рабочем месте.
- Есть данные о том, что риск рака слюнных желез повышен у людей, которые имеют определенные профессиональные вредности: контакт с асбестом, пылью сплавов никеля, работа на предприятиях, которые занимаются производством резины, деревообработкой.
Роль наследственности на данный момент считается незначительной. Большинство больных не имеют отягощенного семейного анамнеза (близких родственников, у которых был диагностирован тот же тип рака). Не доказана роль алкоголя и табака. Известно, что эти вредные привычки в целом повышают риск развития рака головы и шеи, но связь со злокачественными опухолями слюнных желез не обнаружена.
Опасен ли мобильный телефон? Во время одного исследования ученые обнаружили, что у активных пользователей сотовых телефонов чаще встречаются опухоли околоушной слюнной железы (как правило, доброкачественные). Но другие исследования такой взаимосвязи не выявили.
Симптомы
При паротите поражаются околоушные железы. Проблема проявляется следующими характерными признаками:
- ухудшением общего самочувствия;
- отеком тканей шеи;
- болью при надавливании на очаги воспаления;
- дискомфортом во время разговора и потребления пищи;
- головными болями различной интенсивности;
- сухостью в горле.
Симптомы воспаления подъязычной слюнной железы и ее лечение
Если патологический процесс распространяется на подъязычную и околоушную железы, то симптомы закупорки дополняются:
- повышением температуры;
- интоксикацией организма;
- неприятным запахом изо рта;
- сильными болями при открывании рта;
- ощущением инородного тела под языком.
В зависимости от формы течения и симптоматики сиалоаденит также делят на серозный, гнойный и гангренозный. Для первой формы патологии характерно: опухание слюнной железы; деформирование мочки уха; повышение температуры, выделение серозной жидкости при нажатии на воспаленные структуры, обтурация протока.
При гангренозной форме недуга человеку становится трудно спать ночью из-за болевых ощущений. Также наблюдается уплотнение пораженной структуры, распространение отека на ткани уха, шеи и щек. Кожа над проблемной областью краснеет.
Запущенная форма сиалоаденита – гангренозная. Для него характерно быстрое нарастание патологических симптомов, отмирание мягких тканей, инфицирование крови. Несвоевременная медицинская помощь может привести к гибели больного.
В человеческом организме при нормальном развитии имеется три пары слюнных желез
Околоушная железа чаще всего подвергается различным заболеваниям. Существует ряд болезней, при которых подъязычные и подчелюстные слюнные железы воспаляются. Если не вовремя начать лечение либо пройти несоответствующую терапию, то после подобных заболеваний могут возникнуть серьезные осложнения, такие как энцефалит, орхит, менингит, нефрит, неврит и панкреатит. Однако не стоит волноваться, зачастую лечение дает позитивные результаты. Дабы избежать воспаления слюнных желез, нужно просто придерживаться нескольких рекомендаций.
Диагностика
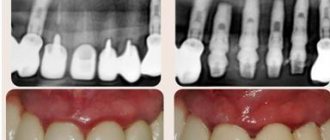
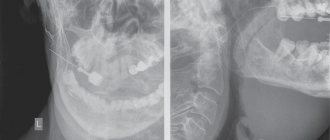
Схему лечения закупорки слюнной железы назначают после проведения рентгенологического снимка. В таком случае рекомендуется панорамный снимок, позволяющий изучить состояние пораженных структур с разных ракурсов. В сложных случаях проводится рентгенография желез с использованием контрастного вещества. Данная методика исследования также применяется при подозрении на онкологию.
Фото рентгенологического снимка желез
Перед проведением диагностики врач осматривает визуально ротовую полость пациента и осуществляет пальпацию слюнных железы. Успех лечения зависит от своевременного выявления и устранения провоцирующего фактора.
Важную роль имеет дифференциальная диагностика различных форм сиалоаденита. Каждый тип патологии требует особенного подхода к лечению, поэтому врач обращает внимание на симптоматику заболевания.
Критерии, по которым врач отличает одно заболевание от другого, представлены в таблице ниже:
| Тип проблемы | Провоцирующий фактор | Симптомы закупорки |
| Хронический паренхиматозный | Образуется из-за поражения железы доброкачественными опухолями. Инфицирование не играет роли в развитии заболевания | Медленное развитие симптоматики, без резких болевых ощущений |
| Острый лимфогенный | Развивается после перенесенных инфекционных заболеваний или при ослаблении иммунитета | Характеризуется распространением воспалительного процесса на соседние мягкие ткани |
| Хронический интерстициальный | Спровоцирован аутоиммунными проблемами (ревматоидным артритом, красной волчанкой) | Медленное развитие признаков проблемы с периодами обострения и ремиссии |
| Острый контактный | Возникает из-за расположенных рядом со слюной железой фурункулов и открытых ран | Для патологии характерны сильные боли, отечность пораженной структуры и резкое уменьшение слюноотделения |
| Эпидемический | Развивается на фоне внедрения в железу вирусных частиц | Припухлость околоушных и шейных желез |
Лечение
Терапию сиалоаденита проводят в стационаре. Чаще всего признаки патологии устраняются с помощью медикаментов и физиотерапевтических процедур. Реже врачи прибегают к хирургическому вмешательству по очищению или удалению железы. Операция показана при гнойном или гангренозном типе проблемы.
При эпидемическом паротите пациентам назначают противовирусные препараты. Также проводят симптоматическое лечение, направленное на снижение температуры и облегчение болевых ощущений в области поражения.
Закупорка слюнной железы в острой форме требует комплексной терапии. Для нормализации функции железы больным назначают специальную слюногонную диету. В рацион включают сухарики, кислые фрукты и овощи, ягоды. Внутрь пьют 1% раствор солянокислого пилокарпина. Вещество способствует сокращению мышц, расположенных рядом со слюнной железой. Все мероприятия направлены на то, чтобы с помощью усиления секретарной функции железы ускорить вывод инородных предметов и патогенных частиц.
При инфекционной природе заболевания требуется применение антибактериальных средств. В протоки вводят антибиотики пенициллинового ряда и антисептические растворы для дезинфекции пораженного участка (Мирамистин, Диоксидин)
Для снятия отечности и воспаления на проблемный участок накладывают компрессы с Димексидом. Процедуру проводят дважды в день по 30 минут. Препарат также уменьшает интенсивность болевых ощущений.
Дополнительно проводят прогревание воспаленных желез при помощи УВЧ. При ухудшении ситуации выполняют новокаино-пенициллиновую блокаду. Процедура необходима для предупреждения инфицирования соседних тканей.
Хронический сиалоаденит лечится по другой схеме:
- Ежедневно выполняют массирование воспаленных протоков с вводом антибактериальных препаратов. Процедура выступает в качестве профилактики гнойных осложнений сиалоаденита.
- В подкожно-жировую клетчатку делают инъекции с новокаином для улучшения секретарной функции желез.
- На протяжении 10 дней проходят ежедневную процедуру лечения электрическими токами.
- Для предупреждения обострения патологии в проблемный участок вводят йодолипол 1 раз в 3 месяца.
Профилактика нарушения
Вакцин и специально разработанных препаратов против сиалоаденита не имеется. Исключение составляет только эпидемический паротит. Для предотвращения развития недуга ребенку предлагают инактивированную вакцину от кори, паротита и краснухи. Прививают от заболевания всех детей, достигших 1 года. После вакцины стойкий иммунитет к возбудителю сохраняется у 96% привитых людей.
Существуют и неспецифические меры для защиты от сиаалоаденита, включающие в себя:
- регулярную гигиену ротовой полости;
- своевременную обработку ран и язв во рту;
- устранение хронических очагов инфекции;
- предупреждение застоя слюны при инфекционных заболеваниях.
Лечение закупорки слюнных желез должно проводиться своевременно. В противном случае заболевание грозит инфицированием мягких тканей лица и дальнейшим заражением организма. Последствия сиалоаденита требуют реанимационных мероприятий для сохранения жизни и здоровья больному. К списку опасных последствий патологии также относят: быстрое разрушение эмали, нарушение микрофлоры рта, хроническое воспаление десен. По этой причине важно не доводить состояние здоровья до критического уровня.
Симптомы заболевания
Доброкачественные и злокачественные опухоли слюнных желез проявляются сходными симптомами. Одно из главных отличий в том, что рак растет намного быстрее и чаще приводит к ряду симптомов, связанных с прорастанием в окружающие ткани, сдавлением нервов.
Нужно посетить врача, если вас стали беспокоить следующие симптомы:
- Появилось уплотнение или отек во рту, в области щеки, челюсти, шеи.
- Вы заметили, что ваше лицо стало асимметричным.
- Беспокоит боль во рту, в области шеи, уха, щеки, челюсти. Она долго не проходит.
- Онемение части лица.
- Слабость в мимических мышцах, из-за этого половина лица может быть «опущена», что становится особенно заметно при оскаливании зубов, нахмуривании бровей.
- Не получается широко открыть рот.
- Затруднение глотания.