27.08.2020
В стоматологических клиниках «Юнит» мы рассказываем нашим пациентам о гигиене ротовой полости. Бытует мнение, что если в ротовой полости нет бактерий и микробов, то кариес и другие заболевания возникнуть не могут. Так ли это?
Наш организм, и полость рта в том числе, населяют миллионы бактерий. Они образуют гармоничную микрофлору. Когда баланс здоровых и болезнетворных бактерий перевешивает в сторону последних, тогда человек начинает болеть.
Что же такое нормальное и патологическое состояние микрофлоры полости рта?
Какие бактерии населяют ротовую полость
Постоянная микрофлора рта состоит из 30 штаммов микроорганизмов, которые отвечают за важнейшие функции. К этим штаммам относятся: стрептококки, вейлонеллы и дифтероиды.
Почти 300 видов микроорганизмов постоянно пребывают в полости рта. Среди них есть патогенные — вредные. Подходящей средой для обитания паразитов являются брекеты и пластинки, кариозные полости, коронки, десневые карманы, спинка языка. На некоторых зубах есть мягкий, но толстый слой желтого налета, который со временем превращается в темный зубной камень — это и есть средоточие вредных микроорганизмов.
Бактерии и микробы образуют своеобразную среду, которая в нормальном состоянии организма поддерживается и способна саморегулироваться. В нормальном состоянии микрофлоры полости рта полезные бактерии выигрывают в конкурентной борьбе у болезнетворных.
Систематическая гигиеническая чистка зубов у стоматолога — неотъемлемый атрибут здоровой и красивой улыбки.
Принимая очередного пациента на лечение кариеса, мы каждый раз убеждаемся, что цена профессиональной гигиены несоразмерна с теми последствиями и затратами, которые придётся нести, если её не делать.
Доказано, что даже правильный, скрупулезный и постоянный домашний уход малоэффективен. 90% взрослого населения чистят зубы неэффективно.
Чистка зубов в «Юнит» с помощью современных технологий: Air Flow и ультразвука дает максимальный эффект в поддержании здорового баланса микрофлоры и местного иммунитета.
Записаться на профессиональную чистку
Микрофлора полости рта: что нужно знать
Когда пациенты спрашивают, что вызывает кариес, что вы им обычно отвечаете: «сахар» или «микробы в полости рта»? Мы знаем, что микрофлора полости рта играет важную роль в поддержании ее здоровья. Понимание взаимосвязи между организмом и населяющими его бактериями может помочь вам научить своих пациентов тому, как можно предотвратить стоматологические заболевания.
Что такое микрофлора полости рта?
Микрофлора полости рта представляет собой совокупность находящихся в ней микроорганизмов; как отмечено в исследовании, опубликованном в Journal of Bacteriology, на сеголдняшний день в полости рта обнаружено более 700 видов и штаммов бактерий. Бактериальная микрофлора полости рта образует структуру, которая покрывает зубы, стоматологи называют это зубным налетом или зубной биопленкой.
Многие бактерии полости рта связаны со стоматологическими заболеваниями, которые возникают в результате дисбиоза. Дисбаланс различных типов бактерий создает условия для чрезмерного размножения потенциально патогенных микроорганизмов, играя ведущую роль в развитии ряда заболеваний. В настоящее время существует гипотеза, что вся биопленка может быть вовлечена в этот процесс. Это подтверждается недавними исследованиями и теорией ключевого патогенного фактора.
Основными причинами заболеваний зубов и десен являются два вида бактерий: Streptococcus mutans (S. mutans) и Porphyromonas gingivalis (P. gingivalis); кроме того, исследователи отмечают связь лактобацилл с возникновением кариеса корня зуба. В публикациях журнала PloS One отмечается, что S. mutans потребляет легко ферментируемые сахара и в результате метаболизма продуцирует кислоту, которая приводит к деминерализации твердых тканей зуба, что и вызывает кариес. S. mutans также продуцирует внеклеточные полисахариды в начале процесса образования биопленки, фактически образуя «клей» для ее формирования и прикрепления к поверхностям зубов и мягких тканей полости рта. По мнению авторов Frontiers in Microbiology P. gingivalis является основным микроорганизмом, вовлеченным в развитие хронического пародонтита.
Причины изменений бактериальной флоры полости рта
Микрофлора полости рта каждого человека меняется в течение жизни. Когда дети растут, в их полости рта поселяются бактерии. S. salivarius колонизирует мягкие ткани вскоре после рождения ребенка. Когда прорезаются зубы и образуются десневые борозды, микроорганизмы, такие как S. sanguinis и S. mutans, колонизируют поверхности зубов и мягких тканей. По мере взросления и старения человека состав внутриоральной среды меняется, а количество присутствующих штаммов растет.
Дисбаланс микрофлоры полости рта может возникать по многим причинам, например, в связи с диетой с высоким содержанием сбраживаемых углеводов, которые изменяют рН, или в связи с образованием плотной биопленки, которая особенно хорошо защищает микроорганизмы, находящиеся в ее толще (то есть она препятствует проникновенияю антимикробных средств). Наконец, в ротовую полость могут проникать условно патогенные микроорганизмы, такие как Helicobacter pylori. Этот микроорганизм присутствует у пациентов с гастроэзофагеальной рефлюксной болезнью (помимо прочих заболеваний желудка) и участвует в развитии пародонтита, согласно публикациям в International Journal of Clinical and Experimental Medicine.
Помощь пациентам в контроле микрофлоры полости рта
Как вы можете помочь пациентам сбалансировать микрофлору полости рта? Главное – не допускать смещения баланса в какую-либо сторону, благоприятную для развития заболеваний. Расскажите пациентам о нескольких практических шагах, которые помогут избежать создания неблагоприятных условий и развития дисбиоза полости рта.
- Сократите потребление сахара. Это снизит риск создания кариесогенной среды бактериями, метаболизирующими углеводы. Вместо этого рекомендуйте пациентам пить несладкие и некислые напитки, а также молоко, и употреблять молочные продукты как часть здоровой диеты, которая включает достаточное количество кальция.
- Чистите зубы дважды в день зубной пастой с оптимальным содержанием фторидов, чтобы разрушить биопленку и защитить эмаль зуба.
- Ежедневно пользуйтесь зубной нитью или используйте другие средства для очищения межзубных промежутков, например, межзубные ёршики, чтобы удалить скопления зубного налета между зубами и в десневой борозде. Простая чистка зубов не обеспечивает устранение бактерий на всех этих труднодоступных участках. Завершите процедуру использованием антибактериального ополаскивателя для полости рта. Это может помочь удалить остатки пищи из полости рта, а также снизить число бактерий.
- Было установлено, что пробиотики полезны при нарушениях пищеварения у здоровых пациентов, а предварительные данные ряда исследований свидетельствуют о том, что пробиотики могут способствовать также и защите зубов и десен.
- Мотивируйте пациентов регулярно посещать ваш кабинет для осмотра, причем частота визитов должна быть основана на вашей и их собственной оценке риска развития кариеса и других заболеваний полости рта. Несмотря на правильный уход за полостью рта дома, у некоторых людей риск стоматологических заболеваний очень высок, поэтому им будут нужны более частые посещения.
Понимание роли внутриоральной микрофлоры является первым шагом к тому, чтобы научить пациентов контролировать ее баланс для поддержания здорового состояния полости рта. Рассказывая пациентам о роли бактерий в развитии стоматологических заболеваний, вы помогаете им достичь здоровья всей полости рта.
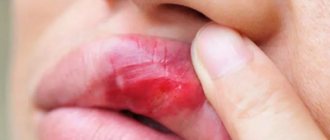
Почему бактерии и микробы вызывают болезни полости рта
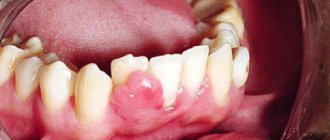
Даже стабильную микрофлору ротовой полости нельзя назвать полностью безопасной. Так, любое повреждение слизистой оболочки или зубной эмали и последующее воспаление, способствуют развитию болезнетворных процессов. Даже нормальная микрофлора может стать недружелюбной при ослабленном иммунитете.
Наиболее опасны «бактерии-пришельцы». Они размножаются в результате нарушения обычного функционирования экосистемы. Это явление распространено при пародонтите, кариесе, стоматитах, гингивите и других заболеваниях. Бесконтрольное распространение бактерий, грибков и микробов приводит к выделению токсинов и развитию воспалительного процесса. Нередко такие микроорганизмы демонстрируют склонность к постоянным рецидивам, особенно, если терапия не сопровождалась восстановлением микрофлоры.
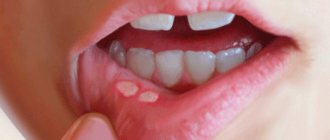
Кандидоз полости рта — симптомы и лечение
Если лечение будет проведено несвоевременно или неправильно, то острый кандидоз может осложниться и перейти в хроническую или инвазивную форму, которая трудно поддаётся лечению. Кроме того, могут возникать такие осложнения, как грибковый эзофагит, трахеит, кандидоз желудочно-кишечного тракта, кандидозный сепсис. Высока вероятность воспаления половых органов у женщин и мужчин.
Кандидозный эзофагит (воспаление пищевода). Симптомы: признаки интоксикации организма, вздутие, изжога, боль в горле, дисфагия (трудности с глотанием твёрдой пищи), горечь во рту или кислый привкус. Может привести к язве пищевода, разрыву пищеводной трубки, внутренним кровотечениям, стриктуре (сужению просвета) пищевода.
Кандидозный трахеит (воспаление трахеи). Симптомы: повышение температуры тела до 37 °C, сильная боль в трахее, грудной клетке, одышка и ощущение удушья при кашле, зуд, жжение, болезненность за грудиной или между лопатками, появление гнойников на коже. Через гнойники на стенках трахеи грибок может проникнуть в кровь, что в дальнейшем приведёт к сепсису.
Кандидоз желудочно-кишечного тракта. Candida проникает в кишечник и травмирует слизистую оболочку, вызывая тяжёлую форму дисбактериоза. Симптомы: тошнота, рвота с кровью и беловатыми плёнками, повышение температуры тела до 37-38 °C, вздутие и боли в верхней части живота, диарея с примесью белых хлопьев. В случае перфорации стенки желудка могут возникнуть серьёзные последствия, такие как перитонит (воспаление брюшины) или внутреннее кровотечение.
Также к тяжёлому осложнению кандидоза ротовой полости относится кандидозный менингит, который способен привести к летальному исходу. Чаще всего осложнение возникает у больных с тяжёлыми сопутствующими заболеваниями (иммунодефицит, декомпенсированный сахарный диабет) и у людей со сниженным иммунитетом. Кандидозный менингит проявляется следующими симптомами: повышение температуры тела до 37,2-37,9 °C, цефалгия (постоянные головные боли), сонливость, геморрагическая сыпь по всему телу, рвота, которая не приносит пациенту облегчения, часто без предшествующей тошноты. Возможно появление неврологической симптоматики: нарушения сознания, высшей нервной деятельности, двигательных расстройств, чувствительности, зрения.
Опасность заболевания заключается в резком снижении иммунитета организма и быстром распространении инфекции в спинной и головной мозг. Также имеются сложности при диагностировании заболевания ввиду стёртой симптоматики и отсутствия ярко выраженного менингеального синдрома (признаков раздражения мозговых оболочек).
Присоединение вторичной инфекции. Воспалённые органы и ткани очень чувствительны к другим инфекциям. Быстрее всего они внедряются через язвы и трещины с кровотечением. При присоединении вторичной инфекции могут возникнуть язвенно-некротический стоматит или ангина Венсана, сифилитическая заеда, сифилитическая дисфония (нарушение голосовой функции) и т. д.
Кандидозный сепсис — внедрение грибковой инфекции в общий кровоток. Тяжёлое состояние, при котором происходит проникновение кандид во все органы и ткани. Признаки интоксикации организма: тошнота, рвота, боли в животе, развивается тахикардия и гипертермия тела (повышение температуры свыше 38 °C), возникает полиорганная недостаточность (нарушение работы нескольких функциональных систем организма), нарушается деятельность центральной нервной системы (ЦНС). При таком состоянии лечение осуществляется только в реанимационных отделениях, так как при несвоевременном оказании помощи и специальной терапии исход может быть летальным [2].
ОДОНТОГЕННАЯ И ПАРОДОНТАЛЬНАЯ ИНФЕКЦИЯ
ПУЛЬПИТ
Основные возбудители
Зеленящие стрептококки (S.milleri
), неспорообразующие анаэробы:
Peptococcus
spp.,
Peptostreptococcus
spp.,
Actinomyces
spp.
Выбор антимикробных препаратов
Антимикробная терапия показана только в случае недостаточной эффективности стоматологических манипуляций или распространения инфекции в окружающие ткани (периодонт, периост и др.).
Препараты выбора
: феноксиметилпенициллин или пенициллин (в зависимости от тяжести течения).
Альтернативные препараты
: аминопенициллины (амоксициллин, ампициллин), ингибиторозащищенные пенициллины, цефаклор, клиндамицин, эритромицин + метронидазол.
Длительность применения
: в зависимости от тяжести течения (не менее 5 дней).
ПЕРИОДОНТИТ
Основные возбудители
В структуре периодонта микрофлора выявляется редко и обычно это S.sanguis, S.oralis, Actinomyces
spp.
При периодонтите у взрослых преобладают грамотрицательные анаэробы и спирохеты. P.gingivalis, B.forsythus, A.аctinomycetemcomitans и T.denticola
выделяются наиболее часто.
В ювенильном возрасте наблюдается быстрое вовлечение в процесс костной ткани, при этом обычными возбудителями являются A.аctinomycetemcomitans
и
Capnocytophaga
spp.
P.gingivalis
выделяется редко.
У пациентов с лейкемией и нейтропенией после химиотерапии наряду с A.actinomycetemcomitans
выделяется
C.micros
, а в препубертатном возрасте —
Fusobacterium
spp.
Выбор антимикробных препаратов
Препараты выбора
: доксициклин; амоксициллин/клавуланат.
Альтернативные препараты
: спирамицин + метронидазол, цефуроксим аксетил, цефаклор + метронидазол.
Длительность терапии
: 5-7 дней.
Пациентам с лейкемией или нейтропенией после химиотерапии применяются цефоперазон/сульбактам + аминогликозиды; пиперациллин/тазобактам или тикарциллин/клавуланат + аминогликозиды; имипенем, меропенем.
Длительность терапии
: в зависимости от тяжести течения, но не менее 10-14 дней.
ПЕРИОСТИТ И ОСТЕОМИЕЛИТ ЧЕЛЮСТЕЙ
Основные возбудители
При развитии одонтогенного периостита и остеомиелита в 50% случаев выделяется S.aureus
, а также
Streptococcus
spp., и, как правило, превалирует анаэробная флора:
P.niger, Peptostreptococcus
spp.,
Bacteroides
spp. Реже выявляются специфические возбудители:
A.israelii, T.pallidum
.
Травматический остеомиелит чаще обусловлен наличием S.aureus
, а также
Enterobacteriaceae
spp.,
P.aeruginosa
.
Выбор антимикробных препаратов
Препараты выбора
: оксациллин, цефазолин, ингибиторозащищенные пенициллины.
Альтернативные препараты
: линкозамиды, цефуроксим. При выделении
P.aeruginosa
— антисинегнойные препараты (цефтазидим, фторхинолоны).
Длительность терапии
: не менее 4 нед.
ОДОНТОГЕННЫЙ ВЕРХНЕЧЕЛЮСТНОЙ СИНУСИТ
Основные возбудители
Возбудителями одонтогенного верхнечелюстного синусита являются: неспорообразующие анаэробы — Peptostreptococcus
spp.,
Bacteroides
spp., а также
H.influenzae, S.pneumoniae
, реже
S.intermedius, M.сatarrhalis, S.pyogenes
. Выделение
S.aureus
из синуса характерно для нозокомиального синусита.
Выбор антимикробных препаратов
Препараты выбора
: амоксициллин/клавуланат. При нозокомиальной инфекции — ванкомицин.
Альтернативные препараты
: цефуроксим аксетил, ко-тримоксазол, ципрофлоксацин, хлорамфеникол.
Длительность терапии
: 10 дней.