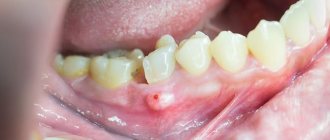
Локальный отек прикорневой зоны, уплотнения различной величины, пульсирующая боль, чувствительность к температуре при приеме пищи, увеличение лимфоузлов могут свидетельствовать об остром воспалительном процессе инфекционной этиологии. В стоматологии выделяют несколько видов заболеваний, среди них можно выделить периапикальный абсцесс. Причиной его может стать запущенный кариес, скол элемента зубочелюстной системы, перегрев пульпы вследствие препарирования зуба и различные патологии. Произойти это может также и по причине некачественной обработки корневых каналов.
Периапикальный абсцесс зуба представляет собой накопление гноя между моляром и деснами. Скапливаться гнойный экссудат может как во внутренней, так и на наружной поверхности альвеолярного отростка нижней или верхней челюсти. Начинается чаще всего в зубе с нежизнеспособной пульпой, когда нерв умирает, вызывает инфекционное заражение и прогрессирующее воспаление. Инфекция может постепенно распространиться на окружающие ткани. Клиническая симптоматика во многом схожа с острым периодонтитом. Пациент испытывает повышенную чувствительность, острую боль, слизистая оболочка может иметь отечность, наблюдается активная гиперемия, переполнение кровью сосудов кровеносной системы.
Симптоматика
- Интенсивная тупая пульсирующая боль.
- Дискомфорт при пережевывании пищи.
- Образование припухлости в данной области.
- Болезненные ощущения при глотании.
- Увеличение лимфатических узлов.
- Неприятные ощущения при открывании рта.
- Изменение цвета моляра.
Среди других симптомов также недомогание, повышенная температура, слабость, кровоточивость. Следует отметить, что в некоторых случаях воспалительный процесс может протекать практически бессимптомно, активизация может происходить периодически, например в случае переохлаждения. В данном случае требуется незамедлительная помощь стоматолога, чтобы он смог быстро и точно провести диагностику и установить схему лечения для эффективного выздоровления.
Причины абсцесса
Осложнения, связанные с воспалительно-деструктивным процессом, могут произойти вследствие следующих причин:
- Некачественное эндодонтическое лечение.
- Кариозные образования.
- Травмы элементов зубного ряда.
- Неквалифицированное протезирование.
- Инфекционные заболевания в области челюстно-лицевого отдела, например гайморит.
Лечение периапикального абсцесса без свища может потребоваться при нарушении протокола эндодонтической терапии или же неполноценной обтурации канальной системы. Провоцирующими факторами могут стать серьезные инфекционные заболевания, переохлаждение, пониженный уровень иммунной защиты организма. Лейкоцитарная инфильтрация тоже нередко становится причиной образования гнойника и микроабсцесса.
Причины развития
Спровоцировать появление гнойного новообразования в полости рта могут:
- несвоевременное обращение к врачу для лечения кариеса или периодонтита,
- проникновение пломбировочного материала за пределы корневого канала при лечении зубов,
- травма челюсти,
- некроз сосудисто-нервного пучка,
- воспаление мягких тканей в полости рта.
Риск нагноения тканей повышают слабый иммунитет, частые инфекционные заболевания, дефицит витаминов и другие факторы, ослабляющие организм в целом.
Виды
По характеру течения локализованного скопления гноя в элементах зубного ряда и близлежащих структурах выделяют две группы абсцесса.
- Периапикальный абсцесс без свища. В данном случае наблюдается трансканальное инфицирование тканей периодонта. Прилегающая десна может иметь отечность, наблюдается гиперемия, при прикусе на моляр ощущается болезненность, фиксируется появление гнойного экссудата. Заболевание имеет выраженную клиническую картину.
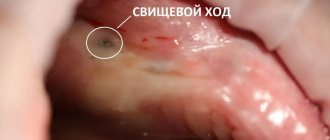
- Периапикальный абсцесс со свищом. При данном явлении воспалительный деструктивный процесс распространяется на костномозговую часть и слизистую оболочку. Свищ чаще всего открывается в проекции верхушки корня элемента зубного ряда. На слизистой оболочке может наблюдаться гиперемия, рубец от свища, при пальпации десна может быть достаточно чувствительной.
При периапикальном абсцессе без полости и с полостью фиксируются жалобы на интенсивную тупую пульсирующую боль, ухудшение общего состояния, постоянные болевые ощущения.
Лечение периапикальных деструктивных изменений костной ткани
Одной из важнейших проблем, с которой сталкиваются хирурги-стоматологи в своей повседневной практике, является лечение больных с периапикальными деструктивными изменениями (хронические периодонтиты и корневые кисты).
Анализ причин неудачного лечения больных свидетельствует о том, что прогресс в этом вопросе должен быть связан с усовершенствованием технологии хирургических вмешательств и созданием оптимальных условий для регенерации костной ткани.
Это особенно важно при больших размерах костного дефекта челюстей, оставшегося после удаления патологического очага, так как вокруг него репаративные процессы угнетены вследствие частого развития воспаления, что наблюдается у 47-56% пациентов.
После операции по удалению зуба, резекции верхушки корня и гранулёмэктомии, в альвеолярном отростке челюсти происходят остео-бластические и остеокластические процессы.
В связи с этим очевидна необходимость целенаправленного применения остеостимулирующих средств, которые создавали бы оптимальные условия для репаративного остеогенеза.
Нами установлено, что при периапикальных деструктивных процессах превалируют стрептококки, а неомицин и ципрофлоксацин являются наиболее эффективными химиотерапевтическими препаратами в отношении микроорганизмов.
На основании этих данных научно обоснован метод насыщения биоимплантата антимикробным препаратом с помощью низкочастотного ультразвука, который применен в разработанном новом способе лечения нагноившихся периапикальных изменений (патент на изобретение №2189191 от 05.04.2001).
В эксперименте на кроликах изучены особенности перестройки аллогенного губчатого биоимплантата. Выявлены его высокие пластические свойства.
Все это позволило получить научные данные, подтверждающие эффективность предложенного нами метода лечения нагноившихся периапикальных деструктивных изменений с применением биоимплантата с антимикробным действием.
При изучении характера репаративного остеогенеза лунок зубов, при их пластике деминерализованным костным брефоостеоматриксом у экспериментальных животных установлены высокие остеоиндуктивные свойства деминерализованного брефоостеоматрикса при заполнении лунок зубов и замещении костных дефектов, образующихся после органосохраняющих операций.
Антропометрическими методами исследования на гипсовых моделях верхней и нижней челюстей у больных выявлено, что использование деминерализованного брефоостеоматрикса способствует снижению степени постэкстрационной атрофии альвеолярного отростка челюсти в 1,7 раза, а сочетанное действие низкочастотного ультразвука и антисептиков позволяет в 84,2% случаев добиться стерильности костной раны.
Разработан способ предоперационной подготовки формализированного деминерализованного брефоостеоматрикса с целью снижения его цитотоксических свойств, заключающийся в измельчении трансплантата, помещении его в 0.9% раствор хлорида натрия на 60 минут (с озвучиванием в течение 2 минут) и повторном озвучивании в течение 2 минут в 0,2 % растворе хлоргексидина биглюконата (частота 26,3-26,9 кГц, амплитуда 30-35 мкм).
Изучены репаративные процессы костнопластической коррекции брефоостеоматриксом альвеолярного отростка челюсти для последующего эндооссального интегрирования дентальных имплантантов.
Выявлено, что объём костного регенерата через 6 месяцев соответствует объёму бывшего дефекта и представляет собой организованную губчатую кость.
Положительные результаты лечения получены у 95,4% больных, у 4,6% наблюдали осложнения.
Диагностика
Диагностирование острого воспалительного процесса инфекционной этиологии с локализацией в прикорневой области включает в себя визуальный осмотр, рентгенографическое обследование. В некоторых случаях может проводиться термография. Стоматолог-терапевт оценивает состояние слизистой оболочки, гиперемированность ткани, изменение цвета зуба. Рентгенологическое обследование помогает оценить место локализации гноя. На этапе диагностирования специалист определяет жизнеспособность пульпы.
Клиническое исследование позволяет установить степень патологии и подобрать правильную схему эндодонтического лечения или же хирургического вмешательства. В случае необходимости могут потребоваться дополнительные методы обследования на определение состояния периапикальных тканей. В каждом конкретном случае методика терапии подбирается в индивидуальном порядке в зависимости от данных анамнеза и клинического осмотра. Учитывается также возраст пациента, местная симптоматика, наличие общих заболеваний. Дополнительно может быть проведена микробиологическая диагностика для установления различных видов микробных возбудителей.
Диагностика и лечение
Врач начинает диагностику с общего осмотра. Абсцесс может выглядеть как небольшая красная и воспаленная припухлость. Из свища может сочиться гной. Чтобы определить размеры новообразования, делают снимок. Он также позволяет исключить поражение периодонта и костной ткани.
Первым этапом лечения всегда становится удаление гнойного содержимого. Если свищ не открыт, врач надрезает десну и устанавливает дренаж, чтобы обеспечить отток гноя. Следующим этапом становится вскрытие полости зуба. Врач удаляет мертвую пульпу и обрабатывает корневые каналы, чтобы снизить риск рецидива. Когда воспаление будет купировано, зуб пломбируют.
Если лечение невозможно, врач удалит пораженный зуб, а затем очистит капсулу от гнойного содержимого. После лечения или удаления необходимо принимать назначенные антибиотики, чтобы снизить риск распространения инфекции.
Лечение периапикального абсцесса
В зависимости от стадии и формы патологии специалист подбирает терапевтический или хирургический способ лечения. На начальной стадии обычно производится очистка каналов, в частности ликвидация патогенной микрофлоры между зубами и деснами, обработка полости антибактериальными компонентами. Эндодонтическая терапия может включать в себя установку временной пломбы, наложение в корневом канале антисептической повязки с противомикробными свойствами. Для купирования воспалительного процесса могут назначаться антибиотики.
Качественно проведенная эндодонтическая терапия позволяет устранить инфекционный очаг. При нарастании воспаления элемент зубочелюстной системы может быть удален. В некоторых случаях специалист проводит соответствующие зубосохраняющие процедуры, например гемисекцию, то есть удаление одного из корней моляра.
Вскрытие абсцесса всегда производится с использованием обезболивания, дискомфорт и болезненные ощущения при проведении качественного эндодонтического лечения исключены. После процедуры удаления абсцесса может быть назначена медикаментозная терапия, обработка поверхности специальными бактерицидными составами. На заключительном этапе выполняется рентгеновский снимок, чтобы убедиться в полном восстановлении.
Специалисты клиники «АльфаДент» всегда готовы помочь, если у вас имеются жалобы на периапикальный абсцесс без свища или со свищом. Стоматологи обладают необходимыми знаниями и достаточным опытом для качественного проведения эндодонтического лечения.
Квалифицированное лечение позволит исключить рецидива инфекции, послужившей причиной возникновения абсцесса. Своевременная стоматологическая помощь поможет поддерживать зубы и ротовую полость в надлежащем состоянии. Рекомендуется наносить визиты в стоматологию для профилактических осмотров, чтобы исключить сложного эндодонтического лечения, связанного с устранением абсцесса.
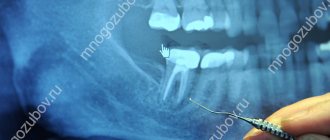
Периапикальный рентген зубов
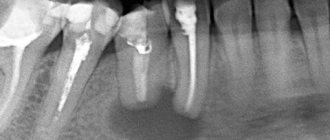
Периапикальный рентген зубов, наряду с интерпроксимальными рентгенограммами, относится к прицельным рентгенологическим исследованиям. Проще говоря, такой рентген позволяет сделать индивидуальную «фотографию» конкретного зуба, максимум – двух соседних.
Этот вид диагностики имеет еще одно название – прикорневой снимок. Делается он в вертикальной плоскости и отражает не только коронку зуба, но и корень. Причем на снимке захватывается ещё и часть десны, а также костная ткань вокруг корня зуба и ниже апекса – верхушечной части кончика корня.
Таким образом, на периапикальном снимке можно увидеть не только болезненные явления в корне зуба или тканях пародонта, но и патологические процессы, происходящие в соседних тканях – абсцессы, образование кист и гранулем и так далее.
Так, распространенное явление при запущенных заболеваниях зубов – периапикальный абсцесс. При прогрессирующем воспалительном процессе, когда ткани начинают разрушаться и пульпа отмирает, абсцесс может протекать и без боли. В таких случаях периапикальный рентген позволяет поставить окончательный диагноз.
Периапикальный рентген зубов просто необходим при эндодонтической терапии – лечении корневых каналов. Чаще всего стоматологи отправляют на такой рентген пациентов с подозрением на пульпит – воспаление мягких тканей с сосудисто-нервными окончаниями в полости зуба. Снимок в данном случае может дать полную картину: каков очаг поражения корня и не распространился ли воспалительный процесс на соседние ткани.
При депульпировании стоматологу также важно знать индивидуальные особенности строения корневого канала пациента. Иногда больной корень может «прятаться», тогда нужно будет сделать повторный периапикальный снимок, при этом скорректировав ракурс.
На периапикальный рентген зубов Вас могут отправить и после лечения. Это необходимо врачу, чтобы убедиться, что корневой канал запломбирован полностью и плотно. Ведь оставшиеся полости могут привести к новым воспалительным процессам.
Таким образом, по классическим методикам, при эндодонтическом лечении необходимо сделать не менее трех периапикальных снимков: при обращении – диагностический снимок, затем рентген для определения размера канала зуба и, наконец, контрольный снимок.
Прикорневые снимки иногда назначают и при механической травме зубов. Если повреждение свежее, то по такому снимку врач стоматологии вполне могут диагностировать перелом зуба, в частности, его твердых структур.
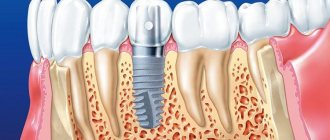
Делают периапикальные снимки и тем, кто планирует установить имплант. Такой рентген необходим, чтобы оценить высоту вертикальных костных структур в области имплантации. Иногда, чтобы имплант надежно держался, применяют наращивание челюстной кости костными материалами.
К сожалению, только периапикальный рентген зубов не всегда может дать точную картину состояния зуба. Некоторые детали на таком снимке могут быть искажены. В частности, периапикальные снимки дают малоинформативное изображение коронки. По такому снимку не всегда можно увидеть наличие кариозных полостей, а также понять соотношение корня и коронки. Поэтому периапикальный рентген зубов чаще всего делают при первичной диагностике и в финале лечения, чтобы оценить качество работы.
При необходимости в процессе лечения стоматологу может потребоваться дополнительный прикусный или панорамный снимок. Но бояться современного рентгена не стоит. Цифровые аппараты нового поколения делают эту процедуру безопасной для здоровья пациентов.