Проведение ряда стоматологических процедур невозможно без результатов лабораторной диагностики.
Иногда сложно установить диагноз посредством осмотра пациента дантистом и с помощью средств аппаратной диагностики. В случае планируемого оперативного вмешательства анализы также являются обязательными.
Лабораторная диагностика в стоматологии может включать в себя, как общеклинические анализы, так и проведение сложного морфологического и биохимического скрининга.
Это позволяет оценить работу и состояние отдельных систем организма пациента, а также спрогнозировать эффективность терапии, приблизительные сроки лечения и восстановления.
На первом этапе постановки диагноза врач-стоматолог проводит осмотр и опрашивает больного на предмет проблем с зубочелюстным аппаратом, выслушивает его жалобы и историю развития заболевания. В некоторых случаях этого достаточно, чтобы установить диагноз. Но чаще всего дантист направляет пациента на дополнительное рентгенографическое исследование или ортопантомограмму (второй этап).
В 90% случаев полученных данных хватает для верного диагноза и составления плана лечения. В сложных случаях врач назначает лабораторную диагностику, а также аппаратные методы обследования – МРТ, КТ, УЗИ. Популярными диагностическими мероприятиями являются общеклинические анализы крови и мочи, а также серологическое и микроскопическое исследование.
Первичный осмотр
Диагностика заболеваний в стоматологии начинается с опроса пациента и визуального осмотра. Очень важно подробно рассказать доктору симптомы болезни. Среди них могут быть: боль, неприятные ощущения на прием горячей или холодной пищи, сладкий или кислый вкус. Если у вас есть аллергия на какие-либо лекарственные препараты, наследственные или генетические заболевания, обязательно сообщите об этом врачу. Курение также может оказать влияние на состояние зубов и десен.
Дантист осмотрит вашу полость рта, используя зеркальце и зонд. Для детального осмотра во всех клиниках Дентал Гуру есть микроскопы. Если проблема и ее решение очевидно, то в случае вашего согласия лечение можно начать сразу же. Для уточнения диагноза врач проведет необходимую функциональную диагностику.
Как наши стоматологи проводят визуальный осмотр?
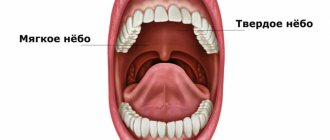
Сначала вы сядете в зубоврачебное кресло, и доктор осмотрит голову и лицо: нет ли изменений цвета кожных покровов, размера лимфоузлов, припухлостей. Затем он попросит вас откинуть голову назад и открыть рот как можно шире. Это необходимо, чтобы оценить состояние верхнего и нижнего нёба, языка, внутренних сторон щек и губ. Никакого инструментария здесь не требуется, только источник яркого света.
Даже если вас беспокоит конкретный зуб, обязательно проводится осмотр всех зубов. Ведь часто оказывается так, что проблема кроется совсем в другом месте. Для этого врач использует стоматологическое зеркало и специальный зонд.
- Небольшое зеркальце позволяет тщательно осмотреть труднодоступные области и осветить те места, в которые не попадают лучи лампы. Кариозные полости, отложения зубного камня, нагноения, сколы, нарушения роста зубов – все патологии оказываются как на ладони.
- С помощью остроконечного зонда (эксплорера) стоматолог проверяет все подозрительные щели, углубления, трещины и потемневшие участки. Если все в порядке, то зонд двигается свободно. Если эмаль где-то повреждена, то, скорее всего, там есть скрытая кариозная полость.
- Состояние десен позволяет оценить пародонтальный зонд. На его кончике есть миллиметровая шкала и небольшой шарик, чтобы снизить возможные неприятные ощущения. С его помощью стоматолог получает информацию о наличии воспаления, кровоточивости, глубине пародонтальных карманов и т. д.
Визуальный осмотр помогает опытному стоматологу сразу поставить диагноз в следующих случаях: кариес, гингивит, пародонтит, неправильный прикус. Однако некоторые болезни, которые протекают скрыто, например, пародонтоз, тяжелые формы кариеса, можно обнаружить только с помощью аппаратной диагностики.
Рентгенологическая диагностика в стоматологии
Прицельный снимок в стоматологии используется, если проблема локализована. В клиниках Дентал Гуру рентгенография производится на современных цифровых инновационных аппаратах, где доза радиоактивного излучения снижена до минимума, лучевая диагностика в стоматологии абсолютно безопасна. Для защиты рентгенолог наденет на вас специальный свинцовый фартук. Датчик для съемки располагается во рту или с лицевой стороны. Процедура безболезненна, занимает несколько секунд. Итоговый снимок покажет врачу состояние больного зуба и рядом стоящих зубов.
С помощью рентгеновского снимка можно увидеть кариес, дефекты прикуса, перелом челюсти, участки распространения инфекции в корневых каналах, абсцессы, опухоли, кисты, неправильное расположение зуба мудрости и другие патологии. На рентгене виден скрытый кариес под пломбой, коронкой или на корне.
Признаки кариеса на рентгене:
- Пятно выглядит как участок с некоторым затемнением пониженной плотности.
- Средний и глубокий – пониженная плотность поверхности при повреждении эмали.
- Глубокий – деформация структуры зуба с гранулемами (участками воспаления, разрастания соединительной ткани) и затвердениями в пульпе
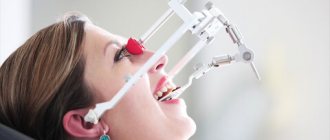
Значение кондилографии в выявлении дисфункции зубочелюстной системы
Кондилография представляет собой метод, используемый при анализе положения височно-челюстного сустава. Основная задача манипуляции – установить траекторию или, проще говоря, путь движения челюсти. Технология существенно упрощает процедуру диагностики и способствует выявлению патологических процессов.
Обратите внимание! Сведения, полученные в результате проведения кондилографии, можно использовать не только при постановке диагноза, но и для реализации процедуры протезирования. Так, наличие данных об индивидуальных показателях траектории движения ВНЧС пациента, позволяет врачу-ортодонту сделать максимально подходящую конструкцию.
Ортопантомограмма, панорамный снимок
Когда у вас есть какая-то локальная проблема, безусловно, можно и нужно сделать прицельный снимок. Но поскольку все зубы и нервные окончания полости рта связаны, вам может казаться , что у вас болит один зуб, а проблема на самом деле где-то рядом. Именно поэтому все профессиональные врачи при первичной диагностике в стоматологии делают панорамный снимок зубов. И эта «панорама» представляет полностью весь ваш зубной ряд и позволяет увидеть существующие проблемы в комплексе.
На панорамном снимке четко видны обе челюсти, можно сделать выводы о состоянии зубов и корней, костной системы и придаточных пазух, диагностировать дефекты прикуса, расположения и формы зубов. Получив ортопантомограмму, врач увидит кариес на любой стадии, зубодесневые карманы, фибромы, гранулемы и кисты, латентные воспаления, возможные изменения состояния височно-нижнечелюстного сустава, непрорезавшиеся зубы мудрости, гайморит. Панорамный снимок необходим перед имплантацией, протезированием, ортодонтическим лечением, хирургической операцией (сложным удалением зубов мудрости), комплексным лечением пародонтита и пародонтоза.
Практическое значение фотопротокола
Создание фотопротокола необходимо для более детальной оценки состояния зубочелюстной системы. При диагностировании заболевания фотографирование является неотъемлемой частью процедуры.
Манипуляция осуществляется в соответствии с протоколом, поэтому даже мельчайшие детали подлежат анализу и оценке специалиста.
По объекту фотопротокол бывает внеротовой и внутриротовой. Важный нюанс процедуры – положение головы пациента, при создании ряда снимков оно должно быть неизменным.
Какую информацию можно получить в результате создания внеротового протокола:
- показатели напряженности мышечной системы шеи и головы;
- данные о симметричности (асимметричности) зубочелюстной системы;
- сведения об индивидуальных особенностях внешности больного.
Внутриротовой протокол позволяет:
- проанализировать состояние челюстей;
- выявить наличие таких явлений, как стираемость зубов или клиновидный дефект;
- оценить положение зубных единиц.
Методика фотопротоколирования применяется для оценки как промежуточных, так и заключительных результатов.
Компьютерная томография зубов
Но на ортопантомограмме, так как это двухмерный снимок, не всегда видны нюансы, невозможно точно определить объем и высоту костной ткани. Поэтому перед имплантацией и в других случаях врач сделает компьютерную томограмму. Это обследование тоже абсолютно безопасно. На итоговом трехмерном снимке ваших челюстей будут видны и каналы терапевту, и объем костной ткани хирургу-имплантологу. На основе компьютерной диагностики в стоматологии врач может подготовить точные хирургические шаблоны для имплантации и протезирования.
Слепки и модели
Для точного воспроизведения положения челюстей и максимально приближенного отображения их движения используется методика создания слепков и моделей. Принцип действия технологии заключается в изготовлении гипсовой копии челюсти, посредством использования специального прибора артикулятора.
Моделирование предоставляет доктору возможность получить максимально точные сведения о состоянии зубочелюстной системы. Более того, процедура помогает определить исходное положение нижней челюсти, что немаловажно при анализе соотношения двух челюстей и постановке диагноза в целом.
Телерентгенография черепа
Методы диагностики в стоматологии включают и обследование черепа. Перед ортодонтическим лечением врачу нужно увидеть угол наклона зубов, степень их смещения. На ТРГ врач может детально рассмотреть все отделы черепа со всех сторон, поворачивая изображение. Во время телерентгенографии пациент не касается аппарата.
Телерентгенография черепа производится в трех проекциях: фронтальной, аксиальной и боковой. Фронтальная проекция – базовый снимок головы, на котором видно состояние зубов, костей, челюстей, симметрия или ассиметрия, воспалительные процессы. Аксиальная, или подбородочная проекция помогает имплантологу оценить строение полости носа, скул, пазух верхней челюсти перед имплантацией верхних зубов.
В клиниках Дентал Гуру ортодонт для определения прикуса, планирования дальнейшей стратегии и тактики его исправления производит телерентгенографию черепа в боковой проекции. После обследования обязательно будут изготовлены диагностические модели, которые позволят более точно спланировать ваше лечение и даже показать конечный результат.
Диагностика посредством пальпации
Метод пальпации часто применяется в стоматологической практике. Во время реализации процедуры врач ощупывает мышцы головы и шеи, таким образом, определяет их общее состояние. Нарушения в работе данной группы мышц свидетельствует о развитии патологических процессов в зубочелюстной системе.
Что позволяет выявить пальпация:
- развитие дисгармонических процессов в работе мышечной системы;
- причину нарушений.
В результате двусторонней пальпации стоматолог получает ценную информацию, которая в совокупности с данными других диагностических методов, позволяет прояснить картину и составить оптимальный план лечения.
Методы диагностики в современной стоматологии
В наших клиниках, помимо традиционных, есть инновационные методы диагностики. Например, интраоральная (внутриоральная) камера MegaEye, которая позволяет в режиме реального времени продемонстрировать проблемы в вашей полости рта. Например, налет, поверхностный кариес, плохое прилегание коронки, любые послеоперационные осложнения. Результат обследования будет виден на экране. Для диагностики нужно открыть рот, после чего доктор проведет камерой вдоль зубного ряда снизу и сверху. Если вы планируете уехать, приобретите эту компактную камеру. MegaEye подключается к смартфону или ноутбуку по Wi-Fi, что позволяет врачу увидеть состояние ваших зубов и проконсультировать вас дистанционно.
Также существуют химические способы диагностики, например, кариес-детекторы и индикаторы уровня гигиены. Наш гигиенист может вашему ребенку или супругу, который не любит чистить зубы и постоянно страдает от кариеса, измерить индекс гигиены. Препарат окрасит все проблемные участки и покажет, насколько хорошо и качественно производится чистка зубов.
Помимо всего этого, функциональная диагностика в стоматологии Дентал Гуру (Москва) включает аппарат MEGA ISQ, который после операции по имплантации позволяет максимально точно измерить стабильность имплантата перед протезированием. Мы не готовим коронку, пока не убедимся, что установленный имплантат прижился и выдержит нагрузку.
А также у нас в клиниках есть интраоральный сканер Medit i500, который позволяет максимально точно воссоздать полную 3D модель ваших челюстей. Аппарат предназначен для протезирования, для изготовления коронок и вкладок с помощью системы CAD/CAM. Порядок протезирования с применением трехмерного сканера следующий. Например, для подготовки вкладки после лечения кариеса полость сканируется, в лабораторию отправляется 3D модель. В собственной зуботехнической лаборатории техник отливает вкладку, курьер привозит ее в клинику, протезист фиксирует. В сети стоматологии Дентал Гуру есть и лечение, и профилактика, и диагностика.
В каждой клинике Дентал Гуру есть полный комплекс рентгенологической диагностики: микроскоп, компьютерный томограф с функцией снимков височно-нижнечелюстного сустава, прибор для цефалометрии, ОПТГ, цифровой радиовизиограф для прицельного снимка. Используются многофункциональные аппараты Rayscan и Vatech, на которых можно произвести все виды лучевой диагностики в стоматологии.
Какую диагностику стоматолог может назначить дополнительно?
- Апексолокатор
С его помощью врач может максимально точно определить длину зубного корневого канала. Из-за сложной анатомии сделать это другими способами затруднительно. Правильный подбор инструментов крайне важен для эффективного лечения корневых инфекций.
- Биопсия
Эту процедуру проводят, если была диагностирована киста зуба или другое новообразование. Биопсия необходима, чтобы убедиться в доброкачественном характере подозрительного объекта. Стоматолог берет образец жидкости или ткани с помощью биопсийной иглы и отправляет готовый препарат на анализ в лабораторию.
Методы диагностики, используемые в нашей клинике, безопасны и не доставляют никакого дискомфорта. Благодаря им, врач сможет вовремя начать лечение и сохранить вашу улыбку здоровой и красивой!
Инфекционно-воспалительные заболевания пародонта в полной мере можно назвать болезнями цивилизации, если учесть, что в списке наиболее частых заболеваний человека им отводится шестое место. Постоянное действие предрасполагающих факторов (социальных, системных, ятрогенных, местных условий полости рта и др.) на фоне неблагополучия окружающей среды чрезвычайно часто приводят к развитию пародонтопатий во всех возрастных группах с увеличением доли поражений средней и тяжелой степени у лиц старше 35 лет. Согласно сообщению ВОЗ (WHO: Oral health. Fact sheet №318, April 2012), современные успехи в понимании этиологии патогенеза, а также в лечении этих заболеваний существенно не изменили положение к лучшему.
Инфекционно-воспалительные заболевания пародонта склонны к хроническому прогредиентному течению, и от своевременности диагностики, раннего начала адекватных лечебных и реабилитационных мероприятий зависит исход патологического процесса. В одном из обзоров U. Carounanidy, R. Sathyanarayanan [14], посвященных проблеме диагностики кариеса как провоцирующего фактора заболеваний пародонта, авторы прокомментировали диаграмму «Кариесный айсберг», предложенную в свое время N. Pitts, C. Longbottom [38], которая довольно четко отражает состояние диагностики этого патологического состояния и основные проблемы, связанные с ней на современном этапе (рис. 1).
Рисунок 1. «Кариесный айсберг» — диагностическая схема, D1-D4 — диагностические критерии [38].
Можно полагать, что данная диаграмма может быть применена к диагностике не только кариеса, но и любой другой стоматологической патологии, при этом авторы так описывают основные этапы становления диагностического процесса:
1) разработка строгих критериев диагностики, основанных на легко выявляемых признаках заболевания;
2) совершенствование техники диагностических методов, направленных на снижение их диагностического порога при верификации диагноза на качественном уровне;
3) разработка методов количественной оценки патологических состояний для распознавания «скрытых» отклонений, не регистрируемых на качественном уровне;
4) переход от логически построенной, номинальной или порядковой шкалы оценки патологического процесса к числовой шкале, позволяющей осуществлять мониторинг заболевания и прогноз его течения и исходов [14].
Представленная схема отчетливо демонстрирует, что начиная со второго этапа у врача-стоматолога возникает насущная необходимость не ограничиваться клиническими методами обследования больного, а прибегать к инструментальной и лабораторной диагностике. Так, если на первом этапе основу диагностики составляет принцип клинического наблюдения, то на втором этапе необходим иной уровень оценки данных, который требует научной разработки перечня биологических маркеров заболевания и наличия в арсенале лабораторной диагностики способов их регистрации. На третьем этапе речь идет о количественной оценке биомаркеров лабораторными методами и научной разработке сопутствующих признаков заболевания — индикаторов, факторов и детерминант риска развития самого заболевания и его неблагоприятных исходов. Наконец, четвертый этап предполагает создание системы диагностического мониторинга с определением предикторов заболевания, его биологических маркеров, критериев оценки его течения, прогноза возможных исходов и эффективности лечебных мероприятий.
С этой точки зрения развитие лабораторных методов и возможность их применения в диагностике стоматологических заболеваний требует не только их технического совершенства, но и учета особенностей патогенеза поражений полости рта, в том числе инфекционно-воспалительного генеза, а это, в свою очередь, является важнейшим шагом к разработке методов патогенетической терапии данных заболеваний [44].
Этиология и патогенез инфекционно-воспалительных заболеваний пародонта
Разработка критериев для лабораторно-диагностического процесса
Современный уровень организации лабораторно-диагностического процесса в стоматологии наглядно можно проследить на примере инфекционно-воспалительных заболеваний пародонта, частота развития которых у взрослых людей достигает 50-70% [3, 45].
Как известно, инфекционно-воспалительный процесс в пародонте чаще всего инициируется вирулентными микроорганизмами пародонтопатогенных видов, одного воздействия которых, по современным представлениям, недостаточно, поскольку для развития и прогрессирования патологического процесса определенное значение имеют особенности реагирования на патогены самого макроорганизма [21, 41]. После запуска инфекционного процесса поражение пародонта, как правило, прогрессирует с потерей волокон коллагена и их связи с цементом зуба, миграцией апикального эпителия, углублением пародонтальных карманов и резорбцией альвеолярной кости [36].
Современные представления о патогенезе развития инфекционно-воспалительных заболеваний пародонта довольно детально описаны в работах [24, 28, 45] и др., а общая схема их развития может выглядеть так, как это показано на рис. 2.
Рисунок 2. Схема патогенеза развития инфекционно-воспалительных заболеваний пародонта.
В соответствии с представленной схемой важнейшим пусковым фактором в инициации патологического процесса является формирование зубной бляшки как многослойной микробной биопленки с участием пародонтопатогенных микроорганизмов [12, 29]. К их числу принадлежат такие возбудители хронического воспалительного процесса в пародонте, как Tanerella forsythensis, Porphyromonas gingivalis, Treponema denticola,
а также индуктор острого агрессивного воспаления
Actinobacillus actinomycetemcomitans
[45, 50]. Все эти пародонтопатогены являются источником липополисахаридов (ЛПС), способных взаимодействовать с клетками поврежденного эпителия, нейтрофильными гранулоцитами, моноцитами/макрофагами, фибробластами через Toll-подобные рецепторы (TLR) [28].
Следует подчеркнуть, что процесс взаимодействия пародонтопатогенов с TLR клеток в значительной мере отличается от такового с участием нормальной микрофлоры биопленок. Так, на модели кариеса было установлено, что представители нормальной микрофлоры в отличие от патогенов индуцируют образование цитокина TФРβ1 (трансформирующий фактор роста β1), который в свою очередь угнетает экспрессию TLR [27]. В отличие от этого сценария при преобладании патогенной микрофлоры через TLR обеспечивается непрерывный поток сигналов, активирующих макрофаги и другие иммунокомпетентные клетки, несущие эти рецепторы [27], и побуждающих их к хемотаксису, секреции провоспалительных цитокинов (фактор некроза опухоли α (ФНОα), интерлейкины (ИЛ)-1, -6, -8), высвобождению матриксных металлопротеиназ и других ферментов, продукции специфичных к микробным антигенам иммуноглобулинов, продуцируемых с участием привлеченных хемокинами Т- и В-лимфоцитов [24, 28, 45, 50]. Высвобождающиеся ферментативные субстанции принимают участие в деградации коллагена и других белков внеклеточного матрикса, в результате чего теряется контакт между пародонтом и костью [3, 24, 45]. Довольно велика роль провоспалительных цитокинов, которые, помимо индукции воспалительных изменений в тканях, способны активировать остеокласты и способствовать таким образом резорбции кости альвеолярных отростков [45].
В результате всех описанных взаимодействий в гингивально-цервикальной жидкости возникает сложный комплекс молекул, включающий электролиты и другие малые молекулы, белки, цитокины, антитела, бактериальные антитела, ферменты, продукты распада соединительной и костной тканей [18, 31, 39, 43]. Все указанные компоненты потенциально могут рассматриваться как биомаркеры инфекционно-воспалительных заболеваний пародонта.
В таблице
представлены основные и вспомогательные биомаркеры инфекционно-воспалительных заболеваний пародонта, используемые в настоящее время для диагностических и исследовательских целей и идентифицируемые при анализе биопленок, гингивально-цервикальной жидкости, слюны.
В наиболее полном виде эти биомаркеры описаны M. Taba и соавт. [45]. При этом M. Curtis, I. Gillett [15] в свое время предложили выделять три категории биомаркеров:
1) показатели текущей активности заболевания;
2) предикторы прогрессирования заболевания;
3) предикторы заболевания у здорового в настоящее время человека.
Среди этих категорий биомаркеров особого внимания заслуживает группа признаков, позволяющих прогнозировать прогрессирование заболевания и отражающих количественные характеристики показателей.
Таким образом, на примере инфекционно-воспалительных заболеваний пародонта отчетливо видно, что техническое совершенствование лабораторного определения биомаркеров, его перевод на уровень количественного тестирования является важнейшей задачей стоматологии, как и любой другой клинической дисциплины, поскольку позволяет не только точно и своевременно поставить диагноз заболевания, но и прогнозировать его прогрессирование, осложнения и исходы. С этой точки зрения современные методы лабораторной диагностики и их возможности заслуживают отдельного обсуждения.
Оптические методы в лабораторной диагностике инфекционно-воспалительных заболеваний полости рта
Среди всего арсенала методов лабораторной диагностики стоматологических заболеваний оптические методы всегда занимали значительное место в силу их доступности и информативности. Недаром гистологическое исследование биоптатов пораженных тканей было и остается «золотым стандартом» диагностики. В последние десятилетия микроскопическая техника претерпела столь значительные изменения, что позволяет говорить о современных способах микроскопического исследования не только как о научном методе, но и как о способе неинвазивной прижизненной диагностики стоматологических заболеваний.
Существует несколько принципов, положенных в основу современных оптических методов, среди которых особое значение в медицине приобрели конфокальная микроскопия и сканирующая микроскопия ионной проводимости. Для исследовательских целей не потеряла своего значения в стоматологии и электронная микроскопия [12].
История создания конфокального микроскопа относится к середине прошлого века, когда в 50-х годах биологам понадобилось увеличить контраст наблюдения меченых флюорохромами объектов в толстых срезах тканей. Для разрешения этой проблемы М. Минский, профессор Массачусетского технологического института в США, предложил использовать для флюоресцентных микроскопов конфокальную схему. Конфокальный микроскоп основан на принципе получения точечного сигнала от флюоресцирующего объекта в толще ткани с помощью лазерного луча. В связи с этим конфокальный микроскоп, имеющий высокий контраст, дает две неоценимые возможности: он позволяет исследовать ткани на клеточном уровне в состоянии физиологической жизнедеятельности, а также оценивать результаты исследования (т.е. клеточной активности) в четырех измерениях — высота, ширина, глубина и время [37].
Эта техника оказалась пригодной не только для изучения препаратов из микроорганизмов или срезов тканей, а c 1980 г. стала применяться для исследований in vivo
[48]. Так, указанным методом стало возможным определение структуры эпителиальных тканей на глубину 0,1-0,5 мм, давая при этом характеристику клеточного состава и микроваскуляризацию тканей пародонта [52]. Особенно эффективным было использование конфокальной микроскопии для изучения механизма формирования биопленок в составе зубной бляшки и идентификации, в частности, пародонтопатогенных микроорганизмов [29].
Принцип сканирующей микроскопии ионной проводимости (СМИП) был предложен в 1989 г. в Калифорнийском университете P. Hansma и соавт. [25] и в настоящее время предназначается для исследования мягких объектов биологической природы, в частности, клеток в нативном состоянии. Принцип работы СМИП основан на использовании в качестве зонда стеклянной микропипетки, регистрирующей ионный ток, протекающий через ее внутреннее отверстие с радиусом около 100-500 нм, что позволяет сканировать поверхность объекта. Используя СМИП, можно получить детальную информацию о функционировании биологических клеток с нанометровым уровнем пространственного разрешения [11].
Метод может быть использован in vivo для изучения особенностей функционирования клеточных мембран [33], для регистрации движения клеток и их контактов, взаимодействия клеток с вирусами и другими микроорганизмами. Несмотря на широкие возможности метода в изучении эпителиальных структур, опыт применения метода в стоматологии пока остается лишь перспективным.
Методы молекулярной биологии в лабораторной диагностике инфекционно-воспалительных заболеваний полости рта
Методы молекулярной биологии в стоматологии включают широкий круг способов оценки качественного и количественного состава микрофлоры полости рта и биомаркеров различных стоматологических заболеваний. К числу наиболее часто используемых методов относится полимеразная цепная реакция (ПЦР).
Метод ПЦР изобрел в 1983 г. американский ученый Кэри Мюллис. Впоследствии он получил за это изобретение Нобелевскую премию. Сущность метода заключается в том, что он имитирует естественную репликацию нуклеиновых кислот и позволяет получать фрагменты последовательности ДНК, характерные для того или иного микроорганизма, в количествах, достаточных для их распознавания.
В соответствии с этим принципом ПЦР клинического образца включает в себя три основных этапа: пробоподготовка (выделение ДНК из клинического материала), циклы амплификации (умножения фрагментов ДНК) и регистрация результатов. В каждом цикле число копий амплифицируемого участка удваивается, за 30-40 циклов происходит накопление коротких специфических фрагментов в количестве, достаточном для их дальнейшего распознавания. Детекция продуктов амплификации осуществляется по-разному: с помощью электрофореза в агарозном геле, или путем гибридизации со специфическим олигонуклеотидным зондом, или с использованием метода масс-спектрометрии и т. д. [9].
ПЦР очень широко используется для обнаружения и идентификации микробных возбудителей, в том числе и пародонтопатогенных микроорганизмов [4, 7, 8, 35], при этом метод позволяет обнаружить возбудитель в биологическом материале даже тогда, когда другие методы оказываются неэффективными. Диагностическая эффективность ПЦР в этом случае значительно возрастает при ее сочетании с культуральным методом диагностики [12].
Помимо микроорганизмов, методом ПЦР можно определять экспрессию генов, регулирующих образование рецепторов или секреторных продуктов в клетке. В последнем случае примером может служить обнаружение в остеокластах альвеолярных отростков генов, регулирующих нарушенный синтез коллагена I типа с образованием телопептидов, при этом детекция соответствующих генов после амплификации осуществляется путем ДНК-гибридизации [28].
Разнообразие приемов ПЦР, опробованных в стоматологии, можно продемонстрировать еще одним примером. Ранее уже отмечалось, что пародонтогенные микроорганизмы могут инициировать выработку провоспалительных цитокинов и ферментных систем при взаимодействии с клетками, осуществляющими врожденный иммунитет, через Toll-подобные рецепторы (TLR) [27]. Уровень экспрессии мРНК генов TLR обычно определяют методом ПЦР в режиме «реального времени», совмещенной с обратной транскрипцией с использованием специфических праймеров. При этом мРНК служит матрицей для образования с помощью обратной транскриптазы комплементарной ДНК (кДНК), а последняя подвергается амплификации с помощью соответствующих праймеров [51].
Определенные перспективы сулит еще одно направление использования ПЦР — установление полиморфизма ряда генов, сопряженных с высокой вероятностью тяжелого течения хронического пародонтита. Речь идет об аллельных вариантах гена ИЛ-1 — IL-1α +4845 и IL-1β +3954, в соответствии с которыми человека можно отнести либо к «благоприятному», либо к «неблагоприятному» генотипу по возможности развития хронического пародонтита и тяжести его течения [42].
Помимо ПЦР, к методам молекулярной биологии, перспективным для стоматологической клинической практики, следует отнести масс-спектрометрию — физический метод исследования вещества путем определения отношения массы заряженных частиц вещества к их заряду (качества) и количества заряженных частиц, образующихся в процессе воздействия на вещество. С помощью метода масс-спектрометрии различных биологических субстратов можно решать одну из важнейших задач медицины — определение маркеров болезней путем выявления белков, измененный уровень экспрессии которых может послужить средством ранней, доклинической диагностики заболеваний [6]. В стоматологии имеется пример проведения протеомных исследований методом масс-спектрометрии для исследования состава биопленок полости рта [30]. Этим методом было определено большинство биомаркеров инфекционно-воспалительных заболеваний пародонта, относящихся к продуктам распада соединительной и костной ткани.
В последние годы изучение протеома слюны как основы общеклинических лабораторных исследований стало занимать значительное место, наряду с исследованиями крови/плазмы, ликвора, мочи [47].
Иммунологические методы в диагностике инфекционно-воспалительных заболеваний полости рта
Для определения молекулярных продуктов деградации соединительной ткани, резорбции костной ткани, провоспалительных цитокинов широко используют методы иммуноанализа, основанные на применении меченых моноклональных антител. Моноклональные антитела — высокоспецифичные антитела, реагирующие, как правило, на одну антигенную детерминанту и получаемые с использованием гибридомных технологий, т.е. путем скрещивания иммуноцитов с клетками плазмоцитомы. Полученные таким образом клетки гибридомы обладают способностью к неограниченной пролиферации и синтезу антител только одной узкой специфичности, соответствующей клональной специфичности исходного иммуноцита [1]. Для использования в методах иммуноанализа моноклональные антитела подвергают мечению, сшивая их с молекулами флюорохрома, радиоактивной меткой, магнитными частицами или ферментом. В последнем случае использование меченых моноклональных антител служит основой иммуноферментного анализа.
Иммуноферментный анализ (ИФА, ELISA) — метод выявления антигенов или антител, основанный на определении комплекса антиген-антитело за счет введения в один из компонентов реакции ферментативной метки с последующей ее детекцией с помощью соответствующего субстрата, изменяющего свою окраску. Основой проведения любого варианта ИФА служит определение продуктов ферментативных реакций при исследовании тестируемых образцов в сравнении с негативными и позитивными контролями. Чаще всего аппаратный вариант ИФА воспроизводится как «сэндвич»-метод. К носителю с иммобилизованными антителами добавляют биологический материал, содержащий анализируемый антиген (микробные молекулы, цитокины, биомаркеры). В процессе инкубации на первой стадии на твердой фазе образуется комплекс антиген-антитело. Затем носитель отмывают от несвязавшихся компонентов и добавляют меченные ферментом специфические антитела. После вторичной инкубации и удаления избытка конъюгата антител с ферментом определяют ферментативную активность носителя, которая пропорциональна начальной концентрации исследуемого антигена. На стадии выявления специфического иммунокомплекса анализируемый антиген оказывается как бы зажатым между молекулами иммобилизованных и меченых антител, что послужило поводом для широкого распространения названия «сэндвич»-метод. Ферментативная реакция (цветная реакция, в которой фермент представлен обычно растительной пероксидазой) проходит в присутствии перекиси водорода и субстрата, представленного неокрашенным соединением, которое в процессе пероксидазной реакции окисляется до окрашенного продукта. Интенсивность окрашивания зависит от количества выявляемого антигена. Результат оценивается спектрофотометрически [5].
Иммуноферментный метод нашел широкое применение практически во всех областях медицины, используется он и в стоматологии, в том числе для определения биомаркеров заболеваний полости рта инфекционно-воспалительной природы. В частности, при заболеваниях периодонта методом ИФА определяют содержание в гингивально-цервикальной жидкости таких биомаркеров, как цитокины [17, 26, 27], протеогликаны [40], пептидные продукты тканевой деструкции [49]. Этот принцип используется в стоматологии и в качестве экспресс-метода диагностирования ВИЧ-инфекции с использованием проб из десневого содержимого [2].
Помимо ферментного принципа мечения антител в медицине широко используется флюоресцентный принцип. Моноклональные антитела, меченные флюорохромами, широко используются для обнаружения микроорганизмов и биомаркеров различных заболеваний в тканях — иммуногистохимический метод, охарактеризованный в разделе оптических методов. Меченные флюорохромами моноклональные антитела к маркерам клеток иммунной системы позволяют определять количественный состав последних в различных биологических образцах, в том числе и из ротовой полости. Индуктором флюоресценции в данном случае чаще всего служат лазерные лучи с различной длиной волны, а метод такой детекции получил название проточной цитофлюориметрии [16]. Проточная цитофлюориметрия как способ количественной характеристики клеточного состава иммунограмм биологических жидкостей, а также факторов бактерицидной активности в ротовой полости нашла свое применение в различных разделах стоматологии, поскольку позволяет работать как с кровью больных, так и со слюной [10, 46] и гингивально-цервикальной жидкостью [27].
Заключение
Таким образом, развитие технологий, положенных в основу современных лабораторных методов, переводит диагностику стоматологических заболеваний на новый методический уровень. Создавая основу для разработки биомаркеров заболеваний полости рта, как было показано на примере заболеваний пародонта инфекционно-воспалительного генеза, современные лабораторные технологии не только открывают широкий простор для выявления признаков патологического процесса, но и позволяют прогнозировать его течение, осложнения, исходы на базе количественного мониторинга.
Как проводится комплексная цифровая диагностика
Самое востребованное направление для проведения цифровой диагностики – это комплексная имплантация зубов с установкой полного несъемного мостовидного протеза через 1-3 дня после операции. Вернуть зубы так быстро – достаточно сложная задача. Ведь, как правило, остатки собственных зубов у пациентов в плачевном состоянии или отсутствуют, а прикус нарушен. Хирургу-имплантологу и ортопеду нужно заново воссоздать баланс всей челюстной системы. Но сделать это сразу невозможно, мышцам и суставам необходимо время для перестраивания. Именно поэтому существует так называемый адаптационный период или адаптационный протез, через который ортопеды задают вектора изменения в сочетании с необходимым балансом нагрузки на импланты. В итоге кроме эстетики протезы должны нормализовать положение сустава и работу лицевых мышц – а такую масштабную задачу не решить без тщательной функциональной диагностики и планирования.
Комплексная функциональная диагностика важна не только при установке адаптационного несъемного протеза, но и особенно – при перепротезировании. Постоянный протез на имплантах служит десятки лет, но только в том случае, если он функционирует без перегрузок.
Впрочем, детальный анализ исходной ситуации полезен в любом ортопедическом лечении: при установке виниров, коронок, мостовидных конструкций и др. Любое вмешательство в форму зубов смещает баланс – немного иначе распределяется жевательная нагрузка, по-другому напрягаются лицевые мышцы, меняется движение суставов. К лучшему ли будут эти изменения или приведут к поломке конструкции и осложнениям? Это можно расс
Есть ли минусы у цифровой диагностики?
К недостаткам высокоточных цифровых решений можно отнести разве что их невысокую распространенность из-за дороговизны оборудования, а также временных затрат врача. Технологии относительно новые и только начинают входить в практику. Пока мало врачей, которые располагают полным комплексом аппаратуры и могут провести анализ от и до. Большинство только осваивает новинки и пользуется лишь отдельными устройствами – например, миографами или лицевыми дугами. Поэтому вы не встретите их в каждой клинике.
Smile-at-Once – пока единственная клиника в Москве с полным диагностическим комплексом аппаратов и программ для планирования ортопедического лечения и создания протезов.
Сканирование параметров лица с помощью сканера Proface
Заключительный этап с участием пациента – это сканирование лицевых параметров. Здесь возможны два варианта – воспользоваться лицевым сканером и/или специальным приложением для Mac OS на Ipad.
Сканер или программа Proface создает трехмерную модель внешности пациента. Для этого используется специально разработанный алгоритм краниометрического анализа (краниометрия – это методика измерения черепа). То есть проводится просчет множества точек черепа – за счет этого копия лица и всех костей головы пациента переносится в компьютер.
Помимо этого проводится фотометрия – фотографирование лица нужно для оценки результата «вживую» и ведения цифрового фотопротокола.
Пример фотометрии – фотографирование лица со всех ракурсов до и после имплантации зубов с установкой несъемного протеза сразу
Подходим к диагностике с умом! Применяем последние разработки и искусственный интеллект! Ставим точный диагноз и находим лучшее решение проблем с зубами.
Записаться на консультацию