Симптом «кома в горле»
Мурзаева Ирина Юрьевна
Эндокринолог, Врач превентивной медицины
15 декабря 2021
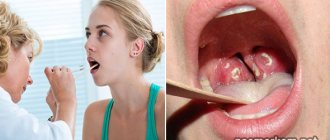
Это одна из самых распространённых жалоб, с которой человек приходит к эндокринологу.
Ком в горле можно охарактеризовать как неболевое ощущение присутствия объёмного инородного тела в горле, обычно в районе яремной ямки, это такая «ложбинка» между ключицами.
Это может ощущаться как «щекотание» в горле, чувство «застрявшей таблетки». Этот симптом отличается от симптома дисфагии свободным прохождением пищи через пищевод без попёрхивания и удушения.
По сути это невроз глотки. Но чтобы это понять надо разобраться с критериями. По медицинским параметрам симптом «кома в горле» выставляется по следующим Римским рекомендациям III (при условии, что симптомы присутствуют уже не менее 3 месяцев, это не «разовая акция».
- постоянное или периодически возникающее неболевое ощущение присутствия объёмного инородного тела в горле;
- появление комка в горле между приёмами пищи;
- отсутствие данных в пользу того, что данный симптом обусловлен желудочно-пищеводным рефлюксом;
- отсутствием гистопатологических изменений (по ФГДС), которые могли бы сказаться на моторике пищевода.
«Ком в горле» – это функциональное состояние (чаще связанное со стрессом по типу globus hystericus , а не болезнь. Чтобы это доказать, обязательно надо исключить заболевания, которые под ним маскируются. А это:
- нарушение моторики пищевода;
- опухоли головы и шеи;
- заболевания щитовидной железы с зобом;
- шейная лимфоаденоаптия;
- ГЭРБ;
- грыжа пищеводного отверстия диафрагмы;
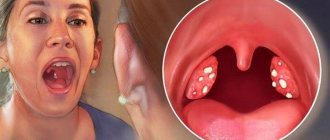
- хронический тонзиллит, фарингит или ларингит;
- стеноз пищевода;
- спондилёз шейного отдела позвоночника;
- психологические расстройства;
- повышенный тонус верхнего пищеводного сфинктера.
Для диагностики этих состояний требуется пройти:
- ЛОР врача, иногда с видеоэндоскопией гортани
- ФГДС с определением кислотности желудка (ph -метрия) с последующей консультацией гастроэнтеролога
- УЗИ щитовидной железы и кровь на гормоны
- консультация невролога
- психотерапевта.
Собственно globus hystericus могут дополнять и другие жалобы, поддтверждающие его психогенную природу, а это:
- учащенное сердцебиение
- усиление потоотделения
- нарушение аппетита
- бессонница
- повышенная возбудимость
- раздражительность.
Качественно отличается от симптома «кома в горле» понятие дисфагия. Это разные понятия  Дисфагия – это чувство застревания твёрдой или жидкой пищи, задержки или нарушения прохождения её через пищевод. И причин, вызывающих это состояние гораздо больше и они более тяжёлые. Приведу лишь несколько примеров. Дисфагии возникают при инсультах, рассеянном склерозе, миастении, бутулизме (отравление грибами), амилоидозе, дивертикулах пищевода и др.
Дисфагия – это чувство застревания твёрдой или жидкой пищи, задержки или нарушения прохождения её через пищевод. И причин, вызывающих это состояние гораздо больше и они более тяжёлые. Приведу лишь несколько примеров. Дисфагии возникают при инсультах, рассеянном склерозе, миастении, бутулизме (отравление грибами), амилоидозе, дивертикулах пищевода и др.
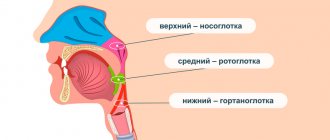
Поэтому дисфагии делят по уровням возникновения, что облегчает диагностику:
— ротоглоточная: церебральная, нервно-мышечная, механическое препятствие прохождения пищи и пищеводная.
С целью диагностики врач может провести опрос пациента по специальному врачебному «Опроснику по дисфагии Клиники Мэйо». На основе которого и решается – какие диагностические мероприятия применить в конкретном случае.
В основе дисфагии, в отличие от «кома в горле» всегда находится конкретное заболевание.
Лечение проводится в зависимости от установленной причины.
Больное горло и гастрит: неочевидная связь
Вероятно, это покажется «странным», но больное горло действительно может быть следствием гастрита, а точнее – гастроэзофагеальной рефлюксной болезни (ГЭРБ). Боль в этом случае появляется «сама по себе», без других традиционных признаков ОРЗ. А от полосканий, ингаляций или приема антибиотиков лучше, очевидно, не становится. Так как же не спутать ОРЗ и ГЭРБ? И чем еще грозит патология?
Что такое ГЭРБ
Гастроэзофагеальная рефлюксная болезнь – это хроническая патология с рецидивирующим течением, характеризующаяся периодическим спонтанным забросом желудочного содержимого в пищевод и гортань, и развитием повреждений, напоминающих химические ожоги.
Такой заброс (рефлюкс) ощущается как изжога или кислый привкус после «отрыжки», и чаще появляется после еды, во время сна или при наклоне туловища вперед.
При этом, он имеет место и в здоровом организме, после еды. Правда только, если не сопровождается неприятными ощущениями и внепищеводными симптомами.
К таким симптомам относят:
- боль за грудиной, отдающую в шею, нижнюю челюсть, межлопаточную область и левую половину груди, что может имитировать стенокардию;
- першение и боль в горле, осиплость голоса, ларингит;
- а также кашель, одышку и выраженный бронхоспазм, напоминающие таковые при астме.
Как видно, ГЭРБ успешно маскируется под несколько принципиально отличных заболеваний, нередко уводя клиницистов по ложному диагностическому и терапевтическому пути.
Так, например, «провокаторов» кашля и удушья часто ищут среди аллергенов. Боль за грудиной приводит к кардиологу. А ларингит лечат антибиотиками.
Такое лечение, правда, не даст никаких ощутимых результатов. Ведь истинная причина патологии кроется в чрезмерной кислотности желудка и недостаточности нижнего пищеводного сфинктера («заслонки» между пищеводом и желудком).
Как проверить наличие ГЭРБ
Классическим способом выявления ГЭРБ является суточная внутрипищеводная pH-метрия.
Однако метод не может быть использован в формате скрининга и для самостоятельной диагностики, поскольку требует установления назофарингеального зонда и сопряжен с психологическими переживаниями пациента.
К сожалению, другого достоверного и не инвазивного способа оценить кислотность в пищеводе медицина пока не знает. Однако косвенно предположить ГЭРБ можно по анализу крови «Гастрокомплекс».
Комплекс включает определение:
- Гастрина-17,
- Пепсиногена (I, II и их соотношения)
- и антител к H.pylori,
что позволяет, с высокой долей эффективности, выявлять наличие гиперацидного (с повышенной кислотностью) гастрита и хеликобактерной инфекции, являющиеся «основой» ГЭРБ.
Кроме того, анализ широко используется для выявления атрофического гастрита и риска «желудочной» онкологии.
Что такое фарингит?
Это воспаление слизистой оболочки глотки и её лимфоидной ткани. При фарингите горло першит, болит и раздражено. Боль усиливается при глотании. Обычно фарингит развивается при гриппе и ОРВИ. Вирусный фарингит обычно проходит сам. Некоторые другие менее распространенные формы фарингита могут требовать лечения.
ВАЖНО! Информация из статьи не может быть использована для самодиагностики и самолечения! Назначить необходимые обследования, установить диагноз и составить план лечения может только врач на консультации!
Лечение
Вирусный фарингит обычно проходит в течение 5-7 дней. Следует обеспечить ребенку:
- покой и возможность спать сколько он хочет;
- обильное питьё, для облегчения боли в горле и предотвращения обезвоживания;
- увлажнение воздуха;
- боль в горле можно облегчать как теплым питьём, так и холодным мороженым, особенно фруктовым льдом;
- при боли в горле помогает полоскать горло раствором поваренной соли — чайная ложка на 250 мл теплой воды;
- детям старше 4 лет можно предложить леденцы от боли в горле. Не давайте леденцы маленьким детям — они могут поперхнуться;
- не курите при больном ребенке, избегайте резких раздражающих горло запахов;
- боль в горле и высокую температуру могут облегчить лекарства с парацетамолом и ибупрофеном. Не давайте детям аспирин — в редких случаях он вызывает у них смертельно опасный синдром Рейе.
Подтвержденный бактериальный фарингит лечится антибиотиками. Прерывать или прекращать курс не следует, потому что это повышает вероятность распространения инфекции на суставы, сердце, почки и другие органы. Продолжайте прием антибиотиков, даже если симптомы полностью ушли.
Записаться на консультацию можно по телефону: + .
Диагностика фарингита
Обычно ЛОР осматривает горло пациента, а также его нос и уши, осторожно пальпирует лимфоузлы, слушает дыхание с помощью стетоскопа.
Стрептококковый тест — простой и верный способ диагностики бактериального фарингита. Врач берет соскоб из горла ребенка, и в течение 24-48 часов результат готов. Стрептококковый фарингит придется лечить антибиотиками.
У нас в клинике есть своя лаборатория, поэтому сдавать все необходимые анализы вы всегда можете у нас!
Риски и меры предотвращения фарингита
Фарингитом чаще болеют дети и подростки, взрослые также болеют, но несколько реже. Также риски фарингита возрастают при сухом воздухе, раздражении горла табачным дымом или химическими реагентами, при аллергиях, ослабленном иммунитете, хронических или частых инфекциях носоглотки.
Снизить вероятность болезни можно так же, как и в случае с другими носоглоточными инфекциями: мыть руки, не пить из одной чашки с другими, закрывать рот при кашле и чихании (не «делиться» своими вирусами), протирать экран и клавиатуру телефонов и других устройств и т.д.
Клиническая картина
Вместе с ощущением кома в горле у пациента наблюдаются и другие симптомы, свидетельствующие в пользу остеохондроза шейного отдела позвоночника.
- Болезненность в области шеи и воротниковой зоны.
- Хруст при движении в шейном отделе позвоночника.
- Церебральные симптомы: головокружения, головные боли, скачки артериального давления.
- Расстройство кожной чувствительности верхних конечностей.
- Нарушение функционирования вестибулярной системы – неустойчивая походка.
- Периферические невропатии – плекситы, радикулопатии с типичными болями, отдающимися в верхние конечности и затылок.
При формировании гортанно-глоточного синдрома присоединяются следующие симптомы:
- чувство сдавления горла;
- затрудненное глотание;
- покалывание и жжение в глотке;
- приступы нехватки воздуха;
- першение в горле;
- боль под челюстью и за ушами.
Провоцирующими факторами, способствующие появлению неприятных симптомов в горле при остеохондрозе, являются:
- Продолжительное пребывание в статической позе с напряжением мышц шеи и воротниковой зоны.
- Резкие повороты или наклоны головы.
- Боль в области шеи.
- Ночной сон в неудобной позе с неправильно подобранной подушкой.
О чем говорит цвет мокроты при кашле
Мокрота ржавого или коричневого цвета
Ржавый цвет мокроты при кашле, как и ее коричневые оттенки, часто встречается у курильщиков. Происходит это за счет накапливания продуктов горения табака.
В других случаях красновато-рыжий оттенок слизи — признак появления крови в дыхательных путях. Однако, впадать в панику не нужно: такое случается при разрыве мелких кровеносных сосудов во время сильного кашля, причем чем темнее оттенок слизи, тем больше времени прошло с момента кровопотери.
Мокроту коричневого и ржавого цвета могут вызвать:
- воспаление бронхов или легких;
- закупорка кровеносных сосудов;
- пневмония;
- кистозный фиброз;
- абсцесс легких.
Мокрота желтого цвета
Бронхиальная слизь желтого оттенка встречается часто. Это своеобразный ответ нашей иммунной системы на появление инфекции в дыхательных путях.
Желтый оттенок слизи характерен для:
- гриппа;
- ОРВИ;
- бронхита;
- синусита.
Если же мокрота желтого цвета при кашле содержит примеси гноя, это может свидетельствовать о пневмонии. Ярко-канареечный оттенок характерен для аспергиллеза легких — заболевания, которое вызывает плесневый грибок Aspergillus.
Во многих случаях слизь желтого цвета появляется на начальных стадиях простудных заболеваний. С течением патологического процесса она приобретает зеленоватый оттенок.
Мокрота зеленого цвета
Зеленый цвет слизи — признак активной бактериальной инфекции. Возбудителями могут быть стафилококки, стрептококки, клебсиеллы.
Заболевания, которые протекают с отделением мокроты зеленых оттенков:
- гайморит;
- синусит;
- гнойный бронхит;
- ларингит;
- пневмония;
- муковиcцидоз (мокрота выделяется в виде комочков);
- абсцесс легкого (густая зеленая слизь с выраженным неприятным запахом).
Мокрота зеленого цвета при кашле получает такую окраску за счет белых кровяных телец — нейтрофилов. Это самая многочисленная группа лейкоцитов, и именно они «привлекаются» организмом для борьбы с грибковыми и бактериальными инфекциями. Нейтрофилы попросту поглощают патогенные микроорганизмы — поэтому они всегда оказываются в том месте, где появляется возбудитель болезни.
Мокрота розового или красного цвета
Розовый оттенок мокроты, как правило, говорит о несильном кровотечении, которое провоцируют агрессивные приступы кашля. Однако, если симптоматика не уменьшается более трех дней, или же мокрота обретает более насыщенный красный цвет — следует немедленно обратиться к врачу.
Красный цвет слизь получает из-за наличия кровяной примеси. Такой признак характерен для:
- туберкулеза;
- абсцесса;
- легочного инфаркта;
- онкологических заболеваний органов дыхания;
- отека легких.
Кроме того, пенистая слизь с кровяными включениями — характерный признак сибирской язвы.
А вот пенистая мокрота розового цвета при кашле зачастую свидетельствует об отеке легких, который в свою очередь может быть вызван сердечной недостаточностью. Появление такой слизи при отхаркивании — повод обратиться к кардиологу.
Кровянистая мокрота часто говорит об опасном состоянии, поэтому медлить с обращением к врачу ни в коем случае нельзя.
Мокрота белого цвета
Белая мокрота — сигнал о воспалительном процессе в дыхательных путях.
- Часто ее можно наблюдать на начальных стадиях вирусного бронхита (на более поздних стадиях слизь становится желтой или зеленоватой).
- Еще одна причина появления белой мокроты — нахождение в экологически небезопасном месте и, как следствие, интоксикация организма. Кроме того, она может быть вызвана приемом некоторых лекарственных препаратов или наркотиков.
- Если белая слизь выделяется в виде комочков, и консистенция напоминает творожистую, это может быть признаком пневмонии грибкового происхождения. Антибиотики в этой ситуации не спасают: для лечения такого типа воспаления требуется особая антигрибковая терапия.
Мокрота белого цвета при кашле означает, что слизистая оболочка дыхательных путей отекла. Из-за этого жидкая прозрачная слизь не может легко по ним продвигаться, и постепенно приобретает вязкость и белый окрас.
Мокрота серого или черноватого цвета
Легкий серый оттенок мокроты естественен для инфекционных заболеваний в их начальной стадии. Это может быть:
- ОРЗ;
- ОРВИ;
- грипп.
Насыщенный серый или черный цвет слизи встречаются довольно редко. В частности, кашлем с отделением такого рода мокроты страдают шахтеры и представители других профессий, в которых приходится вдыхать воздух с большим количеством взвешенных частиц: угольной пыли, железной стружки и т. д.
Темный цвет мокроте могут придавать и красящие вещества таких продуктов, как Кока-Кола, крепкий чай, темный шоколад.
Курение также может спровоцировать серый и черный цвет слизи: это характерно для курильщиков с длительным «стажем».
В некоторых случаях серый цвет мокроты при кашле свидетельствует о запущенной стадии туберкулеза, а также об онкологическом заболевании органов дыхания.