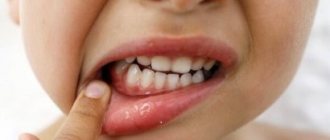
О чем может сообщить налет на языке. Диагностика заболеваний с помощью языка.
На какие проблемы со здоровьем может указать наш язык? К каким врачам необходимо обратиться, обнаружив у себя налет на поверхности языка? Давайте разбираться.
Язык помогает выявить в организме какие-либо неблагополучные процессы. Издревле врачи рассматривали язык больного для уточнения диагноза. В наше время диагностировать болезни по налету на языке не утратила своей актуальности. Осматривание языка пациента является одним из алгоритмов действий врача при обследовании.
Белый налет на языке у грудничка и новорожденных: причины и лечение
Язычок грудничка
- Поверхность языка маленького ребенка — ровная и влажная нежно-розового цвета. Так как основным питанием малютки является материнское молоко, язык ребенка может иметь небольшой налет белого цвета на языке. Это нормально, если малыш чувствует себя прекрасно, у него хороший аппетит и сон.
- Если же белым становится не только язычок ребенка, но и десна и внутренняя поверхность щек, он капризничает, плохо кушает, то скорее всего — это результат жизнедеятельности грибка рода Кандида. Заболевание носит название молочница.
- Белый налет буквально окутывает всю ротовую полость и язык ребенка. Заболевание возникает при ослабленном иммунитете и занесением инфекции через грязные пустышки, соски, игрушки, инфицированную маму.
- Молочницу новорожденного ребенка необходимо лечить под контролем педиатра, который назначает лечение в зависимости от степени поражения грибком. Обычно применяют лечебные препараты местного действия. Удалить молочницу помогают содовые растворы, которыми протирают пораженные места.
Белый налет на языке у взрослых и детей: причины и лечение
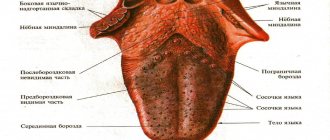
Проекция органов на языке
- У здорового человека язык имеет розовый цвет со слегка беловатым оттенком. Цвет языка зависит от состояния нитевидных сосочков органа. Это самые многочисленные сосочки, которые проходят по стенкам и краю языка.
- Тело сосочка покрыто большим слоем плоского эпителия, способного к ороговению. Когда эпителий слущивается, то ороговевшие остатки клеток имеют белесый оттенок, поэтому язык имеет розово-белый цвет.
- Если в процессе пищеварения происходит сбой в силу каких-либо причин, эпителий в виде ороговевшего слоя задерживается на языке. При визуальном осмотре язык становится белым из-за налета в виде слоя ороговевшего эпителия. Имеет место, так называемый, «обложенный язык».
- Частые болезни вирусными и микробными инфекциями случаются из-за низкого иммунного статуса. Маленькие дети особенно часто подвержены инфекционным заболеваниям. У них наблюдается плотные белые отложения на языке. Укрепление иммунитета с использованием витаминных комплексов и иммуностимуляторов повышают устойчивость организма к простудным болезням.
Симптомы дисбаланса половых гормонов женщины
Половые гормоны определяют внешний вид женщины, ее голос, поведение, отвечают за репродуктивную функцию. Самый главный женский гормон — эстроген — ответственен за мягкие очертания тела, крупные молочные железы, широкие бедра, высокий голос. Тестостерон также есть в женском теле, но в меньшем количестве, чем у мужчин. Женский организм вырабатывает прогестероны, пролактин, гонадотропный гормон, гонадотропин-рилизинг-гормон.
Дисбаланс часто виден невооруженным глазом. Вот типичные симптомы гормонального сбоя у женщин:
- фигура, сформированная по мужскому типу;
- избыточный вес, особенно типична картина, когда живот гораздо больше груди, а ягодицы при этом плоские (может быть симптомом СПКЯ);
- оволосение, как у мужчин, например, рост волос на груди (единичные волоски на сосках не относятся сюда), чрезмерный рост волос на животе, бедрах, на лице;
- низкий грубый голос.
Акне также говорит о том, что в крови много свободного тестостерона, но это далеко не всегда свидетельствует о гормональном сбое, это распространенная ситуация в пубертате.
Чаще всего о том, что в организме женщины не все в порядке с гормонами, говорят следующие признаки:
- нарушения менструального цикла — слишком длинный или очень короткий промежуток между менструациями, их отсутствие, обильная кровопотеря, скудные мажущие выделения;
- отсутствие овуляции, что можно увидеть на УЗИ;
- ранние признаки климакса;
- очень выраженный предменструальный синдром — боль в молочных железах, головные боли, тошнота, вздутие живота, перепады настроения;
- бесплодие;
- выкидыши;
- снижение либидо.
Если у женщины есть выделения из сосков, это может говорить о том, что у нее повышен пролактин из-за пролактиномы — доброкачественной опухоли гипофиза. Оволосение по мужскому типу, редкие менструации, лишний вес, бесплодие могут быть признаки поликистозных яичников.
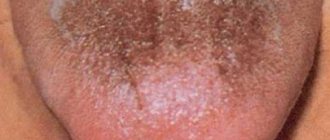
Почему по утрам белый налет на языке, как убрать?
- Во рту человека обитает целый мир микроорганизмов. Продукты их жизнедеятельности накапливаются в виде белесого слоя на поверхности языка. За ночь на языке собираются и отслоившиеся частички эпителия, содержащие мукопротеины. Все вместе наслаивается на языке в виде полупрозрачного белого налета.
- Этот налет совершенно безопасен и легко удаляется с поверхности языка с помощью простых утренних гигиенических процедур: чистки зубов и языка. Если же налет не исчезает в течение суток и приобретает более плотную структуру, это может свидетельствовать о неполадках в здоровье.
Признаки заболевания
Первые весточки
Первые признаки болезни, как правило, появляются на 2 месяц беременности и достигают пика в 8 месяцев. Если нет других отягчающих факторов, после родов происходит регресс симптомов.
Симптомы гингивита беременных
Признаки заболевания ничем не отличаются от обычных симптомов гингивита и включают в себя:
- Рыхлые, красные, очень чувствительные и опухшие десны;
- Кровоточивость десны во время чистки зубной щеткой или специальной нитью;
- Неприятный зловонный запах или привкус во рту.
Белый налет на языке при беременности: причины и лечение
У беременных возможен налет на языке
- Беременность — особый период в жизни женщины, когда следует особенно тщательно относиться к своему здоровью. Во время беременности происходит гормональная перестройка женского организма и зачастую ослабевает иммунная система.
- У будущей мамы может образовываться белый налет на языке. Если при этом женщина чувствует себя хорошо и беременность проходит по надлежащему сценарию, такой налет не должен беспокоить беременную.
- Белый плотный налет с неприятным запахом из ротовой полости может сигнализировать о неблагополучии. Чаще всего это связано с недостаточной гигиеной ротовой полости или наличием кариозных зубов. В таком случае следует посетить врача и подлечить зубы.
Профилактика стоматита
В период вынашивания ребенка очень важно внимательно относится к своему здоровью:
- если до беременности не были решены все стоматологические проблемы, самое время ими заняться. В арсенале стоматологов давно появились абсолютно безопасные препараты для анестезии, которые, в отличие от стоматита, не повредят ни матери, ни ребенку;
- купите хорошую зубную пасту, качественную щетку и ополаскиватель. Пусть гигиена рта станет приятной процедурой, которую не захочется игнорировать;
- откажитесь пока от привычки пить обжигающий кофе и перестаньте откусывать ледяное мороженое. Такие необдуманные действия могут повредить слизистую;
- тщательно мойте фрукты и овощи, и ешьте их без ограничений;
- попросите гинеколога порекомендовать вам витаминный комплекс, и пейте его, не пропуская ни дня.
Профилактика стоматита – это, прежде всего, мероприятия, направленные на укрепление иммунной системы. А она никогда не даст сбой, если вовремя отдыхать, высыпаться, много времени проводить на свежем воздухе и настраивать себя только на позитив.
Автор: Елена Грунина Врач стоматолог-терапевт, эндодонтист. Стаж работы более 9 лет.
Информация носит справочный характер. Перед лечением необходима консультация врача.
Желтый налет на языке у взрослых и детей: причины и лечение
Заболевания печени отражены на языке желтым налетом
Налет желтого оттенка плотной структуры, который трудно удалить простыми гигиеническими мероприятиями можно связать с:
- печеночной патологией
- болезнями желудочно-кишечного тракта и поджелудочной железы
- приемом лекарственных препаратов
- инфекционными и вирусными заболеваниями
Заболевания желчного пузыря и печени частенько вызывают желтый налет с разными оттенками: от зеленоватого, желто-оранжевого и до коричневого цвета. Желчекаменная болезнь, гепатит, цирроз печени и другие печеночные патологии сопровождаются желто-коричневыми отложениями на языке.
При этом пациент жалуется на утреннюю сухость и горечь в ротовой полости. Эти симптомы требуют всестороннего обследования печени больного. На ранних этапах заболевания можно ограничиться корректировкой питания и назначения желчегонных препаратов и лекарственных сборов.
Нарушения в пищеварении и работе поджелудочной железы также могут вызывать желтоватые налеты на языке. В этом случае может присутствовать неприятный запах изо рта, тошнота, сосущие боли в утреннее время. Такие симптомы следует взять во внимание и пройти обследование у гастроэнтеролога.
Прием некоторых лекарственных препаратов вызывает образование желтого налета. Как правило, после отмены лекарства язык очищается и приобретает здоровый цвет.
Микробные и вирусные инфекции характеризуются скоплением большого количества вирусов и бактерий в организме. Как правило, все инфекции сопровождаются повышением температуры. Такие процессы вызывают «обложение» языка желтоватым налетом. Чем выше поднимается температура тела, тем интенсивней становится оттенок налета на языке.
Желтый налет на языке у детей
Можно выделить следующие причины появления желтого налета у ребенка
- Введение овощного прикорма и некоторых видов каш может вызвать легкий желтоватый налет на языке после еды.
- В рационе ребенка присутствует большое количество моркови, хурмы, тыквы и других овощей и фруктов, содержащих каротин, который может окрашивать не только язык, но и кожу, склеру глаз в желтый цвет.
- Сладости в виде карамелек, жевательных резинок и прочей детской «радости», содержащий красящий желтый пигмент
- Если желтый налет связан с ухудшением самочувствия ребенка, при этом малыш жалуется на боли в животе, отказывается от еды, возможно у него начальная стадия дискинезии желчевыводящих протоков или нарушения в пищеварении. Следует ребенка показать врачу, который откорректирует питание и назначит соответствующее лечение.
Диета при стоматите
Чтобы не усугублять ситуацию при стоматите стоит отказаться от сладких, острых и соленых блюд. Не рекомендуется употреблять в пищу грибы и бобовые. Но самое главное, вся пища должна быть теплой, нежной консистенции, чтобы лишний раз не травмировать слизистую. Очень важно, чтобы меню было богато овощами и фруктами. Овощи лучше тушить, готовить из них питательные крем-супы. А свежие фрукты особенно хороши в виде смузи.
В некоторых случаях одной лишь диеты будет достаточно, чтобы спустя 1-2 недели будущая мама забыла о стоматите. Но только врач может исключить бактериальную, грибковую или вирусную природу заболевания, при которых так просто справиться с болезнью не получится.
Серый налет на языке: причины и лечение
Обильный налет на языке темных оттенков, не связанных с приемом красящих продуктов — повод обратиться к врачу
Серый оттенок языка может быть предвестником многих заболеваний. Посетить врача следует в случае, если:
- серый налет на языке присутствует длительное время
- чистка языка не приводит к устранению налета, а отложения покрывают язык более плотно
- кроме изменения цвета языка, наблюдаются жалобы на ухудшение состояния организма
Серый цвет языка может быть вызван сбоями в работе организма по многим причинам.
- Воспалительные процессы в ротовой полости: засилье бактерий и продуктов их жизнедеятельности вызывают утолщение сосочков, которые обрастают микробным «мусором» и выстилают язык серым налетом. Ежедневные гигиенические мероприятия, связанные с чисткой зубов и языка, полоскание ротовой полости после еды, устранение очагов инфекции (санация зубов, лечение заболеваний десен и слизистой рта) приведут к устранению налета.
- К обезвоживанию организма приводит недостаточный питьевой режим. Сухость слизистой и кожи, повышенная утомляемость, частые запоры — главные симптомы нехватки воды в организме, как и серый налет на языке.
- Инфекционные процессы дыхательных путей: бронхит, пневмония, трахеит. Язык снова станет розовым после полного выздоровления.
Общие признаки гормональных нарушений
Кроме специфических симптомов гормонального сбоя, есть и менее типичные, которые могут, тем не менее, говорить о некорректной работе щитовидной железы, либо быть частью картины дисбаланса половых гормонов:
- снижение или резкий скачок либидо;
- лишний вес без погрешностей диеты;
- утомляемость, упадок сил, плаксивость;
- изменение черт лица (выпученные глаза при гипотиреозе);
- сонливость, тахикардия, потливость;
- мышечная слабость.
Для сбоя гормонального фона у женщин характерна картина, при которой одновременно появляются сразу несколько тревожных признаков. Страдает и половая сфера, и внешний вид, и активность.
Лечение гормонального сбоя необходимо, чтобы восстановить нормальное функционирование половой системы женщины, сделать возможным зачатие и вынашивание, добиться регулярной овуляции и просто подарить женщине высокое качество жизни. В клинике Dr.AkNer обязательно помогут разобраться с причинами сбоя и устранить их.
Налет на языке коричневый: причины и лечение
Корфе и сигареты могут вызывать коричневый налет на языке
ВАЖНО: Следует знать, что любители крепкого чая, кофеманы и заядлые курильщики часто имеют коричневую пигментацию языка и желтый оттенок зубной эмали.
Коричневый налет языка обычно сопровождает такие патологии:
- болезни печени и желчевыводящих путей
- диабетическая кома
- пеллагра (авитаминоз, связанный с недостатком витамина РР)
- обезвоживание при тяжелых интоксикациях и отравлениях
- применение некоторых лекарственных препаратов: Йодинола, Фарингосепта, Тетрациклина гидрохлорида, витаминов группы В, раствора Люголя и др.
Если налет не доставляет беспокойства и самостоятельно проходит через какое-то время, не стоит беспокоиться. При наличии сопутствующих симптомов, приносящих дискомфорт, следует проконсультироваться у врача.
Что добавить в рацион?
Продукты в подборке объединяет высокое содержание белка – «строительного материала» для клеток, который полезен для развития плода.
Яйца
Этот продукт легко усваивается и обладает уникальными свойствами. В состав яиц входят незаменимые для человека аминокислоты, недаром Всемирная организация здравоохранения наделила званием эталона именно яичный белок. Продукт богат множеством витаминов: А, В4, В12, D, Е.
Лосось
Эта рыба полезна в течение всего периода беременности, даже на самых ранних сроках. Кроме легкоусвояемого белка в ее состав входит высокое содержание фосфора, участвующего в формировании костной ткани у плода. Лосось содержит жирные кислоты омега-3, полезные для здоровья сердца и сосудов. Также в составе: витамины группы В, кальций, йод, калий и витамин D.
Бобы
Фасоль, горох и чечевица являются очень сытными продуктами. Их преимущество заключается в большом количестве клетчатки, необходимой для нормального функционирования системы пищеварения. Также в составе множество витаминов группы В, в том числе фолиевая кислота, принимающая непосредственное участие в формировании головного и спинного мозга.
Грецкие орехи
Регулярное употребление грецких орехов зарядит организм витаминами и минералами. Ядра орехов содержат растительный белок, богатый аминокислотами, а также витамины группы В и витамин Е.Считается, что грецкие орехи обладают спазмолитическим действием, что может помочь беременной при головной боли, в случае если она не хочет принимать синтетические препараты. Также отмечается иммуностимулирующее и общеукрепляющее действие орехов на организм.
Фрукты и овощи
Овощи и фрукты содержат много растворимой клетчатки, которая регулирует работу кишечника и предотвращает запоры при беременности. Также в их составе множество витаминов, полезных для иммунитета будущей мамы.
Оранжевый налет на языке: причины и лечение
Фрукты и овощи с оранжевым пигментом могут вызывать налет на языке
- Оранжевый налет часто вызывают фрукты и овощи, насыщенные каротином и окрашенные в яркий цвет. Любители сырой моркови и морковного сока, хурмы, абрикосов, тыквы могут наблюдать окрашивание сосочков языка в оранжевый пигмент, проходящий со временем.
- Отдельные медикаменты также могут образовывать налет оранжевых оттенков, который исчезает после окончания медикаментозного курса.
- Поводом обратить внимание на свое здоровье является оранжевый налет на языке, который не удаляется щеткой или скребком. Изменение цвета языка может быть вследствие заброса желудочного сока в полость рта. А это может быть началом гастроэнтерологических болезней: гастрита, рефлюкс-эзофагита и др. В этом случае следует пересмотреть свое питание и при необходимости пройти обследование.
К какому врачу обращаться при стоматите?
Первый специалист, к которому нужно обратиться будущей маме – стоматолог. Именно он выявит причину заболевания, выберет тактику лечения и подберет препараты, которые не навредят малышу. Если пациентка обратилась вовремя, а стоматит заявил о себе впервые можно со 100% гарантией утверждать, что результатом посещения доктора станут подробные рекомендации для домашнего лечения.
Помимо назначения медикаментов, стоматолог научит правильно обрабатывать слизистую оболочку и язвочки антисептиками, обезболивающими препаратами, и назначит повторный прием через 5-7 дней. Как правило, этого времени вполне достаточно, чтобы болезнь пошла на спад.
Гораздо хуже, если ситуация запущена, а стоматит проявляется снова и снова, спустя короткие промежутки времени. В этом случае стоматолог будет настаивать на проведении комплексного обследования, и консультации специалистов другого профиля: терапевта, гастроэнтеролога, аллерголога, инфекциониста или гематолога.
На языке черный налет: причины и лечение
Черный язык
Черный плотный налет на языке часто говорит о серьезных нарушениях в организме. Наличие такого налета, не проходящего в течение длительного времени дает повод показаться врачу и обследовать свое здоровье. К черному налету языка могут привести многие проблемы в организме.
- Сдвиг кислотно-щелочного баланса в сторону закисления. Ацидоз организма может возникнуть при несбалансированном питании, голодании, кишечных расстройствах, лихорадке.
- Хромогенный грибок, поселившийся в ротовой полости может вызывать черные отложения на языке и черно-зеленые пятна на зубной эмали.
- Зашлакованность организма при злоупотреблении «нездоровой» еды.
- Продолжительные вирусные и микробные инфекции.
- Болезнь Крона — генетическое заболевание, поражающее ЖКТ.
- Проблематика с желчевыводящими путями и печенью.
- Онкозаболевания.
Постановка точного диагноза, лечение и соблюдение рекомендаций врача поможет решить проблему с черными отложениями.
ВАЖНО: Следует помнить, что некоторые медикаменты и продукты способны окрашивать язык в черный цвет: активированный уголь, ежевика, черника, голубика, черемуха, шелковица. Такой налет обычно исчезает сам собой и не представляет угрозы.
Зеленый налет на языке: причины и лечение
Элементарная гигиена рта — решение всех проблем
Зеленые отложения не часто встречается на поверхности языка. Цветовая гамма варьирует: от желто-зеленого до желто-коричневого с примесью зелени. Рассмотрим причины появления зеленых оттенков наслоения на языке.
- Элементарное игнорирование правил гигиены может привести к такому виду налета. Ежедневная чистка зубов и языка, полоскание ротовой полости освежающими и антисептическими бальзамами и травяными настоями поможет устранить эту проблему. Визит к стоматологу и лечение больных зубов — важный шаг к устранению налета.
- Прием антибиотиков, гормональных препаратов, цитостатиков и других лекарств может вызвать появление налета.
- Плохое питание и «голодные» диеты с недостатком витаминов и необходимых минералов отражаются на языке в виде зеленоватого налета.
- Грибковые заболевания часто сопровождаются налетами различных оттенков
- Проблемы с пищеварительным трактом.
- Переедание и употребление жирной и калорийной пищи в больших объемах негативно отражаются на работе печени, а это проявляется в появлении желто-зеленого налета на языке.
Убрать зеленый налет можно лишь, выявив причину его образования и лечения основного заболевания.
Почему появляется
Причины появления проблемы могут быть разными. Если утром, после пробуждения, беременная женщина видит на поверхности языка тонкий белесый слой налета, это является нормальным явлением. Но если слой имеет слишком плотную консистенцию, его трудно снять самостоятельно, это является прямым свидетельством поражения грибковой инфекцией. Грибок Candida Albicans нередко появляется именно во время вынашивания малыша под влиянием гормональных изменений, ослабевания естественных защитных функций организма (которые возникают именно в период беременности).
Если появляется желтый налет на языке, это может говорить о наличии проблем в пищеварительной системе:
- Нарушения в функционировании поджелудочной железы;
- Застойные явления в желчном пузыре и его протоках;
- Гастрит и прочие воспалительные процессы в пищеварительном тракте;
- Нарушения в работе печенки.
Спровоцировать появление желтоватого или желто-белого налета может неправильно составленный рацион питания, в котором преобладают красящие продукты либо продукты с повышенным содержанием химических веществ.
Налет на языке при ангине и болезни горла: лечение
Бледный и сухой язык говорит о заболевании горла
Желто-белый язык свидетельствует о заболевании горла и носовой полости вследствие вирусной или микробной инфекции. Врачи диагностируют ОРВИ и по следующим симптомам:
- озноб и повышение температуры
- заложенность носа
- боль в горле
- головная и мышечная боль
- «обложенный» язык
Бело-желтый обильный налет на всей поверхности языка с вышеперечисленными симптомами — верный признак простудного заболевания инфекционного происхождения. Обильное количество бактерий скапливаются на языке, образуя плотный слой.
При начальных признаках болезни следует:
- принять горячий душ или попарить ноги (в отсутствии температуры)
- обильно пить травяные чаи с малиной, лимоном, медом и малиной
- полоскать горло дезинфицирующими растворами и травяными настоями
- при заложенности носа — применять сосудосуживающие средства
Для предотвращения простудных болезней следует заниматься профилактикой простудных заболеваний и укреплять иммунитет:
- промывать носовые ходы изотоническим раствором поваренной соли
- применять контрастный душ
- проводить занятия спортом на свежем воздухе
Затянувшиеся инфекции с осложнениями, связанные с появлением сухого кашля и высокой температурой требуют лечения антибиотическими и противовирусными препаратами.
Виды ангины (тонзиллита)
- Ангина — тяжелое инфекционное заболевание, связанное с поражением небных миндалин различными возбудителями. Болезнь протекает тяжело и сопровождается высокой температурой и сильной болью в горле.
- Для ангины характерен плотный серо-белый налет на языке при ярко-красных миндалинах В некоторых случаях можно наблюдать гнойники или сплошной белый некротический налет. Для врача важно правильно диагностировать заболевание и дифференцировать его от ОРВИ или гриппа.
- В зависимости от вида ангины устанавливается лечение антибиотическими, противогрибковыми или противовирусными препаратами. Местное воздействие на очаг воспаления, правильная гигиена ротовой полости, щадящая диета и обильное теплое питье приводят к выздоравливанию.
- Невылеченная ангина может перейти в хроническую форму и иметь тяжелые последствия в виде болезней сердца, почек и ревматических осложнений.
Вопросы медицинской помощи беременным, роженицам и родильницам с COVID-19, а также вакцинации беременных обсуждались на республиканском вебинаре c участием ведущих специалистов и экспертов.
Юрий Горбич,заведующий кафедрой инфекционных болезней и детских инфекций БелМАПО, кандидат мед. наук.Заведующий кафедрой инфекционных болезней и детских инфекций БелМАПО, кандидат мед. наук Юрий Горбич сообщил, что большинство беременных заражаются за счет домашних контактов, поэтому следует прививать не только саму женщину, но и всех членов семьи. Типичные симптомы: повышение температуры, слабость, миалгия, кашель.
Помимо этого беременные чаще жалуются на головную боль, тошноту и рвоту. Традиционные для первых волн жалобы на отсутствие обоняния и вкусовых ощущений на фоне «дельты» встречаются гораздо реже. Если раньше — у 80 % пациентов, то теперь у 50 %, а по некоторым данным — у 40 %.
Особенности «дельта»-варианта SARS-CоV-2, который является в настоящее время доминирующим: передается значительно быстрее; болеют лица, которые уже переносили COVID-19 или были вакцинированы; клинические проявления схожи с другими ОРВИ; более тяжелое течение и исходы; чаще болеют молодые люди.
Беременность является фактором риска тяжелого течения COVID-19.
По данным международного метаанализа, объединившего результаты 192 исследований с охватом 64 000 беременных: встречаемость пневмонии — 7,4 %, ОРДС — 13,4 %; попадают в ОРИТ — 3,3 %, из них на ИВЛ — 1,6 %, ЭКМО — 0,11 % (процент ограничен доступностью метода), летальный исход у 0,8 %.
Факторы риска тяжелого течения COVID-19 у беременных:
- возраст от 25 лет и старше;
- работа в здравоохранении (за счет высокой вирусной нагрузки);
- ожирение до родов;
- хронические заболевания легких;
- артериальная гипертензия,
- прегестационный сахарный диабет.
Юрий Горбич:
Постковидные симптомы у беременных продолжаются дольше и чаще всего имеют бо́льшую выраженность, особенно с точки зрения психосоциальной симптоматики, связанной с психологическими и когнитивными нарушениями. Частота встречаемости других симптомов: общие — 49,6 %, респираторные — 39 %, сердечно-сосудистые — 13 %, психосоциальные — 22,7 %, аллопеция — 28,6 %. Спустя 7 месяцев как минимум у половины остается любой симптом, а у четверти — психосоциальная симптоматика.
Изменения в показателях ОАК у беременных в сравнении с небеременными:
- лейкоцитоз: 27 % vs 14 %,
- тромбоцитопения: 18 % vs 12,5 %,
- увеличение СРБ: 52 % vs 81 %,
- лейкопения и лимфопения: без отличий.
Юрий Горбич:
Оценивая уровень D-димеров, следует учитывать естественный рост этого показателя при беременности. Однако непрерывный рост на 500–1 000 Ед в сутки или резкое повышение в течение суток нормой быть не может. Еще одно существенное отличие: увеличение СРБ у беременных гораздо меньше, чем у небеременных. Принципиальнейшая вещь — абсолютный уровень лимфоцитов. Если он снижается ниже 0,8ґ109/л без признаков бактериальной инфекции, особенно с 4-го по 12-й день, то следует рассмотреть вопрос назначения ингибиторов рецепторов ИЛ-6.
Инструментальные и лабораторные методы диагностики
Оценивая изменения в легочной ткани по типу «матового стекла», не нужно забывать, что аналогичные изменения могут быть вызваны любым ангиоинвазивным заболеванием (васкулит, ЦМВ, грипп и др.).
При диагностике инфекции, вызванной SARS-CoV-2, применяются: ПЦР материала из дыхательных путей (мокрота, эндотрахеальный аспират, бронхоальвеолярный лаваж); ПЦР смывов из носоглотки и ротоглотки (при отсутствии признаков поражения верхних дыхательных путей, невозможности получения мокроты); серологические методы (исследование на антиген (Ag) или антитела).
Юрий Горбич:
Важный момент: при проведении теста на Ag нужно оценить результаты строго в течение 15 минут. Если же вторая полоса проявится позже, например, через 16–17 минут, то такой тест считается отрицательным. Что касается исследований на антитела, то их значение в первичной диагностике COVID-19 стремится к нулю с учетом вероятных повторных заражений и того факта, что их выявление возможно не ранее 8-го дня от начала заболевания.
Клинико-лабораторные критерии установления диагноза СOVID-19:
- однократный положительный тест на Ag или ПЦР;
- типичная рентгенологическая симптоматика (по данным КТ), клиническая картина с последующим положительным тестом лабораторной диагностики;
- один положительный тест серологической диагностики в сочетании с клинической картиной.
Юрий Горбич:
Положительный тест на Ag или ПЦР даже без наличия клинической картины подтверждает диагноз COVID-19. В остальных случаях должна быть клиническая картина в сочетании с лабораторными и инструментальными методами исследования. У пациентов с подозрением на инфекцию, особенно при тяжелом состоянии или пневмонии, однократное исследование образцов из верхних дыхательных путей c отрицательным результатом не исключает COVID-19.
В условиях пандемии любая ОРВИ рассматривается как COVID-19, пока не доказано обратное.
Патогенетическая и симптоматическая терапия
На амбулаторном этапе: прон-позиция, адекватная гидратация, жаропонижающие.
Юрий Горбич:
Дополнительный прием витамина D, цинка, АЦЦ не нужен. Гидратация проводится перорально. На поздних сроках беременности сложно в домашних условиях обеспечить прон-позицию, поэтому допускается положение на левом боку с ротацией на правый бок каждые 2 часа. В стационарах прон-позиция у беременных возможна и на поздних сроках. Практика показывает, что при сатурации 89–90 % простой поворот и укладка в прон-позицию приводила к сатурации 96 %!
В стационарах: прон-позиция, адекватная гидратация, НМГ, жаропонижающие, кислородная поддержка, ГКС.
Юрий Горбич:
ГКС назначаются только пациентам на кислородной поддержке. Это подразумевает все виды — назальные канюли, лицевые маски, неинвазивная и инвазивная ИВЛ. Если беременная переводится на кислородную поддержку, автоматически вторым пунктом идет назначение ГКС.
При крайне тяжелом состоянии с угрозой летального исхода в течение суток на основании заключения врачебного консилиума с обязательным участием врача-инфекциониста и врача-анестезиолога-реаниматолога рассматривается вопрос о проведении пульс-терапии: метилпреднизолон внутривенно титрованием 500 мг в 1-е сутки, затем 250 мг на протяжении 3 суток с последующим снижением дозы на 50 % каждые 3 суток до полной отмены.
Однако практика показывает, что в случае нарастания воспаления и выхода в цитокиновый шторм гораздо более эффективным является сочетание стандартных доз ГКС (метилпреднизолон 1 мг/кг) с тоцилизумабом (6 мг на кг).
Тоцилизумаб является моноклональным антителом к рецепторам ИЛ-6, назначается в дозировках 300 мг при массе меньше 100 кг, 800 мг при массе более 100 кг. Показания к назначению: интерстициальная пневмония с тяжелой дыхательной недостаточностью (ДН), быстрое угнетение дыхательной функции, наличие внелегочных дисфункций (септический шок, полиорганная недостаточность), сохранение или возобновление лихорадки, повышенный уровень ИЛ-6 на фоне ДН, признаки синдрома высвобождения цитокинов на фоне ДН.
Юрий Горбич:
Тоцилизумаб может быть рассмотрен для лечения беременных с COVID-19 ввиду отсутствия наблюдений об увеличении риска патологии плода. Но назначать нужно осторожно, строго по показаниям, т. к. частота побочных эффектов достаточна высока. Олокизумаб и левилимаб применяются в нашей стране, но противопоказаны беременным. Барицитиниб, который придет в нашу страну, назначается пациентам на респираторной поддержке, но при беременности он категорически противопоказан.
Этиотропная терапия у беременных точно такая же, как и у остальных, — ремдесивир.
Юрий Горбич:
Ремдесивир назначается беременным при наличии минимальных признаков ДН, так как достоверно и значимо снижает последующую необходимость перевода на ИВЛ.
Ремдесивир назначается врачебным консилиумом в установленном порядке с получением информированного согласия пациента или его законного представителя. Дозировки: 1-й день 200 мг однократно в/в, с 2-го дня 100 мг в/в раз в сутки. Срок лечения 5 дней, однако может быть продлен до 10 дней у пациентов на ИВЛ или ЭКМО при условии положительной динамики в течение первых 5 дней.
Юрий Горбич акцентировал внимание на нецелесообразности назначения антибиотиков при ОРВИ на амбулаторном этапе. Тем не менее некоторые врачи почему-то продолжают их назначать, в частности азитромицин.
Юрий Горбич:
Азитромицин при SARS-CoV-2 абсолютно не влияет на течение процесса, при этом может привести к серьезным осложнениям в виде АБ-ассоциированных колитов и мегаколона.
В целом вероятность вторичных бактериальных осложнений при SARS-CoV-2 составляет 7 %, у пациентов в ОРИТ — 14 %.
Юрий Горбич:
Антибактериальными препаратами выбора при строгом наличии показаний являются: амоксициллин/клавуланат или ампициллин/сульбактам или ЦС 3-го поколения + азитромицин. Но эмпирически назначая эти препараты, необходимо выполнить бакпосев на гемокультуру и стерильность, анализы мочи и мокроты. И если в течение 48 часов флора в этих культурах не растет, никакого смысла назначение АБ не имеет.
Госпитализация беременных в ОРИТ
Игорь Ялонецкий, ассистент кафедры анестезиологии и реаниматологии БГМУ.С приходом «дельта»-варианта SARS-CoV-2 клинические проявления инфекции развиваются гораздо быстрее, иногда состояние пациента с легким течением может стремительно ухудшиться в считанные часы и стать критическим. Все это вынуждает врачей менять тактику при оказании помощи пациентам с COVID-19. Об этом рассказал ассистент кафедры анестезиологии и реаниматологии БГМУ Игорь Ялонецкий.
Игорь Ялонецкий:
Мировая практика показала важность реанимационной койки. Но все мы должны понимать, что ОРИТ — это тушение уже разгоревшегося пожара и часть пациентов, которые попадают в реанимацию, могли бы там не оказаться при более интенсивной и правильной работе в соматических отделениях.
Пациенты поступают в ОРИТ четырьмя путями: на скорой в крайне тяжелом или терминальном состоянии; через приемное отделение; при переводе из соматических отделений внутри стационара; при межгоспитальных переводах. На каждом этапе крайне важно проводить адекватную сортировку пациентов, обеспечить логистику.
В соматических отделениях необходимы тщательный мониторинг состояния пациентов, рациональная терапия, своевременный перевод на кислородные койки и обратно при снижении потребности. Каждое решение о межгоспитальном переводе должно быть взвешенным, с оценкой рисков транспортировки.
Игорь Ялонецкий отметил, что помимо контроля уровня сатурации медперсонал должен обращать внимание на такие моменты, как соблюдение прон-позиции, питьевого режима, уточнение диуреза, а также проверять, правильно ли надета кислородная маска, заправлен ли водой увлажнитель. Если все это делать регулярно, то пациенты привыкают и более четко соблюдают режим.
Показания для госпитализации в ОРИТ беременных и небеременных отличаются.
Показания для госпитализации в ОРИТ: SpO2 <88 % при дополнительной подаче кислорода 5 л/мин (15 л/мин при сильной перегруженности ОРИТ); ЧД >30/мин при температуре тела 38 °C; нарушения сознания, поведения; индекс оксигенации (РаO2/FiO2) <250 мм рт. ст.; систолическое АД <90 мм рт. ст.; снижение диуреза <0,5 мл/кг/час.
Показания для госпитализации беременных в ОРИТ: быстро прогрессирующая ОДН (ЧД > 25/мин, SpO2 <94 %; другая органная недостаточность (2 и более балла по шкале SOFA); сумма баллов 2 и выше по шкале NEWS 2.
Игорь Ялонецкий ознакомил участников семинара с обзором рекомендаций по ведению беременных, которые были подготовлены путем анализа 81 руководства по беременности, родам и послеродовой помощи от 48 различных организаций разных стран мира. Основные постулаты данного обзора сводятся к следующему:
- Необходим постоянный мониторинг прогрессирования заболевания и состояния плода.
- COVID-19 у матери не должен влиять на способ родов и быть причиной досрочного родоразрешения, за исключением случаев, когда необходимы срочные роды из-за респираторных нарушений. Допускается, что может быть потребность в кесаревом сечении.
- При обезболивании может рассматриваться как регионарная, так и общая анестезия. Предпочтение отдается регионарной.
- При регионарной анестезии необходим тщательный контроль уровня тромбоцитов.
- Решения о противовирусной терапии, о назначении тоцилизумаба должны приниматься индивидуально.
- Профилактика венозной тромбоэмболии у беременных, госпитализированных в стационар, проводится независимо от тяжести заболевания.
- Прон-позиция, при невозможности — положение на левом боку.
- Предпочтительна оральная дегидратация с консервативной инфузионной стратегией.
Игорь Ялонецкий подробно остановился на особенностях регидратации беременных и пошаговой стратегии гипоксемии.
Вакцинопрофилактика у беременных
Игорь Стома, ректор ГомГМУ, профессор кафедры инфекционных болезней, доктор мед. наук.Игорь Стома, ректор ГомГМУ, профессор кафедры инфекционных болезней, доктор мед. наук:
Самым эффективным способом профилактики тяжелого течения COVID-19 является вакцинация.
Игорь Стома:
Позиция CDC, самой авторитетной организации по вопросам вакцинации, однозначна: ни одна из зарегистрированных в мире вакцин не содержит живой вирус SARS-CoV-2, поэтому не может вызвать заболевание.
С учетом того, что беременность является фактором риска по тяжелому течению COVID-19, CDC рекомендует вакцинацию беременных. Безопасность мРНК-вакцин достаточна для вакцинации беременных, в т. ч. до 20-й недели, показано, что она снижает риск инфекции. Кроме того, поствакцинальные антитела обнаруживаются в пуповинной крови, что может помочь защитить от COVID-19 новорожденных.
Игорь Стома рассказал, что по данным регистра V-safe, в США от COVID-19 привито 168 157 беременных. Исследования поствакцинального иммунитета показали, что титры антител у беременных и кормящих эквивалентны небеременным, также не обнаружено отличий в реактогенности между группами.
В рамках обсервационных исследований по 35 тысячам родоразрешений показано, что частота исходов беременностей не различалась в группах вакцинированных и невакцинированных, т. е. вакцинация не влияет на частоту мертворождений, спонтанных прерываний беременности и преждевременных родов, врожденных аномалий.
В Беларуси на данный момент доступны российская двухкомпонентная вакцина «Спутник V» («Гам- Ковид-Вак»), которая, по мнению Игоря Стомы, является одной из самых эффективных иммуногенных вакцин в мире, а также китайская Sinovac CoronaVac (Vero Cell).
Игорь Стома:
В инструкции к «Спутнику V» указано, что беременность и период грудного вскармливания являются противопоказанием к вакцинации. Однако наши российские коллеги с лета 2021 года изменили рекомендации, обозначив целесообразность проведения вакцинации «Cпутником V» в группах риска тяжелого течения с 22-й недели беременности. Группы риска включают беременных с ожирением, хроническими заболеваниями легких, почек, печени, СД, сердечно-сосудистой патологией.
В Беларуси у беременных применяется вакцина Sinovac CoronaVac (Vero Cell), одобренная ВОЗ для использования у беременных.
Игорь Стома:
Вакцина Sinovac CoronaVac (Vero Cell) является инактивированной, выращена на культуре клеток, а не на куриных эмбрионах, т. е. гипоаллергенна. ВОЗ рекомендует эту вакцину к применению у беременных в случаях, когда преимущества вакцинации превышают потенциальные риски, при этом для принятия взвешенного решения беременные должны быть проинформированы о рисках тяжелого течения COVID-19 при беременности.
ВОЗ не рекомендует проводить тест на беременность перед вакцинацией или откладывать беременность, тем более прерывать ее по причине вакцинации.
Приказом Минздрава Беларуси № 1257 от 12.10.2021 рекомендуется вакцинация всех беременных независимо от срока и наличия других факторов риска тяжелого течения, однако группой приоритета являются беременные в возрасте 25 лет и старше, работающие в системе здравоохранения, имеющие ожирение любой степени, хронические заболевания легких, АГ, прегестационный СД и др. На 21 октября 2021 года в Беларуси привиты 71 беременная и 6 кормящих матерей.
«Нарушения гемостаза при COVID-19 у беременных: почему это происходит и что делать»
При тяжелом течении COVID-19 у беременных количество тромбоэмболических осложнений возрастает в разы. Это обусловлено, с одной стороны, физиологическими изменениями в системе гемостаза в сторону гиперкоагуляции — постепенное, по мере увеличения сроков беременности, увеличение плазменного уровня фибриногена, факторов VII, фон Виллибранда, VIII, концентрации D-димеров; антитромбин III незначительно снижается, фибринолитическая активность снижается.
С другой стороны, инфицирование SARS-CoV-2 также вызывает ряд патофизиологических реакций, значительно влияющих на систему гемостаза. Тромбообразование у пациентов с COVID-19 запускается в основном по внешнему пути активации процесса свертывания крови (через соединение тканевого фактора с фактором VII).
Ольга Светлицкая, доцент кафедры анестезиологии и реаниматологии БелМАПО, кандидат мед. наук.Повреждение альвеолярно-капиллярного барьера
Вирус SARS-CoV-2 проникает в легочную ткань благодаря соединению с рецептором АСЕ2, который экспрессируется в большом количестве на поверхности пневмоцитов 2-го типа и эндотелиоцитов, выстилающих капиллярное русло.
С момента проникновения вируса и начала репликации клетка перестает выполнять свойственные ей функции, начинает продуцировать белки, свойственные вирусу, с формированием новых вирионов, после чего разрушается. На это реагируют альвеолярные макрофаги и циркулирующие в капиллярном русле легочной ткани моноциты. Они начинают вырабатывать в большом количестве интерлейкины ИЛ-1, ИЛ-6 и другие провоспалительные цитокины.
Чем больше происходит размножение вирионов, тем больше разрушается пневмоцитов 2-го типа и эндотелиоцитов и тем серьезнее нарушения альвеолярно-капиллярного барьера, что клинически проявляется снижением сатурации. Нарастание выработки макрофагами и моноцитами провоспалительных цитокинов существенно влияет на активацию системы гемостаза.
Вырабатываемые интерлейкины, в частности ИЛ-1 и ИЛ-6, увеличивают синтез тканевого фактора на поверхности эндотелиоцитов, которые еще не повреждены SARS-CoV-2. Кроме того, ИЛ-6 блокирует синтез ингибитора пути тканевого фактора. Накопление тканевого фактора глобально активирует процесс свертывания крови по всему сосудистому руслу.
Начинается массивная агрегация тромбоцитов в просвете легочных капилляров и формирование сгустков. Чем у́же просвет сосуда, тем меньше вероятность образования в нем полноценных тромбов, чаще в них наблюдаются тромбоцитарные сладжи. ФНО-а (фактор некроза опухоли альфа) блокирует фибринолиз.
Таким образом, при COVID-19 точно так же, как и при септических состояниях, параллельно происходят два серьезных патофизиологических процесса в системе гемостаза: глобальная активация тромбообразования на фоне угнетения фибринолиза.
Сложности антикоагулянтной терапии при COVID-19
Все пациенты, в т. ч. беременные женщины, должны получать профилактические и лечебные дозы НМГ, рассчитанные на фактическую массу тела.
Подбор дозы гепарина недопустимо проводить на глазок, потому что это может привести к осложнениям. Всех пациентов с COVID-10 при госпитализации необходимо взвешивать на уровне приемного отделения и четко указывать массу тела и рост в истории болезни.
Что делать, если нет возможности определить уровень D-димеров?
Во-первых, надо помнить, что исследование уровня D-димеров, широко практикуемое среди общей популяции пациентов с COVID-19, у беременных имеет невысокую клиническую значимость, поскольку разброс показателей уровня D-димеров при нормально протекающей беременности значительный и до сих пор не удалось установить достоверные референсные значения D-димеров при беременности. Поэтому оценку уровня D-димеров нужно обязательно проводить в динамике, обращая внимание не только на абсолютный уровень, но и на ежесуточный прирост.
В ситуациях, когда по каким-либо причинам нет возможности срочно определить уровень D-димеров, следует оценить уровень ЛДГ (лактатдегидрогеназы). Повышение ЛДГ в динамике, особенно >1 000 Ед/л, у пациента с COVID-19 может выступать косвенным лабораторным признаком ТЭЛА и/или инфаркта легких. Данный тест является высокочувствительным, но неспецифичным, однако поскольку при COVID-19 зоной поражения прежде всего являются легкие, мы можем предположить, что катастрофа происходит именно там.
Косвенно подтверждают наличие ТЭЛА: ЭКГ (признаки перегрузки правых отделов сердца), УЗИ сердца (расширение правых отделов, увеличение среднего значения ДЛА) и вен нижних конечностей (наличие тромбов).
Перечисленные косвенные признаки позволяют заподозрить ТЭЛА или высокий риск ТЭЛА и своевременно назначить адекватные дозы гепаринов.
Что делать, если не получается достичь целевого уровня RАЧТВ?
В первую очередь следует проверить правильность выполнения номограммы (расчет и коррекция болюса и вводимой дозы нефракционированного гепарина на фактическую массу тела). Если вы уверены, что выполнили все правильно, а RАЧТВ все равно не достигло целевых значений — определить уровни антитромбина III и/или анти-Ха активности.
Антитромбин III (AT III) и что делать при его снижении
Гепарин является кофактором AT III, он трансформирует AT III в антикоагулянт немедленного действия, усиливая его эффекты в 1 000 и более раз в зависимости от того, в какой дозе и с какой скоростью он вводится. Дефицит AT III уменьшает способность гепарина ингибировать факторы свертывания крови IIа и Ха.
Средний нормальный уровень AT III — 80–120 %. У беременных он естественным образом постепенно снижается и к концу 3-го триместра в норме не должен снизиться менее чем до 65 %. Практика показывает, что 60–65 % являются вполне управляемой ситуацией. Более низкие показатели (55–50 % и ниже) должны насторожить специалиста.
При остром воспалении уровень AT III всегда повышается, а вот при развитии тромбоза, сепсиса, ДВС-синдрома, введении гепаринов — снижается. Поэтому снижение уровня AT III у пациента с COVID-19 — это плохой прогностический признак, который говорит о развитии серьезных осложнений и требует принятия мер.
При дефиците AT III решение принимается индивидуально.
Для коагуляционной коррекции уровня AT III существует три подхода:
1.Перевод пациента на лечебные дозы НМГ. В условиях дефицита AT III мы концентрируемся на связывании фактора Ха, учитывая тот факт, что связывание 1 единицы Ха предотвращает образование 50 единиц IIа (тромбина).
2. Восполнение AT III с помощью свежезамороженной плазмы (СЗП) или концентрата AT III. Оба варианта не рекомендуются при COVID-19. Переливание СЗП на фоне ОРДС увеличивает риск еще большего повреждения легких за счет возможного развития синдрома TRALI (острое повреждение легочной паренхимы в ответ на трансфузию крови и ее компонентов). Введение концентрата АТ III (в случаях, если его уровень не снижался менее 65 %) может привести к повышенной кровоточивости, что нежелательно при ведении беременных женщин в критическом состоянии.
3. Перевод пациентов на прямые ингибиторы тромбина (независимых от АТ III) — прямой ингибитор фактора IIа (дабигатран) или прямой ингибитор фактора Ха (ривароксабан). Этот метод применяется в общей группе пациентов и не применяется у беременных.
Определение Анти-Ха активности (МЕ/мл)
В настоящее время возможность определения анти-Ха активности появилась во многих стационарах, и важно уметь правильно интерпретировать результаты (рекомендуемые уровни см. в табл. 1).
Забор крови на это исследование осуществляется через 3–4 часа после подкожного введения НМГ. Лучше всего делать это через 4 часа, поскольку именно на этом временном интервале отмечается максимальный уровень концентрации введенного НМГ в плазме крови (анти-Ха активность).
Таблица 1. Классические рекомендуемые уровни анти-Ха активностиС учетом того, что при госпитализации пациентов с ковидными пневмониями в основном выставляется высокий риск ТЭЛА, следует поддерживать уровень анти-Ха активности в пределах 0,5–1,0 МЕ/мл.
Принцип коррекции доз НМГ по анти-Ха активности приведен в табл. 2.
Таблица 2. Коррекция дозы НМГ для терапевтической концентрации 0,5–1,0 МЕ/мл
Что делать, если уровень D-димеров не снижается?
Один из самых часто задаваемых вопросов: все делаем правильно, но уровень D-димеров как был, так и остается высоким. В такую ловушку попадают стационары, в которых лаборатории выдают по D-димерам ответ «больше какого-либо значения», например «>5 000 нг/мл».
В таком случае нужно связаться с лабораторией и, если есть возможность, уточнить фактический уровень D-димеров на момент поступления пациента в реанимацию. Вполне возможно, он был 7 000, 10 000 или даже 20 000 нг/мл и на фоне лечения медленно снижается.
Также для верной оценки ситуации следует выполнить: контроль уровня АТ III и/или анти-Ха активности; УЗИ сердца с подсчетом среднего ДЛА; УЗИ вен нижних конечностей (ищем тромбы).
На фоне титрования НФГ тромбы постепенно разрыхляются и распадаются, поддерживая повышенный уровень D-димеров. Поэтому если у беременной женщины выявлен тромбоз вен нижних конечностей, необходимо периодически повторять УЗИ и проверять длину тромба. Если она уменьшается, значит, все хорошо.
Не нужно забывать, что иногда источником повышенного уровня D-димеров может быть гематома, которая медленно уходит, иногда на протяжении нескольких недель.
Что делать, если уровень D-димеров снова стал расти?
В ситуации резкого прироста необходимо провести диагностические мероприятия:
- контроль тромбообразования: УЗИ сосудов нижних конечностей, УЗИ сердца (расширение правых полостей сердца + среднее значение ДЛА);
- контроль выраженности воспалительного синдрома (наиболее доступный способ — определение С-реактивного белка (СРБ)).
Повышение уровня СРБ в динамике свидетельствует об острой фазе воспаления. Под действием ИЛ-1, ИЛ-6 и ФНО-а синтез СРБ увеличивается через 6 часов, достигает максимальной концентрации через 24–48 часов.
Если на фоне лечения происходит резкий подъем уровня D-димеров, параллельно начинает повышаться уровень СРБ, коррелируя с ростом уровня ЛДГ, это указывает на факт катастрофы в легочных сосудах.
Как понять, есть ли ТЭЛА, в условиях отсутствия КТ-ангиографии?
Повышенный уровень D-димеров сам по себе в данной ситуации не подтверждает ТЭЛА, но важна динамика этого показателя. Следует оценить клинические признаки ТЭЛА, в частности перфузионную дыхательную недостаточность (снижение периферической сатурации <� 90 %, компенсаторное тахипноэ, тахикардия, гипотензия и др.).
Применить доступные на данном уровне оказания медицинской помощи методы инструментальных исследований: выполнить ЭКГ (перегрузка правых отделов сердца), УЗИ сердца (дилатация правых отделов), измерить среднее значение ДЛА (при ТЭЛА оно может достигать 35–60 и более мм рт. ст.), УЗИ вен нижних конечностей (ищем тромбы).
Что делать, если пациент «закровил» или появилась гематома, а D-димеры повышены?
При активной кровоточивости нужно остановить введение НФГ и восстановить нормокоагуляцию. При необходимости восполнить дефицит факторов свертывания крови путем переливания одногруппной свежезамороженной плазмы или концентрата факторов протромбинового комплекса.
Дальнейший возврат к гепаринам возможен только при достижении нормокоагуляции в скрининговой коагулограмме и отсутствии признаков активного кровотечения.
Дозировка НМГ определяется индивидуально с учетом причины кровоточивости (диффузная кровоточивость, послеоперационное кровотечение и др.), уровня тромбоцитов, динамики и причины повышения уровняD-димеров.
Налет на языке после приема антибиотиков: как избавиться?
Лечение медикаментами может вызвать налет на языке
- Инфекционные процессы в организме требуют лечения антибиотическими препаратами. Зачастую при лечении используются комбинация разных антибиотиков, а также одновременное применение других сильнодействующих препаратов: гормонов, сульфаниламидов, нитрофуранов.
- Прием лекарств зависит от тяжести заболевания, иногда курс лечения имеет продолжительное время и приводит к нарушению дисбаланса нормальной микрофлоры. Дисбактериоз — серьезное осложнение после приема антибиотиков.
- Серо-белый плотный налет на языке может сигнализировать об изменении микрофлоры кишечника в пользу патогенной флоры. Назначение пробиотиков и иммуномодуляторов устранит возникшие проблемы.
Налет на языке при панкреатите, гастрите: причины и лечение
Диета при желудочно-кишечных болезнях — важный этап в выздоровлении
Обильный белый налет с желтым оттенком на языке может служить «маячком» на появление функциональных нарушений пищеварения и даже указывать на такие заболевания, как гастрит и панкреатит. Гастрит чаще всего возникает при неправильном питании, нарушении режима приема пищи, употребления «нездоровых» продуктов питания. Обложение языка толстым белым налетом часто сопровождается:
- тяжестью в желудке
- болями в эпигастральной области
- неприятным запахом из ротовой полости
- изжогой
- тошнотой
Воспаление поджелудочной железы или панкреатит возникает, когда ферменты железы, в силу воспалительного процесса, не выбрасываются в двенадцатиперстную кишку, а ведут «разрушительное» действие в самой поджелудочной железе.
Происходит процесс самопереваривания. Токсины и элементы переваривания могут попасть в кровоток и нарушить работу важных органов: сердца, легких, печени, мозга.
Обследование больного
Панкреатит — серьезное заболевание, острая его форма требует лечения в стационаре. Начальные формы болезни можно выявить с помощью устойчивого бело-желтого налета на языке с сопутствующими симптомами:
- болями в верхней части живота
- рвотой с примесью желчи
При заболеваниях органов пищеварения нарушается моторика кишечного тракта. Чтобы как-то помочь кишечнику справиться с пищей, на его стенках увеличивается количество ворсинок для переработки пищи.
На поверхности языка также разрастаются сосочки, которые со временем утолщаются и забиваются продуктами жизнедеятельности бактерий. Так язык обрастает большим слоем бело-желтого налета.
ВАЖНО: При периодических болях и дискомфорте в области желудка следует обратиться за помощью к гастроэнтерологу.
Избавиться от функциональных нарушений ЖКТ, гастрита, панкреатита, а значит и обильного бело-желтого налета на языке помогут следующие рекомендации:
- Необходимо пересмотреть свой режим дня и проанализировать прием и качество пищи.
- Питаться следует дробно, небольшими порциями через 4 часа.
- Рекомендуется исключить из рациона «вредные» продукты: жирные, консервированные, копченые, жареные и острые, свежую выпечку, сладкую газированную воду.
- Избегать приема пищи «впопыхах».
- Тщательно пережевывать пищу.
- Не употреблять слишком горячую и холодную еду.
Проблема желтухи у беременных в современном акушерстве
Под желтухой понимают желтое окрашивание кожи, склер и слизистых оболочек в результате пропитывания тканей желчным пигментом — билирубином. Желтуха у беременных встречается с частотой 1 на 1500 родов и является симптомом различных по этиологии и патогенезу заболеваний. У беременных желтухи наиболее часто обусловлены патологией печени (так называемые печеночные желтухи), реже наблюдаются подпеченочные (обтурационные) и надпеченочные (гемолитические анемии) желтухи. Желтухи у беременных принято разделять на две большие группы: I — желтухи, обусловленные патологией беременности; II — желтухи, связанные с сопутствующими заболеваниями, как остро возникшими на протяжении беременности, так и предшествовавшими ей.
Классификация желтухи у беременных
Первая группа. Желтухи, обусловленные патологией беременности:
- внутрипеченочный холестаз беременных;
- острая жировая дистрофия печени беременных;
- желтуха на фоне гестоза (преэклампсии, эклампсии);
- желтуха при чрезмерной рвоте беременных.
Вторая группа. Желтухи, обусловленные различными сопутствующими заболеваниями, встречающимися на протяжении беременности:
- заболевания, возникающие во время беременности: острые гепатиты вирусные (обусловленные вирусами гепатита А, В, С, D, Е, а также вирусами желтой лихорадки, Эпштейна–Барр, простого герпеса I и II типа, цитомегаловирусом и некоторыми др.), лекарственные, токсические (алкоголь и др.); обструкция общего желчного протока (механическая желтуха); некоторые бактериальные, паразитарные инфекции, сепсис;
- заболевания, предшествующие беременности: хронические заболевания печени различной этиологии, гемолитические анемии, семейные негемолитические гипербилирубинемии и некоторые другие.
Внутрипеченочный холестаз беременных (ВХБ) (ранее применявшиеся термины — «холестатический гепатоз беременных», «доброкачественный рецидивирующий холестаз беременных», «адиопатическая желтуха беременных», «зуд беременных») — вторая по частоте (после острого вирусного гепатита) причина возникновения желтухи у беременных, обусловливающая до 20–25% ее случаев. Этиология ВХБ неизвестна; предполагается, что в основе заболевания лежит генетическая предрасположенность к необычной холестатической реакции на продуцируемые во время беременности эстрогены. ВХБ характеризуется: началом, как правило, в III триместре (реже — во II триместре); нарастанием клинических проявлений к родам и исчезновением их сразу после родов; рецидивирующим характером (не всегда) при повторных беременностях; нередко наличием кожного зуда во время беременностей у матери, сестер. Основное клиническое проявление ВХБ — кожный зуд, опережающий появление желтухи (желтуха может не развиться). Желтуха, как правило, не интенсивная, сопровождается потемнением мочи, осветлением кала. Общее состояние больных не страдает. Характерно не более чем 5-кратное повышение уровня билирубина сыворотки крови, повышение уровней щелочной фосфатазы (ЩФ) в 7–10 раз, гамма-глютамилтрансферазы (ГГТ), желчных кислот; небольшое повышение соотношения аспартатаминотрансферазы и аланинаминотрансферазы (АСТ/АЛТ). Гистологические изменения в печени представляют собой простой холестаз. Прогноз состояния благоприятный, однако увеличивается частота преждевременных родов, в связи с нарушением всасывания витамина К возможна гипопротромбинемия и увеличение риска послеродовых кровотечений.
Диагностика ВХБ, как правило, не вызывает больших затруднений, особенно при наличии анамнестических данных о рецидивирующем характере холестаза или наследственной предрасположенности. Круг состояний, с которыми должен проводиться дифференциальный диагноз, ограничен заболеваниями, характеризующимися синдромом холестаза: обтурационной желтухой, холестатической формой острого вирусного гепатита, лекарственным гепатитом, некоторыми формами хронических заболеваний печени. Обтурационная желтуха исключается на основании клинической картины (отсутствие при ВХБ болевого абдоминального синдрома) и результатов ультразвукового исследования желчевыводящих путей. Острый вирусный гепатит помогают исключить незначительное при ВХБ изменение показателей цитолиза (АСТ/АЛТ), отсутствие сывороточных вирусных маркеров. Наибольшие трудности представляет дифференциальный диагноз ВХБ с дебютом во время беременности до того латентно протекавшего хронического заболевания печени (ХЗП) (первичного билиарного цирроза, первичного склерозирующего холангита, хронического гепатита с синдромом холестаза). Нередко диагноз ХЗП может быть установлен лишь после разрешения беременности на основании нехарактерного для ВХБ сохранения клинических и лабораторных признаков холестаза и на основании морфологического исследования печени. Проведение биопсии печени во время беременности в таких случаях, как правило, не требуется, так как не влияет на тактику ведения беременной (и при ВХБ, и при хроническом заболевании печени прерывание беременности в III ее триместре не показано, уменьшение проявлений холестаза может быть достигнуто назначением холестирамина).
Острая жировая дистрофия печени беременных (ОЖДПБ) — синдром Шихана (прежде применявшееся название — «острый жировой гепатоз беременных») — редкое, встречающееся с частотой 1 на 13 000 родов осложнение беременности. Этиология неизвестна; иногда отмечается связь с применением тетрациклина. Развивается, как правило, у молодых первородящих в III триместре беременности (в сроки от 30 до 38 недель). Характерно внезапное начало с рвоты и болей в животе, затем появляется желтуха, лихорадка, наблюдается развитие фульминантной печеночной и острой почечной недостаточности, нарушений свертывания крови (синдром диссеминированного внутрисосудистого свертывания крови (ДВС-синдром) у 75% больных), желудочно-кишечных и маточных кровотечений; состояние часто сочетается с гестозом. При лабораторных исследованиях характерны: лейкоцитоз до 20–30 тыс., значительное повышение уровня мочевой кислоты в сыворотке крови, тяжелая гипогликемия, значительное снижение уровня альбумина, умеренное повышение уровней билирубина, сывороточных аминотрансфераз. Гистологически выявляется мелкокапельное ожирение гепатоцитов без значимых некрозов и воспаления, однако биопсия печени, как правило, невозможна из-за выраженных нарушений свертывания крови. Состояние характеризуется высокой смертностью для матери и плода; прогноз может быть улучшен только как можно более ранней диагностикой состояния и родоразрешением (кесарево сечение под эпидуральной анестезией). Заболевание может прогрессировать в течение 1–2 дней после родоразрешения, затем состояние улучшается. Повторные беременности не противопоказаны, так как рецидивы ОЖДПБ не наблюдаются.
Наиболее важен дифференциальный диагноз с фульминантной формой острого вирусного гепатита, так как тактика ведения при этих заболеваниях различна. Дифференциальный диагноз основывается на клинико-лабораторных особенностях ОЖДПБ (характерны время и симптомы начала болезни, лейкоцитоз и высокий уровень мочевой кислоты в сыворотке крови при относительно низких уровнях билирубина и АСТ/АЛТ), отсутствии сывороточных вирусных маркеров. Ультразвуковое исследование (УЗИ) печени может быть полезным, выявляя картину стеатоза уменьшенной в размерах печени. Это исследование позволяют также исключить обтурационный характер желтухи, наличие которой может подозреваться на основании выраженных болевого абдоминального и диспепсического синдромов, лейкоцитоза.
Желтуха при преэклампсии, эклампсии. При тяжелых гестозах наблюдается поражение печени, причина которого — микроангиопатии как часть генерализованных сосудистых нарушений. Гистологически выявляются фибриновые тромбы в синусоидах, преимущественно центродольковые некрозы и геморрагии; воспалительная реакция отсутствует.
Характерно появление признаков поражения печени на фоне развернутой клинической картины гестоза. Как правило, наблюдаются только лабораторные изменения (повышение ЩФ, АСТ/АЛТ, небольшая тромбоцитопения). В тяжелых случаях развивается умеренная желтуха (гипербилирубинемия в пределах 5–6-кратного превышения нормы за счет конъюгированного и неконъюгированного билирубина), сочетающаяся с развитием ДВС-синдрома, внутрисосудистого гемолиза, тромбоцитопатии, так называемый HELLP-синдром (по первым буквам основных проявлений — haemolyas, elevated liver enzymes, low platelet colint). Максимальные изменения лабораторных показателей отмечаются в первые два дня после родов. Клинически состояние проявляется помимо симптомов преэклампсии и эклампсии болевым абдоминальным синдромом (у 65–90% больных), тошнотой и рвотой (до 50%), осложнениями ДВС-синдрома и может напоминать ОЖДПБ. Состояние может иногда сочетаться с ОЖДПБ, что доказано морфологически обнаружением (помимо характерных фибриновых тромбов, некрозов и геморрагий) мелкокапельного ожирения гепатоцитов. Редким и очень тяжелым осложнением поражения печени при эклампсии является образование подкапсульной гематомы с разрывом печени, развитием внутрибрюшного кровотечения.
Как и при ОЖДПБ, наиболее важен дифференциальный диагноз с острым вирусным гепатитом, исключить который помогает четкая связь состояния с прогрессированием гестоза, отсутствие продромального периода, как правило, менее высокий уровень повышения АСТ/АЛТ, отсутствие сывороточных маркеров вирусов. Дифференциальный диагноз тяжелого поражения печени при преэклампсии, эклампсии с ОЖДПБ может быть крайне затруднен (особенно учитывая возможность сочетания этих состояний), однако он не имеет практического значения, так как и в том, и в другом случае тактика ведения беременной одинакова и заключается в срочном родоразрешении.
Желтуха при чрезмерной рвоте беременных связана с транзиторными функциональными изменениями печени, обусловленными нарушением питания, катаболизмом белка, обезвоживанием. Механизм гипербилирубинемии не вполне ясен. Какие-либо специфические гистологические изменения в печени при рвоте беременных отсутствуют. Развитие желтухи наблюдается в I триместре беременности на фоне продолжительного периода ежедневной многократной рвоты, похудания, обезвоживания; характерно небольшое повышение уровней билирубина (как конъюгированного, так и неконъюгированного), АСТ/АЛТ, ЩФ, снижение уровня альбумина в сыворотке крови с быстрой нормализацией показателей после прекращения рвоты и восстановления питания. Состояние, как правило, имеет хороший прогноз, не требует прерывания беременности. При типичной клинической картине диагностика состояния не вызывает затруднений. Однако при выраженных отклонениях печеночных проб требуется исключение острого вирусного гепатита или обострения предшествовавшего беременности нераспознанного хронического гепатита. В сложных случаях при подозрении на сочетание рвоты беременных и обострения хронического гепатита показана пункционная биопсия печени, результат которой может повлиять на тактику ведения беременной (определение показаний к прерыванию беременности, к терапии ХЗП).
Среди интеркуррентных заболеваний печени, встречающихся на протяжении беременности, основная роль в развитии желтухи принадлежит острому вирусному гепатиту (ОВГ), который обусловливает до 40–50% случаев желтухи у беременных. ОВГ может наблюдаться в любые сроки беременности, клиническая картина его чрезвычайно разнообразна (от безжелтушных клинически латентных форм до тяжелого фульминантного гепатита), что обусловливает трудности дифференциального диагноза и необходимость дифференцировать ОВГ со всеми этиологическими формами желтухи, встречающимися у беременных. В то же время правильная и своевременная диагностика ОВГ имеет особенно важное значение в связи с особенностями тактики ведения беременных при этом состоянии. Известно, что прерывание беременности и роды утяжеляют течение ОВГ, поэтому ведение должно быть направлено на пролонгирование беременности, предупреждение преждевременных родов.
В диагностике ОВГ могут иметь значение эпидемиологические данные (факторы риска инфицирования), наличие четкого продромального периода, характерный для ОВГ очень высокий уровень сывороточных аминотрансфераз, выявление характерных для острой инфекции сывороточных маркеров вирусов гепатита: анти-HAV IgM при ОВГ-А; HBsAg, HBcAb суммарные и IgM, HBeAg, HBV DNA при ОВГ-В; анти-дельта IgM, HDVRNA при ОВГ-D; HCVRNA при ОВГ-С, анти-HEV при ОВГ-Е (диагностическое значение анти-HEV еще недостаточно изучено), сывороточных и тканевых маркеров других гепатотропных вирусов. Важно тщательное исключение всех других возможных причин желтухи у беременных.
Хронические заболевания печени (хронические гепатиты и циррозы печени различной этиологии — вирусные ХЗП, аутоиммунный гепатит, лекарственные и алкогольные поражения печени, первичный билиарный цирроз, поражение печени при первичном склерозирующем холангите, болезнь Вильсона–Коновалова и некоторые другие) могут длительно протекать латентно или проявляться только внепеченочными синдромами, что часто затрудняет их своевременную диагностику. Нередки наблюдения во время беременности манифестации предшествовавшего ей, но нераспознанного ХЗП.
Для первичного билиарного цирроза, первичного склерозирующего холангита характерно обострение или появление впервые клинических признаков холестаза (кожного зуда, желтухи) во время беременности, что обусловлено действием эстрогенов. Дифференциальный диагноз проводится с ВХБ, лекарственным гепатитом, холестатической формой ОВГ. В отличие от холестатической формы желтухи при некоторых ХЗП, которая не связана с риском для жизни беременной, нехолестатическая (печеночно-клеточная) желтуха при обострении ХЗП вирусной этиологии, аутоиммунном гепатите свидетельствует о тяжелом поражении паренхимы печени, является неблагоприятным прогностическим признаком (возможность развития печеночной недостаточности, комы). Дифференциальный диагноз проводится с ОВГ, ОЖДПБ, гемолитической желтухой и другими заболеваниями.
ХЗП может быть заподозрено на основании данных анамнеза, ретроспективной оценки некоторых симптомов, которые могли быть проявлением нераспознанного к моменту беременности заболевания печени (ОВГ, эпизоды желтухи в анамнезе, наличие суставного синдрома, рецидивов сосудистой пурпуры или других наиболее частых внепеченочных проявлений ХЗП), выявления увеличенной плотной печени, спленомегалии, свойственных циррозу печени признаков портальной гипертензии при УЗИ, эзофагогастроскопии. В сложных дифференциально-диагностических случаях, особенно когда результат исследования может повлиять на тактику ведения больной, для уточнения диагноза ХЗП показано проведение пункционной биопсии печени.
Подпеченочные желтухи у беременных наиболее часто являются следствием обтурации общего желчного протока, другие причины (опухоли, стриктуры) — крайне редки. Во время беременности желчь становится более литогенной, затрудняется опорожнение желчного пузыря; имеются наблюдения образования камней в желчном пузыре во время беременности. Несмотря на это симптомы желчнокаменной болезни относительно редки во время беременности. Холедохолитиаз составляет не более 6% среди причин желтух у беременных. Обтурационная желтуха при желчнокаменной болезни чаще развивается после приступа острой боли в верхней половине живота, часто сопровождающегося рвотой, лихорадкой; при исследовании анализа крови выявляется лейкоцитоз; стеркобилин в кале отсутствует или реакция слабоположительная (при неполной обтурации); в моче определяется билирубин (желчные пигменты); в первые же дни отмечается нарастающий биохимический синдром холестаза, цитолитический синдром (повышение АСТ/АЛТ) может быть резко выраженным. Развитие холестатической желтухи во время беременности (даже в отсутствие типичной клиники желчной колики) всегда требует исключения механической природы холестаза с помощью немедленного применения УЗИ.
Ферментопатические гипербилирубинемии редко представляют собой проблему во время беременности. При наиболее частой форме ферментопатических гипербилирубинемий — болезни Жильбера, характеризующейся повышением уровня неконъюгированного билирубина, во время беременности наблюдается снижение уровня билирубинемии. Это объясняют индукцией печеночной глюкоронилтрансферазы эстрогенами. В редких случаях, когда неконъюгированная гипербилирубинемия впервые выявляется во время беременности, дифференциальный диагноз должен проводиться с неактивным хроническим гепатитом, стертой формой гемолитической анемии. Другие формы семейных негемолитических билирубинемий крайне редки у беременных. Из них только при синдроме Дабина–Джонсона, характеризующемся повышением уровня конъюгированного и неконъюгированного билирубина, билирубинемия повышается к концу беременности, а латентные формы могут впервые проявиться желтухой во время беременности. Диагноз достоверен только при подтверждении данными биопсии печени (структура долек сохранена, в гепатоцитах — отложения пигмента темно-кирпичного цвета).
Надпеченочные желтухи (гемолитические анемии) нередко встречаются во время беременности. Дифференциальный диагноз от других форм желтухи, как правило, не сложен, основывается на наличии анемии различной степени выраженности, признаках раздражения красного ростка костного мозга с ретикулоцитозом, гипербилирубинемий за счет повышения уровня неконъюгированного билирубина (уровень конъюгированного билирубина может быть слабо повышен), темной окраски кала за счет стеркобилиногена, не измененных уровнях показателей холестаза и цитолиза. Следует иметь в виду возможность аутоиммунной гемолитической анемии на фоне аутоиммунного гепатита, первичного билиарного цирроза, возможность развития гемолитических кризов при болезни Вильсона–Коновалова.
В качестве основного патогенетического средства при внутрипеченочном холестазе применяется урсодеоксихолевая кислота.
Урсодеоксихолевая кислота — это естественная нетоксичная гидрофильная желчная кислота, являющаяся составной частью пула желчных кислот человека. Механизмы действия урсодеоксихолевой кислоты многообразны и до конца не изучены. Основными являются цитопротективный и холеретический эффекты, обусловленные изменением пула желчных кислот с вытеснением урсодеоксихолевой кислотой токсичных первичных желчных кислот (таких как хенодезоксихолевая, деоксихолевая, литохолевая), всасывание которых в кишечнике тормозится. Кроме того, урсодеоксихолевая кислота обладает иммуномодулирующим действием. Показано, что ее применение приводит к снижению экспрессии антигенов HLA I и II классов на гепатоцитах, клетках билиарного эпителия, к снижению продукции провоспалительных цитокинов. Урсодеоксихолевая кислота обладает также антиапоптозным и антиоксидантным эффектами. Благодаря торможению всасывания холестерина в кишечнике, подавлению его синтеза в печени и уменьшению секреции в желчь урсодеоксихолевая кислота снижает насыщенность желчи холестерином; она повышает растворимость холестерина в желчи и снижает литогенный индекс желчи.
Применение урсодеоксихолевой кислоты в III триместре беременности не только облегчает зуд и улучшает состояние матери, не вызывая при этом побочных эффектов, но и существенно улучшает прогноз для плода.
Таким образом, желтухи во время беременности могут быть обусловлены заболеваниями, различными не только по этиологии, но и по степени тяжести и, соответственно, прогнозу для матери и плода. Дифференциальный диагноз желтухи у беременных чрезвычайно важен, так как тактика ведения и лечения, обеспечивающая успешный для матери и плода исход беременности, при различных заболеваниях, протекающих с желтухой, различна.
Литература
- Кузьмин В. Н., Адамян Л. В. Варианты клинического течения, диагностика и лечебная тактика острого жирового гепатоза беременных // Акушерство и гинекология. 2009, № 1, с. 25–29.
- Кузьмин В. Н., Серобян А. Г. Острый жировой гепатоз беременных // Вопросы гинекологии, акушерства и перинатологии. 2008, т. 7, № 1, с. 83–87.
- Шерлок Ш., Дули Дж. Печень при беременности. В книге: Заболевания печени и желчных путей. М., 1999, с. 540–549.
- Шехтман М. М. Экстрагенитальная патология и беременность. Медицина, 1987. 295 с.
- Aggarwal R., Ranjan P. Preventing and treating hepatitis В infection // BMJ. 2004. Vol. 329. P. 1080–1086.
- Gambarin-Gelwan M. Hepatitis B in pregnancy // Clin Liver Dis. 2007 Nov; ll (4): 945–63.
- Riely C. A. Liver disease in pregnant patient // Am. J. Gastroenterol. 1999. Vol. 94. P. 1728–1732.
- Steven M. M. Pregnancy and liver disease // Gut. 1981. Vol. 22. P. 592–614.
- Lorente S., Montoro M. A. Cholestasis of pregnancy // Gastroenterol Hepatol. 2007, 30 (9), p. 541–548.
- Pusi T., Beuers U. Intrahepatic cholestasis in pregnancy // Orphanet. J. Rare. Dis., 2007, 2, p. 26.
В. Н. Кузьмин, доктор медицинских наук, профессор
МГМСУ, Москва
Контактная информация об авторе для переписки
Налет на языке у взрослых и детей и запах изо рта: причины, лечение
Запах изо рта — сопутствующий симптом заболевания
- Налет на языке нередко сопровождается неприятным гнилостным запахом изо рта. Это может быть связано как с нарушением в работе пищеварительного тракта, так и с недостаточной гигиеной ротовой полости. В любом случае следует пройти обследование у специалистов.
- Общий анализ крови и процедура эндоскопического исследования пищевода и желудка (ФГС и ФГДС) позволяет выявить желудочно-кишечные патологии.
- Удалить источники инфекции в ротовой полости можно, посетив стоматолога. Своевременная санация зубов, лечение кариеса, гингивита, стоматита и других заболеваний поможет избавиться от гнилостного запаха и налета на языке.
Гнилостные процессы в ротовой полости можно приостановить травяными настоями, приготовленными дома.
Настой №1
Траву тысячелистника, лист подорожника, лист липы и траву душицы смешивают поровну. Столовую ложку сбора запаривают 200 мл кипятка. Настаивают 40 минут. Стакан делят на две порции и выпивают в течение дня.
Настой №2
1 столовую ложку дубовой коры запаривают 200 мл кипятка. Полученным настоем полощут ротовую полость несколько раз в день.
Настой ромашки обладает антисептическим свойством
Настой №3
Перемешивают лист земляники, цветки ромашки, лист шалфея и мяты. Горсть травы заливают 500 мл кипятка. Теплым настоем полощут рот в течение дня после еды.
Особенности гигиены полости рта у беременных
24.Июл.2017
Во время беременности проблемы с полостью рта увеличивают риск развития всевозможных заболеваний у будущей мамы и малыша. Это может серьезно сказаться на формировании жизненно важных систем ребенка. Бактерии, скапливающиеся в ротовой полости, попадают в желудочно-кишечный тракт. В результате — ослабляется иммунная система всего организма. Могут появиться частые простуды, начинают развиваться сердечно-сосудистые заболевания, возникают проблемы с органами пищеварения.
Зубы во время беременности: первый визит к стоматологу
В идеале решить проблемы с зубами нужно еще до планируемой беременности. Но это получается далеко не у всех.
Во время беременности серьезные манипуляции, например лечение кариеса с анестезией, лучше отложить. Вместо этого посоветуйтесь с доктором, какую зубную пасту лучше использовать, чтобы приостановить развитие кариеса. В случае с глубоким повреждением зуба и необходимостью депульпирования (удаления нерва), вам, возможно, предложат установить временную пломбу. В первом триместре лечение зубов во время беременности должно быть максимально щадящим.
Зубы во время беременности: лечение и профилактика
Очень важная манипуляция во время беременности — профессиональная чистка зубов. Как правило, процедура длится не более 40 минут. За это время зубной врач успеет снять застарелый зубной камень и налет. С помощью специальных паст и щеток отполирует зубы и покроет их защитным лаком. Поверхность зубов станет чистой. Гладкая эмаль убережет вас от новой опасности развития кариеса.
Во время беременности процедуру отбеливания делать не стоит. Отбеливание зубов сопровождается риском повредить эмаль. В большинстве случаев это противопоказано в период вынашивания малыша, когда нагрузка на эмаль и так увеличена. Зубы во время беременности приобретают особую чувствительность, и без того малоприятные ощущения могут оказаться очень болезненными.
Второй триместр беременности — подходящий период для лечения неглубокого кариеса и воспаления десен. К этому времени все основные органы у малыша уже сформированы. Применение мягких медикаментов не окажет серьезного вреда.
Зубы во время беременности: улыбайтесь чаще!
Будущим мамам стоит выбирать щетки со щетиной средней жесткости. Это убережет не только десны от чрезмерной кровоточивости, но и чувствительную эмаль от микроцарапин. Менять щетки придется чаще, чем прежде, желательно каждый месяц. Подобрать подходящую пасту поможет стоматолог.
Очень полезный предмет по комплексному уходу за полостью рта — ирригатор. С его помощью удастся более тщательно вычистить труднодоступное пространство между зубами. Ирригатор прекрасно массирует десны, что является лучшей профилактикой против гингивита, который нередко возникает у будущих мам. Причина кроется в гормональных изменениях. В конце первого триместра при ухудшении кровоснабжения кожи и слизистых оболочек могут пострадать десны. Если вы заметите их припухлость, кровоточивость, болезненность, следует обратиться к врачу. В большинстве случаев достаточно будет дома полоскать ротовую полость лечебным раствором, наносить на пораженные участки мазь и использовать щетку с мягкой щетиной.
Зубы во время беременности: правильное питание
Чтобы сохранить зубы здоровыми, во время беременности будущей маме обязательно нужно следить за питанием. Простая корректировка ежедневного рациона сотворит чудо.
Очень полезно ведение дневника питания. После завершения каждого приема пищи записывайте в блокнот, что съели и выпили. В конце недели пролистайте свой дневник и проанализируйте, сколько белков, углеводов и жиров вы обычно съедаете. Не обязательно быть диетологом, чтобы догадаться, правильно ли вы питаетесь. Съедая много хлебобулочных изделий, вы получаете излишек углеводов. А недостаток в рационе красного мяса, яиц, рыбы, кисломолочных продуктов — явный признак несбалансированного питания.
| График посещения стоматолога: 1-й визит: 6-9 недель беременности 2-й визит: 16-18 недель беременности 3-й визит: 26-28 недель беременности 4-й визит: 36-38 недель беременности |
Зубы во время беременности: средство для полоскания рта
Сделайте отвар из череды, ромашки, корневищ аира и солодки: две столовые ложки сбора поместите в кастрюлю, залейте двумя стаканами кипятка и выпаривайте на слабом огне 15 минут. Процедите, разбавьте водой, чтобы получился стакан жидкости. Используйте после еды для лечения и профилактики гингивита.
Налет на языке и сухость и горечь во рту: причины, лечение
Сухость и горечь во рту, сопровождающаяся налетом на языке, могут проявляться при ряде заболеваний
Налет на языке часто сопровождается симптомами сухости и горечи в ротовой полости. Это может быть вызвано рядом причин.
- Соленая и жирная еда перед сном может вызвать такие симптомы. Это большая нагрузка на печень и ее реакция на «тяжелые» продукты проявляется в виде желтого налета на языке, появлении горького привкуса и сухости в ротовой полости.
- Интоксикация организма тоже может вызывать горечь, сопровождающуюся тошнотой и рвотой, потоотделением, головной болью, сухостью или слюноотделением.
- Проблемы с ЖКТ сопровождаются утренней горечью, «обложенным» языком, отрыжкой и изжогой. Если такие симптомы стали привычными, рекомендуется обратить внимание на свой рацион и часы приема пищи.
- Следует принять во внимание, что начальная стадия сахарного диабета характеризуется сухостью и горечью во рту, жаждой и позывам к мочеиспусканию. При этом язык имеет плотный желтоватый налет. Такие симптомы требуют незамедлительного посещения эндокринолога.
- Токсикозы беременных нередко сопровождаются тошнотой, горечью и сухостью в ротовой полости. Следует тщательно отнестись к своему питанию: убрать из рациона жареные и жирные продукты, копчености и консервы. В список необходимых продуктов включить овощи, фрукты, ягоды в достаточном количестве.
Обратите внимание на обработку продуктов!
Следует помнить, что для питания беременных все продукты должны быть свежими и качественно обработанными. Не забывайте мыть овощи, фрукты или зелень перед употреблением.
Во избежание нежелательных последствий необходимо подвергать тщательной термической обработке мясо, птицу, рыбу и полуфабрикаты.
Не ешьте яйца, мясо или рыбу в сыром виде, это опасно для здоровья. Сырые продукты, которые используется в некоторых блюдах, могут стать причиной отравления и более серьезных последствий.
Профилактика налета у детей и взрослых
Гигиена полости рта
Налет на языке состоит из клеток слущенного эпителия, скопившихся бактерий и продуктов их жизнедеятельности. Чтобы содержать язык в чистоте и здоровом состоянии, рекомендуется соблюдать профилактические меры и не допускать скопления такого «мусора» на поверхности языка.
Регулярное очищение языка предотвратит такие заболевания ротовой полости, как:
- гингивит
- стоматит
- кариес
- парадонтит
Скопления налета блокируют вкусовые рецепторы, зато «чистый» язык поможет сохранить вкусовые ощущения.
Что предпринять для здоровья языка?
- Ежедневно осматривать свой язык в зеркало на предмет появления налета.
- Чистить язык следует дважды в день: утром и вечером. Эту гигиеническую процедуру следует совмещать с уходом за зубами. Необходимо очищать язык осторожными движениями с помощью специальных скребков, чайной ложки или зубной щетки.
- После каждого приема пищи следует полоскать ротовую полость.
- Не рекомендуется принимать горячую и холодную пищу.
- Не следует брать в рот острые и травмоопасные предметы.
Чистка языка
ВАЖНО: Ежедневный легкий массаж языка (зубной щеткой, чайной ложечкой, специальным скребком) в течение 2 минут активизирует работу наших важных внутренних органов: сердца, печени, легких, почек.
Правила очистки языка
- Скребком или чайной ложкой проводят по поверхности языка со стороны глотки к кончику.
- Такие движения проводят несколько раз по всему языку, затрагивая боковые поверхности языка.
- Периодически следует промывать скребок или ложку от загрязнений чистой проточной водой.
- Очистку языка необходимо производить аккуратно, чтобы не травмировать сосочки слизистой языка.