Общие сведения
Злокачественное новообразование на языке исходит из эпителия слизистой. Несмотря на то, что новообразование языка встречается нечасто, оно имеет агрессивное течение, поэтому важно его раннее выявление. Отличительными особенностями данного заболевания являются раннее метастазирование (в том числе и отдаленное), быстрый рост, резистентность к лечению, высокая частота рецидивирования и летальность. На момент установления диагноза у половины больных поражены регионарные лимфоузлы. Рецидивирование отмечается у 30-50% больных.
Если рассматривать локализацию, то чаще всего опухоль языка встречается на боковой поверхности, значительно реже бывает рак корня языка, спинки и кончика. Новообразование корня языка относится к раку ротоглотки. Бессимптомное течение заболевания делает затруднительной раннюю его диагностику. Опухоли или не видны на ранних стадиях или начальные изменения расцениваются как следствие травмирования языка. Из-за недостаточной настороженности пациентов и врачей в отношении злокачественных новообразований большинство случаев диагностируется при развернутой клинической картине или уже в запущенной стадии.
Наибольшая заболеваемость наблюдается после 50 лет, но у лиц моложе 30 лет это заболевание тоже встречается. У мужчин данная патология диагностируется в 5 раз чаще. В 95% случаев опухоли языка — это плоскоклеточный рак. Плоскоклеточный рак языка является агрессивной и малочувствительной к лечению (химиотерапии) опухолью, но неплохие результаты дает лучевое лечение.
Возможности ультразвуковой диагностики в выявлении начальных опухолей языка
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
В социально и индустриально развитых городах заболеваемость злокачественными новообразованиями (ЗНО) по-прежнему растет, что напрямую связано с загрязненностью среды обитания, распространением инфекционных заболеваний и пагубных привычек. Также, несмотря на возросшее качество подготовки медицинского персонала в онкологии и развитие медицинской аппаратуры для диагностики, смертность от опухолевых изменений не снижается. Среднегодовой темп прироста впервые выявленных ЗНО полости рта в России составляет 2,33% (стандартизированный показатель на 100 000 населения в период с 2008–2018 гг.) в год, средняя смертность в 2021 г. составила 6,84% [1].
Основным методом лечения ранних стадий ЗНО языка является хирургический [2], в более редких случаях – лучевая и/или химиотерапия. Для планирования радикального хирургического лечения злокачественной опухолевой патологии данной локализации, даже при малых размерах, важна точная оценка размеров опухоли (особенно ее толщина) и местная распространенность (вовлечение анатомически важных структур – мышц, сосудов) и переход через срединную линию на контралатеральную сторону. Оценка толщины опухоли важна тем, что может помочь в определении стратегии послеоперационного ведения пациента, так как имеется зависимость между толщиной опухоли слизистой языка и вторичным поражением регионарных лимфатических узлов шеи [3–7].
Ультразвуковое исследование (УЗИ) в первичной и уточняющей диагностике злокачественных опухолевых изменений ротовой полости (в частности, опухоли языка) на данный момент используется достаточно редко. Это объясняется, прежде всего, доступностью опухоли ротовой полости для визуального осмотра и пальпации. Однако УЗИ, выполненное подготовленным специалистом, с высокой точностью позволяет объективно оценить местную распространенность опухоли языка. Несмотря на высокую информативность, низкую стоимость и доступность УЗИ, в практике и в мировой литературе метод по-прежнему сполна не востребован. Количество публикаций за последние 5 лет незначительно [8].
Исходя из этого, основной целью УЗИ языка внутриполостным датчиком является диагностика опухолей языка малых размеров (Т1), оценка местной распространенности (в том числе глубины инвазии) у пациентов с «начальными» опухолевыми изменениями или подозрениями на них.
Материал и методы
С 2021 и по 2021 г. в МНИОИ им. П.А. Герцена обратилось 29 пациентов по поводу появления поверхностных, плоских образований на слизистой языка. На момент обращения установленного диагноза не было. Изменения локализовались в подвижной части языка (п/3 – 4 пациента), основании (ср/3 – 13 пациентов) и в области корня языка (преимущественно вблизи границы с ср/3 – 12 пациентов). Из 29 пациентов было 13 (44,8%) женщин и 16 (55,2%) мужчин. У 2 пациенток возраст составлял 25 и 27 лет, у остальных пациентов возраст колебался от 42 до 65 лет.
Для исследования изменений слизистой языка использовался ультразвуковой аппарат экспертного класса с лапароскопическим датчиком, имеющий частоту сканирования 10 МГц. Также использовался ультразвуковой аппарат экспертного класса с микроконвексным внутриполостным датчиком, работающим в диапазоне 3–10 МГц и линейным датчиком с частотой 5–12 МГц.
При исследовании пациент находился в положении сидя или лежа с максимально открытой ротовой полостью. Пациент своей рукой фиксировал кончик языка марлевой салфеткой и отводил его в противоположную сторону от зоны интереса, создавая этим максимальное пространство для маневров ультразвуковым датчиком. Сканирующая поверхность датчика устанавливалась максимально перпендикулярно на зону интереса. По возможности производилось исследование во взаимно перпендикулярных плоскостях в режиме серой шкалы (В-режим) и с использованием цветового допплеровского картирования (ЦДК).
При исследовании оценивались: 1) точная локализация; 2) размер опухоли: толщина (глубина инвазии), длинник опухоли и ее ширина; 3) структура изменений; 4) наличие сосудов и особенности кровотока в зоне изменений; 5) вовлечение анатомически важных структур (вовлечение язычной артерии, распространение на срединную линию и на контралатеральную часть языка, распространение на дно полости рта) [9].
Слизистая языка эхографически представлена как три линейные структуры. Поверхностно расположенная структура (непосредственно прилежащая к датчику) повышенной эхогенности и достаточно однородная, вторая пониженной эхогенности и достаточно однородная, третья структура (прилежит к мышечной ткани) несколько повышенной эхогенности и однородной структуры. Мышцы языка эхографически отображаются как пласты линей ных структур, умеренно пониженной эхогенности (эхогенность слизистой несколько ниже эхогенности мышечной ткани), мышечные пучки разделены между собой тонкими, несколько повышенной эхогенности слоями, по типу «слоеного пирога». Каждый отдельный слой гомогенен. В целом мышечный пучок (в пределах языка) с четкими и ровными границами, имеет соединительнотканную капсулу, которая при УЗИ выглядит как гиперэхогенный слой с четкими и ровными контурами (рис. 1). Толщина слизистой языка в норме при УЗИ составляет от 1 мм (нижняя поверхность подводной части языка) и до 2,5 мм (область корня языка) в зависимости от отдела языка.
Рис. 1.
Эхограмма неизмененной слизистой языка.
Всем пациентам, попавшим в группу исследования, была проведена МРТ и верификация в результате цитологического или гистологического исследования. У всех пациентов, отобранных в группу исследования, подтвержден плоскоклеточный рак языка.
Результаты
При УЗИ слизистой языка у 8 (27,6%) пациентов изменения были экзофитные (папилломообразные) и у 21 (72,4%) пациента изменения были смешанного типа роста. Все выявленные нами образования были значительно пониженной эхогенности (по сравнению с окружающей тканью), в центральных отделах практически гомогенной структуры, но в периферических отделах данных изменений структура носила несколько гетерогенный характер, контуры у всех выявленных образований были неровные и нечеткие (рис. 2).
Рис. 2.
Эхограмма опухолевых изменений слизистой языка, полученная при использовании линейного датчика. Крестиками отмечены опухолевые изменения.
При ЦДК у 10 (34,5%) пациентов кровоток не определялся, у 19 (65,5%) – определялся умеренно выраженный кровоток в зоне интереса (рис. 3) [10]. У 19 (65,5%) обследованных с определяемым при ЦДК кровотоком толщина изменений приближалась или превосходила 5 мм.
Рис. 3.
Эхограмма опухолевых изменений слизистой языка с применением ЦДК.
По данным УЗИ в данной выборке минимальная визуализируемая толщина опухолевых изменений составила 2,2 мм (±0,2) (рис. 4).
Рис. 4.
Эхограмма опухолевых изменений слизистой языка, полученная при использовании внутриполостного датчика. Крестиками отмечены опухолевые изменения.
Для планирования и проведения дальнейшего лечения крайне важно уточнить степень местной распространенности. Исходя из того, что опухолевые изменения, неизмененная слизистая и мышцы языка имеют разную эхографическую картину, мы можем дифференцировать их друг от друга и оценивать их взаимосвязь.
Визуализируемые изменения, толщиной от 2,2 мм и до 4 мм (у 9 пациентов – 31%), имели «прослойку» неизмененной ткани между ними и мышечной тканью. Таким образом, по ультразвуковой картине опухоль на мышцы языка не распространялись, что было подтверждено результатами гистологического исследования послеоперационного материала.
В остальных случаях (20 пациентов – 69%) были признаки вовлечения или интимного прилежания к мышцам языка. Инвазия в мышечную ткань нами определилась следующими критериями: 1) граница между опухолевыми изменениями слизистой языка и мышечной тканью не визуализировалась или визуализировалась фрагментарно; 2) граница между слизистой и мышцей языка деформирована; 3) отсутствовала неизмененная часть слизистой между опухолевыми изменениями и мышечной тканью (интимное прилежание) (см. рис. 2).
С учетом размеров опухолевых изменений и их локализации у пациентов, включенных в исследование, описанные изменения на срединную линию языка, язычную артерию и на дно полости рта не распространялись.
Теоретически опухолевые изменения слизистой языка «малых размеров» могут распространяться на слизистую дна полости рта, на срединную линию и на контралатеральные отделы языка при соответствующей локализации – нижняя, нижнебоковая поверхность языка (области прилегания слизистой языка к слизистой дна полости рта) и на спинке языка вблизи срединной линии. В нашей выборке был 1 (3,4%) пациент с экзофитным папилломообразным образованием, расположенным в кончике языка и по срединной линии и без распространения за пределы слизистой оболочки.
Всем пациентам, участвовавшим в исследовании, была проведена МРТ, по данным которой у 2 (6,9%) пациентов не было данных о наличии опухолевого процесса (пациенты с опухолями толщиной 2–3 мм). У 3 (10,3%) пациентов по данным МРТ было подозрение на наличие опухолевых изменений слизистой языка. У остальных пациентов (24 – 82,8%) МР-картина соответствовала опухолевым изменениям.
Всем пациентам было проведено хирургическое лечение. По данным гистологического заключения данные изменения слизистой языка соответствовали злокачественным опухолевым изменениям. Также по заключению планового гистологического исследования вовлечение мышечной ткани было установлено у 22 (75,9%) пациентов, по данным УЗИ у 20 пациентов была определена инвазия мышечной ткани.
Размеры опухолевых изменений, полученные при УЗИ и МРТ, совпадали в пределах погрешности метода (±1–2 мм).
Основной сложностью в исследовании патологий слизистой языка является недостаточность открытия ротовой полости в результате патологических процессов, вызывающих нарушение функции височно-нижнечелюстного сустава (тризм, воспалительные изменения и их последствия, постлучевой фиброз и т.д.).
Заключение
Несмотря на аппарато- и операторозависимость ультразвуковой диагностики, она позволяет визуализировать опухолевые изменения полости рта и, в частности, опухолевые изменения слизистой языка. Исходя из результатов проведенного исследования, ультразвуковая диагностика наравне с МРТ позволяет визуализировать «начальные» опухолевые изменения слизистой оболочки языка и оценить местную распространенность, а в некоторых случаях превосходит его.
Литература
- Каприн А.Д., Сталинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2021 году. М., 2021: 31.
- Omura K. Current status of oral cancer treatment strategies: surgical treatments for oral squamous cell carcinoma // Internat J Clin Oncol. 2014; 19: 423–430.
- Liu B., Amaratunga R., Veness M. et al. Tumor depth of invasion versus tumor thickness in guiding regional nodal treatment in early oral tongue squamous cell carcinoma // Oral Surg Oral Med Oral Pathol Oral Radiol. 2020; 129 (1): 45–50.
- Loganathan P., Sayan A., Hsu D.W.K. et al. Squamous cell carcinoma of the anterior tongue: is tumour thickness an indicator for cervical metastasis? // Clin Paper Head Neck Oncol. 2017; 46: 407–412.
- Sohail Ahmed Khan, Sadaf Zia, Syeda Uzma Naqvi et al. Relationship of Oral Tumor Thickness with the rate of lymph node metastasis in Neck based on CT Scan // Pak J Med Sci. 2017; 33 (2): 353–357.
- Tarabichi O., Bulbul M.G., Kanumuri V.V. et al. Utility of intraoral ultrasound in managing oral tongue squamous cell carcinoma: Systematic review // Laryngoscope. 2019; 129 (3): 662–670.
- Thomas J.W., Klein Nulent, Rob Noorlag et al. Intraoral ultrasonography to measure tumor thickness of oral cancer: A systematic review and meta-analysis // Oral Oncol. 2018; 77: 29–36.
- Farhoud Faraji, Stephanie F. Coquia, Meghan B. et al. Evaluating oropharyngeal carcinoma with transcervical ultrasound, CT, and MRI // Oral Oncol. 2018; 78: 177–185.
- Соловьев В.А., Решетов И.В., Митина Л.А., Степанов С.О., Казакевич В.И., Щербина В.Г., Бородина Н.Б. Ультразвуковое исследование при раке языка и дна полости рта // Медицинская визуализация. 2015; 1: 26–31.
- Chika Yamamoto, Kenji Yuasa, Kazuhiko Okamura et al. Vascularity as assessed by Doppler intraoral ultrasound around the invasion front of tongue cancer is a predictor of pathological grade of malignancy and cervical lymph node metastasis // Dento maxillo facial Radiol. 2016; 45 (3): 20150372.
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Классификация
В зависимости от локализации выделяют рак:
- Тела. Сюда входят опухоли кончика, спинки и боковой поверхности (чаще всего средины боковой поверхности). Данная локализация встречается в 70% случаев.
- Корня (составляет 20% всех случаев).
- Нижней поверхности (подъязычная область).
По характеру роста:
- Экзофитную форму (к ней относится папиллярная и язвенная формы опухолей, растущие наружу).
- Эндофитную (растут внутрь ткани языка — инфильтративная и язвенная).
Папиллярная форма представляет собой плотный папиллярный вырост грибовидной формы. Также могут быть возвышающиеся бляшкообразные наросты, имеющие четкие границы.
Язвенная (встречается в 50% случаев). Характеризуется поверхностной язвой, окруженной валиком. Язва постоянно увеличивается в размерах. Сначала язва не беспокоит больного, по мере увеличения появляется боль и кровоточивость. Язва может инфицироваться и воспаляться, что затрудняет диагностику.
Инфильтративная форма. Опухоль растет в толщу тканей, и они уплотняются. При диффузном росте уплотнение распространяется на весь язык, что нарушает его подвижность.
Инфильтративно-язвенная форма характеризуется уплотнением языка с наличием глубоких язв.
По гистологическому составу:
- Аденокарцинома.
- Плоскоклеточный рак.
Классификация по системе TNM.
- Tis «рак на месте».
- Т1 Опухоль не более 1 см. Не сопровождается жалобами, обнаруживается случайно при осмотре.
- Т2 ≤2 см. Есть язвочки и участки уплотнения.
- T3 >4 см. Опухоль по размерам равна половине языка. Метастазы в затылочные лимфоузлы, заушные.
- T4 Местно-распространенный рак, который занимает весь язык и прорастает ткани рта и лица. Метастазы во внутренние органы (мозг, печень, сердце) и кости.
Символ N — наличие метастазов в лимфатических узлах:
- N0 — Нет поражения лимфоузлов.
- N1 Поражен один узел на стороне опухоли.
- N2 Метастаз один не больше 6 см, несколько до 6 см на одной стороне или с обеих сторон до 6 см.
- N3 Метастазы больше 6 см.
При опухолях T1 лимфоузлы поражаются в 40% случаев, при T4 стадии в 85%. Достоверным фактором метастазирования является глубина инвазии — критическим значением считается 4 мм. Наиболее часто метастазы обнаруживают в подподбородочных, подчелюстных и шейных узлах (верхняя треть).
Гистопатологическая дифференцировка:
- G1 Высокая степень.
- G2 Средняя.
- G3 Низкая.
Причины
- Вредные привычки. Среди которых особое значение придается курению. Влияние канцерогенных веществ табака в развитии онкологических заболеваний давно доказано. Рост риска увеличивается с длительностью и интенсивностью курения. Риск еще более увеличивается при употреблении алкоголя.
- Производственные вредности (контакт с радиацией, работа в нефтяной промышленности).
- Постоянная травматизация слизистой (имеют значение некачественные протезы и разрушенные зубы, плохая обработка пломбы, постоянное прикусывание языка).
- Жевание смесей (бетель, нас — некурительный табак), употребление специй, обладающих канцерогенным действием.
- Инфекция в полости рта.
- Предопухолевые состояния (лейкоплакия, болезнь Боуэна, язвенно-эрозивная форма красной волчанки, папилломатоз, эритроплакия, лейкокератоз).
- Действие онкогенных вирусов. Доказана связь данной патологии с хронической папилломавирусной инфекцией и ВИЧ. Онкогенное действие вирусов связано блокированием или влияния генов-супрессоров опухолей.
- Длительный прием иммуносупрессивных препаратов.
Симптомы рака языка
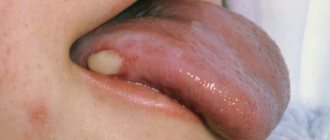
В течении заболевания выделяется начальная стадия, развернутая и запущенная. Важно знать и выявить симптомы начальной стадии. Рак языка вначале имеет малосимптомное течение. Как выглядит новообразование?
Оно может проявляться:
- белесоватыми пятнами, похожими на налет;
- уплотнением и незначительным покраснением;
- безболезненными узелками;
- поверхностными язвочками или трещинами.
Чаще всего такие изменения расположены на боковой поверхности и их принимают за глоссит (воспаление языка). Важным является то, что консервативное лечение (обработки антисептиками, облепиховым маслом) не помогает. Редко, но все же бывает такое, что уже на ранней стадии появляется дискомфорт (жжение или покалывание) при приеме пищи и боль.
Фото — начальная стадия рака боковой поверхности языка
Признаки рака языка на развитой стадии характеризуются болью, которая наблюдается в 100% случаев. Она имеет разную интенсивность, может быть локальной и разлитой, а также отдавать в висок, различные области рта и ухо. Больных беспокоит чувство онемения. При присоединении инфекции появляется запах изо рта. Если начинается распад опухоли, продукты некроза раздражают слизистую и вызывают слюноотделение. Также может отмечаться кровоточивость языка.
Запущенная стадия характеризуется агрессивным течением и стремительным инвазивным ростом. Признаки в запущенной стадии — массивное разрушение опухоли и окружающих тканей, включая костные структуры, и метастазирование в местные лимфоузлы (затылочные, подчелюстные, шейные и подбородочные). При данном заболевании отдаленные метастазы бывают в легких, костях, головном мозге и печени. При распаде опухоли усиливается запах изо рта, наблюдаются трудности при глотании, затруднение при разговоре, онемение языка и кровотечения. Из общих симптомов отмечается слабость, потеря веса и истощение.
Симптомы рака корня языка
Для данной локализации, которое наблюдается в 20% случаев, характерно быстрое и агрессивное течение. Появляется боль в горле и дискомфорт при глотании, поскольку опухоль достигает большого размера. Нередко она распространяется на слуховой нерв. У больных нарушается подвижность языка.
Стадии
Согласно общепринятой классификации, онкология языка насчитывает четыре стадии, различающиеся по степени распространения патологической ткани.
- Размер пораженного участка не превышает 2 сантиметров, процесс не распространился на лимфоузлы и другие органы.
- Опухоль увеличивается и прорастает в мышечную ткань, но не превышает по размерам 4 сантиметров. Лимфоузлы и другие органы не поражены.
- Опухоль распространяется в пределах языка и превышает по размеру 4 сантиметра, либо может иметь любые размеры с метастазированием в один регионарный лимфоузел.
- Злокачественный процесс распространяется на большую часть тканей ротовой полости, метастазы проникают в отдаленные лимфоузлы и органы – печень, легкие, головной мозг, костную ткань.
Анализы и диагностика
Для уточнения диагноза больным назначается:
- Биопсия опухолевого образования (или соскоб и мазки-отпечатки с поверхности эрозий).
- КТ и МРТ области поражения с внутривенным контрастированием. Это исследование дает возможность оценить распространенность опухоли и глубину инвазии в ткани языка.
- КТ костей лица с контрастированием при подозрении на распространение опухоли на кости челюсти и черепа.
- УЗИ лимфоузлов шеи.
- Пункция пораженных шейных узлов с цитологическим исследованием.
- УЗИ брюшной полости для исключения отдаленного метастатического процесса.
- Рентгенография грудной клетки с целью исключения метастазов.
- Остеосцинтиграфия при метастатическом поражении костей скелета.
Вопросы и ответы
Лечится ли рак языка?
Лечение опухоли будет максимально успешным, если она обнаружена на ранней стадии болезни. С распространением ракового процесса на другие органы результативность лечения снижается, однако даже в самых запущенных случаях онкологи стремятся максимально продлить жизнь пациента.
Как определить рак языка?
Самостоятельно нельзя определить, что появившееся на языке пятно или нарост является раковой опухолью. Необходим гистологический анализ ткани, который подтвердит или опровергнет подозрение на рак языка. При любых подозрительных признаках необходимо обратиться к квалифицированному онкологу и пройти специальное обследование.
Сколько живут с раком языка?
Согласно медицинской статистике, при своевременном обнаружении и лечении рака языка пациенты живут от 5 до 15 лет. При отсутствии медицинской помощи срок жизни больного не превышает полутора лет.
Внимание! Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Диета
Диета при раке языка
- Эффективность: лечебный эффект месяц
- Сроки: постоянно
- Стоимость продуктов: 1300-1500 рублей в неделю
Сложности с глотанием у больного до и после операции вынуждают устанавливать носопищеводный зонд. Чрез него вводится бульон со взбитым в блендере мясом и яйцом, сметана, сливки и прочие калорийные жидкие продукты. Обязательно к основному питанию назначается нутритивная смесь (лечебное питание). Это жидкая высококалорийная и высокобелковая смесь, обогащенная питательными микроэлементами. Это может быть Нутризон Эдванс, Нутризон Протеин Эдванс, Нутризон энергия, Нутризон Протеин Интенс, Смесь Суппортан для энтерального питания, Фрезубин оригинал, Фрезубин энергия, Нутрикомп. С переходом на естественное питание организуется диетический стол с жидкими блюдами — суп-пюре, отварная рыба и мясо (телятина), птица (индейка, курица), взбитые блендером, мясное и рыбное суфле, жидкий омлет, йогурты, молоко, цветная капуста, брокколи в виде пюре, картофельное пюре.
Диагностика и лечение рака языка в Москве
Если вы обнаружили у себя внешние признаки рака языка, обратитесь в клинику «Медицина» по поводу оперативной и качественной диагностики. При подтверждении диагноза квалифицированные онкологи проводят лечение в соответствии с протоколами ведущих мировых клиник. Обследование проводится при помощи наиболее современного на текущий момент диагностического оборудования. Для лечения и последующего реабилитационного периода мы предлагаем комфортабельные палаты стационарного отделения, где пациенты получают профессиональный уход и качественный медицинский сервис.
Профилактика
- Отказ от вредных привычек (курение, алкоголь).
- Устранение травмирования языка (качественная обработка пломб после их установки, корректный подбор и правильная установка зубных протезов, своевременное лечение зубных сколов).
- Регулярная гигиена полости рта, в том числе и профессиональная.
- Своевременное выявление предопухолевых заболеваний языка (лейкоплакия, дискератоз, папилломатоз).
- Диета, богатая витаминами. Доказано, что витамин А и β-каротин имеют значение в профилактике новообразований. При дефиците каротиноидов появляется риск плоскоклеточного рака.
Прогноз
При ранней диагностике и радикальном лечении прогноз на выздоровление при раке языка более благоприятный. Считается, что полное выздоровление при раке невозможно и целью лечения является достижение длительной ремиссии 5-8 лет. Так, при данной патологии пятилетняя выживаемость составляет от 65 до 85%. Полная ремиссия в течение 5 лет после операции и лучевой терапии при Т1 достигается у 80% больных, при Т2 у 60% больных, а при ТЗ-4 не превышает 35%. Метастазы в лимфоузлах — важный прогностический фактор и при их наличии выживаемость вдвое снижается.
Сколько живут при раке языка 4 стадии или с рецидивом после полихимиотерапии? Такие больные имеют плохой прогноз: они живут не более 3,5 месяцев при нахождении на поддерживающем лечении. Добавление цетуксимаба в химиотерапии увеличивает выживаемость в 2 раза.
Лечение
Стратегия лечения зависит от стадии развития опухоли и распространения ракового процесса на другие ткани. Наиболее часто используется сочетание нескольких основных методов.
- Хирургия. При новообразовании, размеры которого не достигли 4 сантиметров, как правило, ограничиваются удалением злокачественной ткани языка и пораженных лимфоузлов, если они есть. Если злокачественный процесс распространился на окружающие органы, хирургическое лечение сочетают с другими методами.
- Лучевая терапия. Дозированное жесткое излучение используется как основной метод при некоторых видах опухолей, не достигших большого размера. При разрастании злокачественной ткани облучение предваряет хирургическую операцию, чтобы уменьшить размеры опухоли. После вмешательства лучевую терапию назначают, чтобы уничтожить остатки раковых клеток и избежать рецидива. При неоперабельном раке языка с метастазами в отдаленные органы и масштабным поражением окружающих тканей излучение позволяет продлить жизнь больного.
- Химиотерапия. Препараты, уничтожающие раковые клетки или угнетающие их рост, применяют, как правило, в сочетании с лучевой терапией как паллиативное лечение неоперабельных больных, а также перед операцией и после нее. Наиболее эффективна полихимиотерапия для лечения низкодифференцированных опухолей и метастазов в отдаленные органы.
- Таргетная терапия. Препараты направленного действия не уничтожают опухоль. Блокируя определенный вид белка, они препятствуют делению клеток и дальнейшему развитию злокачественного процесса. Их применяют только после молекулярно-генетического анализа, подтверждающего наличие нужного типа белков.
Список источников
- Алиева. С.Б., Алымов Ю.В., Кропотов М.А., Мудунов А.М., Подвязников С.О. Рак слизистой оболочки полости рта. Онкология. Клинические рекомендации / Под ред. М. И. Давыдова. – М.: Издательская группа РОНЦ, 2015., стр. 27-37.
- Романов, И.С. Особенности регионарного метастазирования плоскоклеточного рака полости рта, выявляемого при профилактических лимфодиссекциях. / Романов, И.С., Яковлева Л. П., Удинцов Д.Б., Джумаев М.Г., Циклаури В. Т. // Стоматология. – 2012. – Т.91, №4. — С. 28-31.
- Романов И. С., Яковлева Л. П. Вопросы лечения рака полости рта. Фарматека 2013; (8):59–63.
- Пачес А.И. Опухоли головы и шеи. 5-е изд., дополненное и переработанное М.: Практическая медицина, 2013. С. 119‒146.
- Романов И. С. Перспективы использования цетуксимаба в лечении плоскоклеточного рака головы и шеи/ Онкология. Гематология. Химиотерапия. — 2015. — № 17/1.