2446
Дисфункция височно-нижнечелюстного сустава – довольно сложное состояние, с которым могут столкнуться люди разного возраста и состояния здоровья.
Большое количество разнообразных симптомов, возникновение сложностей с жеванием и открытием ротовой полости являются серьезным поводом к посещению стоматолога для определения, не развивается ли такая патология сустава нижней челюсти, как синдром Костена.
Описание проблемы
Синдром Костена был обнаружен в тридцатых годах XX века. Отоларинголог Д. Костен сопоставил случаи обращения пациентов с жалобами на ушную боль, вследствие имеющихся у них патологий строения челюстной системы, и пришел к выводу о наличии между этими факторами взаимосвязи.
Синдромом патологического прикуса, как иначе называется синдром Костена, представляет собой функциональное нарушение в работе височно-нижнечелюстного сустава.
Данная патология затрагивает хрящевой диск, обеспечивающий подвижность сустава в трех направлениях, за счет чего осуществляется полноценное пережевывание пищи.
Неравномерно распределенная нагрузка между челюстями ведет к воспалению хрящевого диска, которое может повлечь за собой его дегенерацию при отсутствии своевременного лечения.
В результате этого явления происходит уменьшение либо полная потеря подвижности нижнечелюстного сустава.
Причины развития
Стоматологи до сих пор не сошлись во мнении, что может спровоцировать развитие синдрома.
Наиболее часто факторами, способствующими развитию заболевания, называют следующие явления:
- неправильная конструкция зубного протеза, вызывающая неравномерное распределение нагрузки в процессе жевания;
- различные травмы челюсти;
- врожденный или приобретенный патологический прикус;
- чрезмерно сильные разовые или постоянные нагрузки на челюстной сустав;
- бруксизм;
- коллагеновые болезни.
К развитию синдрома Костена может привести как совокупность нескольких факторов, так и одна из названных причин.
При обнаружении каких-либо проблем в действии зубочелюстного ряда необходимо проконсультироваться со стоматологом.
Как может соска влиять на прикус ребенка,советы по выбору и использованию.
Читайте здесь все самое важное о мелком преддверии полости рта.
По этому адресу https://orto-info.ru/zubocheliustnye-anomalii/chelyustey/krivaya-ne-prigovor.html мы расскажем о методах исправления кривой челюсти.
Общая профилактика
Для того чтобы никогда не столкнуться с синдромом, а тем более его осложнениями, нужно избегать использования жевательной резинки, а также чрезмерно частого употребления твёрдой пищи, которую трудно пережёвывать. От привычки сжимать зубы при нервном напряжении тоже лучше отказаться.
Нужно вовремя решать проблемы с нездоровыми зубами, их частичным отсутствием, аномалиями прикуса. Обращаться за этим следует только к квалифицированным специалистам. Также по возможности нужно избегать травм и воспалений челюсти.
Если жевание начинает вызывать дискомфорт или проявляются другие признаки синдрома, нужно обязательно обратиться к врачу. Чем раньше будет поставлен диагноз, тем более лёгким и успешным будет лечение, а риск возникновения осложнений уменьшится.
Факторы риска
Стоматологи отмечают, что чаще всего развитие синдрома Костена наблюдается у пациентов старше 50 лет. Как правило, вероятность его возникновения у женщин выше, чем у мужчин.
В категорию риска также попадают люди, в анамнезе у которых присутствуют такие проблемы:
- травмы височно-нижнечелюстных суставов;
- неустраненное нарушение строения зубочелюстных рядов;
- отсутствие последних моляров в каждом ряду;
- остеоартроз.
Некоторые стоматологи предполагают, что генетическая предрасположенность также может стать фактором развития патологии, однако, такое допущение не доказано.
Дифференциальные особенности в диагностике синдрома Костена с болезнью Меньера
Часто встречающееся заболевание синдром Костена многие врачи нередко называют «болезнью-хамелеоном». Особенности течения этого заболевания легко спутать с острым отитом [1,2,5] или артритом челюстного сустава. Впервые болезнь описал американский отоларинголог Джеймс Костен, которому удалось обнаружить связь между патологией зубочелюстной системы и острой ушной болью у своих пациентов. В 1934 году он опубликовал статью, где подробно изложил накопленные им наблюдения. Так в медицинских справочниках появилось новое заболевание, которое впоследствии получило имя своего первооткрывателя [1,3,4]. По данным разных авторов, синдром Костена встречается у 25–65 % населения земного шара. Подавляющее большинство среди них — женщины, в подростковом и молодом возрасте частота встречаемости составляет 16- 30 %.
Клиническая картина заболевания разнообразна. Однако у всех больных отмечается один общий симптом — невозможность широкого раскрытия рта при проведении трехфалангового теста. Больным с синдромом Костена сделать это не удается. Даже при небольшой давности заболевания в рот у них помещаются суставы только одного-двух пальцев. Жалобы на боли в ушах и голове, усиливающиеся при жевании, чихании, пении, боль иррадиирущая в соседние области лица и шеи, также является сигнальным симптомом [3]. Защемление нервных окончаний, которые проходят рядом с челюстными суставами объясняют появление боли. В зависимости от того, сколько суставов поражено (один или оба сразу), боли могут быть одно — или двусторонними. Из-за отсутствия в суставах нервных окончаний, при нарушении их работы, в этой области боли ощущаются в ушах, в области шеи, головы, а также в возникающих триггерных точках (уплотнения) мускулатуры лица, в этих случаях боль ощущается при надавливании на них.
Как известно нарушение функции височно-нижнечелюстных суставов может быть вызвано различными причинами — искажением прикуса, высокими физическими нагрузками, стрессами (нервные переживания провоцируют стойкий спазм жевательных мышц), травмами челюсти, неаккуратным пережевыванием твердой пищи, чрезмерным открыванием рта при смехе, зевоте, пении. Однако нередко причиной синдрома становятся ошибки стоматологов. Так, например, при установке завышенной пломбы нагрузка на челюсть начнет распределяться неравномерно и может вызвать соответствующие симптомы. Похожая проблема может возникнуть при неудачном протезировании. Шум в ушах и щелчки при движении в нижней челюсти присоединяются уже на поздних стадиях болезни [3,6].
В редких случаях у больных могут наблюдаться: ухудшение слуха, головокружения, изменение вкусовой чувствительности, бруксизм (скрежетание зубами), боли в спине, подергивание глазных мышц, боли в глазах, фотофобия.
Целью нашего исследования было изучить особенности в диагностике поражения органа слуха и вестибулярного органа при синдроме Костена и болезни Меньера.
Для изучения поставленной цели нами были выдвинуты следующие задачи:
‒ изучить компоненты вестибулярной атаксии у больных синдромом Костена;
‒ изучить компоненты вестибулярных расстройств у больных болезнью Меньера;
‒ разработать критерии дифференциальной диагностики синдрома Костена с болезнью Меньера.
Исследование проводилось на базе отделения оториноларингологии клиники Андижанского медицинского института. В исследовании находилось 13 больных, из них женщины составили 69 % (9), мужчины составили 31 % (4). Средний возраст больных составлял 40,8±3,9. Средний возраст женщин составлял 42±4,9, а средний возраст мужчин составлял 37,5±11,3. Всем пациентам проводились общие клинические исследования крови, мочи, инструментальные обследования органа слуха и равновесия (аудиометрия, акустическая импедасометрия, отоакустическая эмиссия, вращательные пробы). Полученные результаты статистически обработаны.
По результатам обследования все пациенты нами были разделены на две группы: в группе А — находились пациенты с наличием жалоб на выраженную дисфункцию вестибулярного аппарата; в группе В — были пациенты с отсутствием подобных жалоб на дисфункцию. При анализе полученных результатов видно то, что дисфункция вестибулярного анализатора почти у всех больных проявлялась в форме головокружения, тошноты, рвоты, нистагма глаз, атаксии и потливости. Однако дисфункция вестибулярного анализатора была ярче выражена всеми формами в группе больных болезнью Меньера. Среди пациентов группы А формы дисфункции больше проявлялись у женщин, чем у мужчин. В группе В, несмотря на то, что пациенты не предъявляли жалоб, выраженность дисфункции вестибулярного аппарата при обследовании отмечалась также больше среди женщин.
Таблица 1
Сравнительная характеристика компонентов вестибулярной атаксии
| Признаки | Болезнь Меньера | Синдром Костена |
| Боль | — | ++ |
| Длительность заболевания | Нельзя выявить | Можно выявить |
| Головокружение | ++; приступообразные, 1–2 раза в год | +; стабильные |
| Тошнота | ++; в момент приступа | ±; |
| Рвота | ± | — |
| Нистагм | ++; | — |
| Потливость | +; в момент приступа | — |
| Снижение слуха | +; флюктуирующее | В поздние периоды заболевания |
| Шум в ушах | +; в момент приступа | +; постоянный, со стороны пораженного сустава |
| Вкусовая чувствительность языка | В норме | Наблюдается снижение |
| Обзорная R-графия | — | Изменение в в / ч суставе |
| Нарушение равновесия | ++ | В поздние периоды заболевания |
Примечание: + — слабовыраженные признаки; ++ — выраженные признаки; ± — периодически проявляющиеся признаки; — отсутствие признака
Анализ результатов исследования, представленный в таблице 1, показал значительную похожесть проявления признаков вестибулярной атаксии при болезни Меньера и синдроме Костена. Однако при направленном сравнении признаков всё-таки можно обнаружить характерную специфичность. Так, например, величины соотношения амплитуд суммарного потенциала к потенциалу слухового нерва у 5 больных составили 0,67, что характерно для болезни Меньера, а у остальных больных этот показатель составил 0,22. Важное значение, в качестве дифференциальной диагностики, имеет констатация факта наличия эндолимфатического гидропса лабиринта. Характерным для гидропса лабиринта является возрастание амплитуды суммарного потенциала по мере увеличения интенсивности с соответствующим увеличением соотношения амплитуд суммарного потенциала к потенциалу слухового нерва. Одним словом, при дифференциальной диагностике надо больше обращать внимание на наличие признаков эндолимфатического гидропса. По мнению J. B. Costen сдавление лимфатических сосудов смещенной кзади головкой височно-челюстного сустава провоцирует компоненты вестибулярной дисфункции, так как не исключена возможность сдавления барабанной струны.
В процессе исследования нами так же был проведен гендерный анализ проявления болезни Меньера и синдрома Костена, результаты которого представлены в таблице № 2. Из показаний видно, что валовый показатель заболеваемости превалирует среди женщин и кроме того можно заметить, что подростковый и средний возраст у женщин может считаться возрастным фактором риска развития заболевания и соответственно осложнений.
Таблица 2
Гендерный анализ возрастного фактора риска развития заболевания
| Возраст (в годах) | Количество | Центральная варианта возраста | ||
| женщины | мужчины | непрерывная | примечание | |
| 16–20 | 2 (1-М; 1-К) | 1К | 18 | Возраст высокого риска |
| 21–30 | 1К | 26 | ||
| 31–40 | 1 К | 36 | ||
| 41–50 | 3 (1-М; 2-К) | 1К | 46 | Возраст высокого риска |
| 51–60 | 3 (2-М; 1-К) | 56 | Возраст высокого риска | |
| 61–70 | 1М | 66 | ||
| Итого | 9 (4-М; 5-К) | 4 (1-М; 3-К) | ||
Примечание: М — болезнь Меньера; К — синдром Костена
Показатели таблицы № 2 свидетельствуют так же о том, что возрастной фактор риска среди женщин и мужчин раскладывается в периоде от 41 до 60 лет.
В заключении следует указать на то, что все-таки основным отличительным критерием синдрома Костена от болезни Меньера является болевой симптом, которому затем уже присоединяется кохлео — вестибулярная дисфункция. Введение программы мониторинга функционального состояния вестибулярного анализатора позволит снизить риск развития осложнений со стороны вестибулярного анализатора у больных.
Литература:
- В. И. Бабияк, Я. А. Накатис. Клиническая оториноларингология: Руководство для врачей / В. И. Бабияк. — СПб, 2005. — 800 с.
- В. Т. Пальчун. Оториноларингология: Национальное руководство / В. Т. Пальчун. — Москва, 2008. — 960 с.
- А. А. Тимофеев. Челюстно-лицевая хирургия: учебник / А. А. Тимофеев. — К.: ВСИ «Медицина», 2010. — 576 с.
- Gavin J. Vestibular function following unilateral cochlear implantation for profound sensorineural hearing loss / Gavin J. le Nobel, Euna Hwang, Adrian Wu, Sharon Cushing and Vincent Y. Lin //Journal of Otolaryngology — Head and Neck Surgery (2016) 45:38 DOI 10.1186/s40463–016–0150–6
- Kim H. A. Otolith dysfunction in vestibular neuritis / Kim HA, Hong JH, Lee H, Yi H.A, Lee SR, Lee SY, Jang BC, Ahn BH, Baloh RW. // Neurology. 2008;70:449–53.8.
- Ward B. K. Prevalence and impact of bilateral vestibular hypofunction — results from the 2008 US. Ward B.K, Agrawal Y, Hoffman HJ, Carey JP, Della Santina CC. // National Health Interview Survey. JAMA. 2013;139(8):803–10.
Симптомы
Синдрому Костена характерно наличие совокупности симптомов, которые редко взаимосвязаны между собой.
Кроме того, на начальных этапах заболевания симптоматика может не проявляться, что откладывает визит пациента к стоматологу и осложняет своевременную постановку диагноза.
Наиболее часто у пациентов возникают такие признаки развития заболевания:
- патологии в функционировании височно-нижнечелюстного сустава – сложности во время открывания и закрывания челюсти, появление хруста и щелчков, сильная боль в процессе жевания;
- появление сухости и острой боли в области корня языка и глотки;
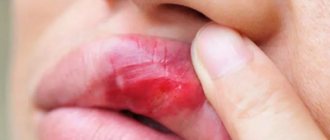
- образование герпетической сыпи на слизистых оболочках ротовой полости и внешнем крае слухового прохода;
- возникновение невралгии тройничного нерва – сильных болей приступообразного характера, которые захватывают одну сторону лица — челюсть, щеку, ухо, глаз;
- боль в ушах и голове, которая может усиливаться при чихании, пении.
В некоторых случаях у больных могут наблюдаться частые головокружения, снижение слуха, боль в шейном отделе позвоночника.
Когда нужно срочно обращаться к врачу?
Поводом для немедленного обращения к врачу должны стать следующие симптомы:
- очень сильная боль, особенно если она возникла остро, после травмы;
- боли, которые не проходят в течение нескольких дней, несмотря на то, что человек соблюдал покой, принимал обезболивающие препараты;
- боли в позвоночнике, руке, ноге, которые сопровождаются повышением температуры тела;
- ухудшение чувствительности, парестезии, снижение мышечного тонуса, силы.
Чтобы разобраться в причинах сдавливания нерва, врач может назначить разные методы диагностики. Чаще всего применяют электронейромиографию (исследование прохождения электрических импульсов в нервах и мышцах), ультразвуковое исследование (желательно на аппарате высокого разрешения), компьютерную и магнитно-резонансную томографию.
Классификация
В процессе развития синдром патологического прикуса проходит четыре стадии, каждой из которых характерны следующие признаки:
- Первая стадия. Величина суставной щели неравномерно сужается, наблюдается небольшая расшатанность аппарата связок. У человека начинают прослеживаться первые симптомы патологического изменения хрящевого диска.
- Вторая стадия. Снижается подвижность височно-нижнечелюстного сустава, происходит окостенение в области мыщелкового отростка нижней челюсти.
- Третья стадия. Продолжается дегенерация хрящевого диска, наблюдается развитие склероза суставных поверхностей. Движения нижней челюсти сильно ограничены.
- Четвертая стадия. У пациента происходит сильное разрастание фиброзной ткани, подвижность нижней челюсти при этом полностью отсутствует.
Человек испытывает непрекращающуюся боль в области челюсти, иррадиирующую в ухо либо щеку. На данном этапе лечение проводится исключительно хирургическим методом.
В чём заключается лечение синдрома Костена
Лечение синдрома Костена должен проводить квалифицированный врач-стоматолог. Его форма зависит от причины дисфункции сустава. Применяется медикаментозное лечение: противовоспалительные, спазмолитические и обезболивающие лекарства. Но, иногда они не приносят ожидаемого результата.
Больному рекомендуется околосуставная блокировка. Иногда требуется протезирование или шинирование. Также стоит выполнять специальные упражнения на растяжку, которые помогут улучшить движение челюсти и гибкость мышц, а также массаж.
Полезна физиотерапия. Применяется магнитное поле низкой частоты в сопряжении с оптическим излучением в виде магнитолёдотерапии, лазерная терапия, электротерапия и терапия холодом, то есть криотерапия. Если болезнь вызвана анатомическим недостатком, нередко требуется хирургическое лечение.
Ослабить симптомы помогут домашние способы. Больные должны соблюдать рацион, основанный на мягкой пище. Уменьшение отека и обезболивающий эффект приносят холодные компрессы. Для этого можно использовать лёд, обернутый чистой тканью. Больные не должны жевать жевательную резинку, так как это значительно ограничивают движения нижней челюсти.
Следует избавиться от вредных привычек, такие как грызть ногти, неконтролируемое прикусывание или сворачивание губ во время работ, требующих концентрации внимания или подпирание подбородка рукой.
Последствия
Отсутствие лечения на начальных стадиях заболевания может привести к значительному ухудшению ситуации, усилению боли и снижению степени подвижности височно-нижнечелюстного сустава.
Среди распространенных осложнений синдрома Костена чаще всего встречаются следующие состояния:
- Нарушение пищеварения. Из-за ограниченной подвижности сустава челюсти и сильной боли, сопровождающей процесс жевания, измельчения твердых продуктов в ротовой полости заметно ухудшается. Это влечет за собой повышенную нагрузку на органы желудочно-кишечного тракта.
- Ослабление связочного аппарата. В результате этого явления происходит достаточно свободный выход головки нижней челюсти из суставной ямки.
- Скопление воспалительного экссудата в суставной полости. Излишнее количество жидкости в полости сустава способствует неплотному прилеганию диска к головке. Как следствие, при движениях челюсти возникают хлопающие звуки.
Диагностика
Для определения синдрома Костена стоматологу необходимо провести ряд обязательных процедур, поскольку присутствие разнообразных симптомов часто усложняют постановку диагноза:
- Осмотр пациента и выяснение имеющихся жалоб.
- Фаланговый тест на выявление синдрома Костена. Суть метода заключается в том, что при отсутствии заболевания во время открытия полости рта между зубами противоположных челюстей должны беспрепятственно располагаться фаланги трех пальцев.
Если это является проблематичным, и в образовавшуюся щель проходит только два пальца, стоматолог делает вывод о наличии дисфункции височно-нижнечелюстного сустава. - Тимпанометрия уха. Обследование позволяет выявить наличие либо отсутствие патологий среднего уха, чтобы правильно диагностировать заболевание.
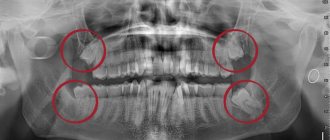
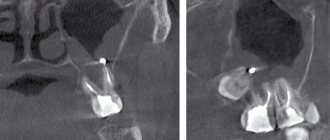
- Рентгенографическое исследование проводится для определения состояния зубочелюстного ряда и имеющихся в нем аномалий строения.
- Консультация профильных специалистов. Для исключения заболеваний со схожими симптомами может потребоваться осмотр отоларинголога, ортодонта, невропатолога.
Показания к компактостеотомии и техника проведения операции.
В этой публикации смотрите фото протрузии зубов.
Пройдите по ссылке https://orto-info.ru/zubocheliustnye-anomalii/zubov/kolichestva/skuchennost-i-sposobyi-ustraneniya-problemyi.html, если интересуют методики лечения скученности нижнего ряда зубов.
Лечение
После постановки диагноза специалистом принимается решение о необходимости проведения конкретных терапевтических мероприятий.
Их сложность зависит от степени тяжести патологии, однако, в любом случае пациенту необходимо соблюдать следующие рекомендации, способствующие снижению нагрузки на челюстной сустав:
- Придерживаться диеты. Необходимо отказаться от употребления твердых продуктов, перейдя на мягкую и перетертую пищу. Желательно, чтобы основу рациона составляли
каши, пюре, молочные продукты.
- Отказаться от длительного общения и употребления жевательной резинки, чтобы уменьшить воздействие на челюсть.
- Снизить уровень стресса в повседневной жизни, поскольку высокое нервное напряжение способствует усилению болевых импульсов.
- Произвести санацию ротовой полости, чтобы устранить проблемы, которые могут служить отягощающими факторами.
Медикаментозная терапия
Для устранения воспалительного процесса и снятия болевых ощущений специалисты могут назначить пациенту комплекс медикаментозных препаратов, в который входят:
- Обезболивающие и противовоспалительные средства – Ибупрофен, Дексалгин, Брустан, Кетонал. Препараты обладают высоким анальгезирующим эффектом и снижают проявление воспалительно-дегенеративного процесса в хрящевом диске.
- Активаторы обмена веществ в тканях – инъекции либо гель Солкосерил, таблетки, мазь либо гель Актовегин. Благодаря этим препаратам, происходит стимуляция регенеративного процесса и улучшение трофики тканей.
- Препараты группы миорелаксантов способствуют снижению тонуса и напряжения мышц челюсти, уменьшают выраженность мышечных спазмов. Чаще всего специалисты назначают такие препараты, как Баклосан, Сирдалуд, Тизанил.
- Поливитаминные комплексы – Нейродикловит, Мильгамма, Нейробион, Нейромультивит. Благодаря высокому содержанию в этих препаратах витаминов группы B, происходит обезболивание воспаленных суставов, улучшение процессов творения и циркуляции крови, стабилизируется работа центральной нервной системы.
- Успокаивающие препараты – Афобазол, Фабомотизол, Ноофен, снижающие чувство тревожности и напряженности, благодаря чему болевой импульс становится менее выраженным.
Физиопроцедуры
При выявлении заболевания на начальной стадии для его устранения может быть достаточно проведения комплекса физиотерапевтических процедур, который включает в себя следующие мероприятия:
- флюктуоризация области жевательных мышц – процедура оказывает расслабляющее и анальгезирующее воздействие;
- электрофорез лекарственных препаратов позволяет увеличить их эффективность в области снижения боли, расслабления мышц и улучшения регенерационных процессов;
- диадинамотерапия – воздействие непрерывного пульсирующего тока в течение нескольких минут выполняет выраженный анестетический эффект и способствует улучшению трофики тканей;
- УВЧ-терапия, которая представляет собой общее и местное воздействие электрического поля, позволяет глубоко и равномерно прогреть воспаленную ткань, повышая скорость ее регенерации.
Для повышения эффективности терапии специалисты рекомендуют сочетать физиотерапевтические процедуры с массажем челюстной зоны, миогимнастическими упражнениями, акупунктурными процедурами.
Помимо этого, ортодонт может посоветовать использование специального аппарата, который ограничивает степень открытия ротовой полости, что позволяет снизить нагрузку на суставы.
Оперативное вмешательство
Хирургический метод устранения синдрома Костена используется на запущенной стадии заболевания при неэффективности иных методов терапии.
Оперативное вмешательство является достаточно рискованным, поскольку присутствует риск возникновения сильного кровотечения, повреждения нервов либо рубцевания сустава.
В то же время, хирургическая операция по удалению таких элементов височно-нижнечелюстного сустава, как хрящевой диск или головка, могут быть единственным вариантом возобновления правильного функционирования челюсти.
В этом случае на место удаленных элементов специалист устанавливает трансплантат, позволяющий восстановить правильное соприкосновение и открытие челюстных рядов, а также наладить безболезненный процесс жевания.
Обсуждение
Патология ВНЧС — предмет изучения стоматологов, челюстно-лицевых хирургов, неврологов и ЛОР-врачей в течение многих лет [8—12]. В рамках каждой специальности, как правило, рассматриваются узкие аспекты патогенеза синдрома Костена и возможности их коррекции. Так, челюстно-лицевые хирурги восстанавливают правильные соотношения элементов ВНЧС, деятельность ортодонтов направлена на восстановление адекватных окклюзионных соотношений, неврологи применяют преимущественно медикаментозные способы борьбы с тиннитусом, а ЛОР-врачи нередко выявляют и проводят лечение дисфункции слуховой трубы, с которой и связывают шум в ухе и головокружение. При этом не формируется общее представление о проблеме, учитывающее все компоненты заболевания, а следовательно, результаты лечения редко оказываются удовлетворительными.
Парный ВНЧС является одним из самых сложных суставов человеческого организма и включает особый тип головок челюстной кости, наличие внутрисуставного диска и связки Пинто, соединяющей диск с рукояткой молоточка, жевательные мышцы, оказывающие определенное влияние на мышцы среднего уха и мышцы, регулирующие просвет слуховой трубы. Обилие вариантов нарушения этих многообразных связей порождает широкий спектр клинических проявлений патологии ВНЧС, представляющих синдром Костена. Следует также учитывать различный лимит адаптации пациентов: от отсутствия клинических симптомов даже при наличии суставной патологии до развернутой картины суставной дисфункции при достижении предела компенсации.
Выраженность болевого синдрома может нарастать при формировании центральной сенситизации вследствие нарушения функционирования центральных механизмов восприятия боли [13]. Обычно это происходит наряду с развитием эмоционального расстройства вследствие хронической боли, болевой синдром приобретает особый характер, требует назначения антидепрессантов и/или анксиолитиков [14].
Оказалось, что только комбинированное воздействие, включающее медикаментозную терапию, коррекцию остеопатических дисфункций и сплинт-терапию, привело к полному клиническому эффекту и стабильному восстановлению внутрисуставных соотношений (n=14; 93%). В единственном случае частичного эффекта комплексной терапии имело место переднее смещение головок нижнечелюстной кости без восстановления соотношений при открывании рта, сочетающееся с выраженными окклюзионными нарушениями. Резистентность к терапии в данной ситуации была обусловлена длительностью анамнеза (16 лет) и формированием дистрофических изменений в обоих ВНЧС.
Следует отметить, что если медикаментозное лечение болевого, миофасциального и тревожно-депрессивного синдромов проводилось в рамках действующих рекомендаций, то остеопатический компонент терапии включал кинезиологическую оценку постуральных нарушений с последующей их коррекцией [15—17]. Такой подход позволил более эффективно бороться с болевым синдромом и инактивировать миофасциальные триггерные точки в 1-й и 3-й группах.
Цена
Стоимость устранения синдрома Костена зависит от степени тяжести патологии и способов лечения:
| Название процедуры | Стоимость проведения, руб. |
| Флюктуоризация | 800—1700 |
| Электрофорез | 900—2700 |
| Диадинамотерапия | 500—1500 |
| УВЧ-терапия | 600—1500 |
| Акупунктура | 3 000—4 000 |
| Массаж | 1 700—3 200 |
| Хирургическое вмешательство (артропластика) | 55 000—100 000 |
Большая разбежность цен объясняется расположением клиники, профессионализмом персонала и средней стоимостью подобных услуг в различных городах страны.
Дополнительная информация об аномалии височного сустава представлена в видеоматериале.