20.07.2018
Автор статьи — Дахно Л.А.кандидат медицинских наук, врач стоматолог-хирург, врач рентгенолог.
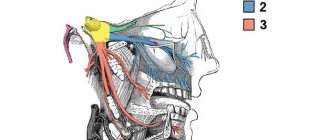
Посттравматическая невропатия системы тройничного нерва – это сенсорные нарушения с или без невропатической боли, часто приводящие к функциональным и психологическим последствиям.
Тройничный нерв — самый большой сенсорный нерв в организме и именно он ответственный за орофациальную область. Ятрогенные травмы тройничного нерва (trigeminalnerveinjuries -TNI) приводят к боли у 70% пациентов, что в свою очередь приводит к функциональным нарушениям речи, питания, поцелуев, бритья, нанесения макияжа, чистки зубов и т.д., а значит существует негативное влияние на самооценку, качество жизни и психологию пациента.
Нужно понимать, что после повреждения тройничного нерва полное выздоровление происходит редко, за исключением случаев незначительной травмы, поэтому очень важно сохранить доверительные отношения между стоматологом и пациентом и не давать ложных заверений о полном выздоровлении.
Повреждение нерва может возникать во время проведения любых стоматологических манипуляций: инъекций местной анестезии, удаления зуба мудрости, эндодонтического лечения, а также на всех этапах имплантации — от введения анестетика и подготовки ложа имплантата до внедрения имплантата, аугментации кости и/или отека мягких тканей после операции.
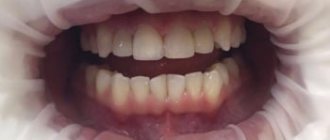
Рис. 1 Клинический случай. На изображениях компьютерной томографии КЛКТ визуализируются фрагменты силера, которые непосредственно прилежат к просвету нижнечелюстного канала в области ментального отверстия. Жалобы пациента на парестезию и болезненные ощущения от прикосновений и ветра в области подбородка и нижней губы слева, которые появились после эндодонтического лечения 34 зуба. Через 6 месяцев — парез (двигательное нарушение) левой половины нижней губы, что привело к невозможности полноценного питья и еды (пациентка удерживает губу пальцами во время приёма пищи во избежание выпадения пищи и жидкости изо рта) и, как следствие, стрессовое расстройство сопровождающееся беспокойством, страхом и приступами гнева.
Рис 2. Выведение силера в нижнечелюстной канал в результате отсутствия апикального упора
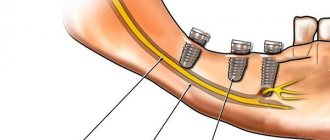
Что касается имплантации — боль во время препарирования кости пилотным сверлом может быть показателем близости нерва и, если это не учесть немедленно (принять решение о внедрении более короткого имплантата), можно получить постоянное повреждение нерва.
Повреждение нерва во время имплантации связано прежде всего с предоперационными факторами, включая плохое предоперационное планирование, что приводит к неточным измерениям и неверному выбору места имплантации и типа имплантата (диаметр и длина).
Рис 3а. Ошибка планирования.
Рис 3б. Неверный выбор длины имплантатов.
Рис 3-а,б. Изображения КЛКТ двух клинических случаев демонстрируют повреждение нерва связанное с имплантацией. Имплантаты внедрены непосредственно в канал нижнего альвеолярного нерва, что связано с ошибками предоперационного планирования.
Привычка тщательно планировать имплантацию на основе данных компьютерной томографии, проводить имплантацию под инфильтрационной анестезией с помощью хирургических шаблонов, делать интраоперационный рентгенконтроль и использовать стоперы сверла (ограничители сверления) может свести к минимуму возможную травму нерва во время имплантации.
Любые повреждения (проникновение или компрессия), а также кровоизлияния в нижнечелюстной канал приводят к острой и часто тяжелой интраоперационной боли невралгического типа и крайне важно, чтобы врач использовал соответствующий протокол инфильтрационной местной анестезии для того, чтобы пациент мог указать на близость хирургических инструментов к нижнечелюстному каналу.
Поскольку имплантация – это хирургия выбора, травму нерва, которая приводит к потенциально необратимым последствиям даже после повторного хирургического вмешательства (извлечение имплантата) можно всегда избежать.
Физиологические последствия повреждения сенсорного нерва являются немедленными и часто необратимыми. Нижний альвеолярный нерв проходит в костном канале, который может подвергнуться компрессии и повреждению ишемического типа. Сжатие периферических сенсорных нервов в течение 6 часов может вызвать атрофию нервных волокон.
Ишемия сама по себе даже без прямого повреждения нерва вызовет достаточное воспаление и повреждение нерва, которое может привести к постоянному поражению нерва.
Рис 4. Сагиттальные срезы КЛКТ демонстрируют допустимое соотношение имплантанта с просветом канала нижнего альвеолярного нерва, однако клиническая картина соответствует ишемии, которая вызвала боль и парестезию. В течении первых суток принято клиническое решение об удалении имплантата и назначении медикаментозного лечения.
Через три месяца после травмы нижнего альвеолярного нерва произойдут уже постоянные изменения нервной системы как центральные так и периферические, которые вряд ли будут поддаваться хирургическому лечению или реагировать на медикаментозное лечение и периферические вмешательства.
Когда возникает повреждение нерва, клиницист должен уметь распознавать тип и степень травмы, обеспечить наиболее подходящую послеоперационную помощь и уметь дать рекомендации.
Виды повреждений нервов:
— полная или частичная резекция нерва (перерезание),
— компрессия, разможжение, растяжение, ущемление, тепловые и ишемические повреждения.
Суммарный сенсорный дефицит может варьироваться от незначительной потери чувствительности до постоянной, тяжелой и изнурительной болевой дисфункции, но чаще всего сочетается анестезия, парестезия (безболезненное измененное ощущение), дизестезия (неудобное измененное ощущение) и невропатическая боль.
В настоящее время не существует у стоматолога стандартизированного протокола для диагностики и лечения повреждений нервов после имплантации.
Мы попробуем заполнить этот пробел.
Что такое повреждение нижнечелюстного нерва
Под этим понятием стоматологи подразумевают травму одного из нервов:
- подбородочного;
- язычного;
- альвеолярного.
Среди видов травм различают растяжение, компрессию, размозжение и разрыв — частичный или полный. Причиной растяжения становится длительная ретракция слизистонадкостничного лоскута, которую создаёт имплант большей, чем нужно, длины. Причиной размозжения и компрессии являются травмы иглой во время введения анестезии. Разрыв происходит в двух случаях: при разрезании слизистой или во время подготовки отверстия для импланта.
Противопоказания
Стоматолог откажет в проведении депульпации, если:
- в анамнезе стоит диагноз ОРВИ, ангина, грипп;
- диагностированы стоматит, острый лейкоз, гепатит инфекционного происхождения.
Противопоказанием к проведению манипуляции служат заболевания сердца в стадии обострения и воспалительные патологии ротовой полости.
Помните: женщинам на 1 и 3 триместре беременности удалять нерв нельзя! Это связано с возможными психо-эмоциональными всплесками и (при отсутствии обезболивания) болезненностью процедуры. Анестезия в эти периоды — нежелательна.
Причины и профилактика травм нижнечелюстного нерва
Единственной причиной такого повреждения считаются врачебные ошибки. Поскольку при подготовке к имплантации производятся рентгеновские снимки челюсти, которые врач должен тщательно изучить, чтобы при выборе импланта и места для него — не травмировать нерв, то травмы вызваны его непрофессионализмом или халатностью.
Повреждение нижнечелюстного нерва чаще всего возникает при:
- неправильном введении анестезии — травма иглой;
- выборе слишком длинного имплантата;
- повреждении инструментом — при подготовке места для имплантата.
Единственный способ избежать такой травмы для врача — ответственно подойти к этапу подготовки к операции, тщательно изучив состояние и устройство челюсти своего пациента. Единственный способ профилактики для пациента — выбирать проверенную клинику и высококвалифицированного врача. Специалисты клиники Имплантмастер сумели уменьшить количество травм такого рода до 2%, поскольку внимательно изучают трёхмерные снимки челюсти человека перед началом имплантации, и могут правильно оценить состояние костной ткани, местонахождения нервов и сосудов, и подобрать оптимальный размер импланта.
Классификация и диагностика патологии
Травмы лицевого нерва разделяют на такие виды:
- невропраксия (излечивается за 3-5 недель);
- аксонотмезис (поражение нерва средней тяжести, требуется до полугода терапевтического лечения);
- невротмезис (необратимые изменения в структуре нервных волокон. Медикаментозно не лечится. Требуется хирургическое вмешательство).
Диагностируется данная неврологическая патология с помощью двух методик:
- механоцептивная (тест кисточкой — пациенту проводят по губе, а больной говорит направление движения и раздражение двумя точками — прибор, напоминающий математический циркуль, прикладывается к нижней части лица. При этом расстояние между ножками устройства постоянно увеличивается. Как только больной перестанет чувствовать каждый укол отдельно, результат фиксируется и определяется степень поражения нерва);
- ноцицептивная (укол булавкой, температурный тест).
Вкусовые рецепторы проверяются смоченным ватным тампоном в соленой или сладкой воде.
Лечение
Болезненность в области пролегания нижней ветки тройничного нерва предполагает применение 3 методов лечения.
Медикаментозная терапия. Врач назначает блокаторы и обезболивающие препараты с целью снижения симптоматики. Также стоматолог посоветует провести противовоспалительную терапию. Такое лечение длится обычно 5-7 дней.
Удаление искусственного корня. Через 1-1,5 суток после вживления стержня (при возникновении симптомов) дантисты рекомендуют немедленно удалять имплант, поскольку такое решение увеличивает шансы на благоприятный исход терапии. Далее лечение проводится медикаментозно.
Хирургическое вмешательство. Показаниями к радикальному способу считается безрезультатность удаления импланта и лечения медпрепаратами.
Важно! Удаление импланта не всегда является залогом успешного лечения нерва, однако именно такое действие увеличивает шансы на быстрое выздоровление и снижает риск образования опухоли в зоне нервного пучка.
Тактика лечения согласовывается с пациентом, который подписывает согласие на проведение операции.
Прогнозы и профилактика
| Нажмите для записи на БЕСПЛАТНУЮ консультацию |
Невропраксия и аксонотмезис достаточно хорошо поддаются лечению. Статистика свидетельствует, что более половины пациентов полностью вылечивают заболевание. При невротмезисе полного восстановления не бывает.
Главной превентивной мерой стоматологи называют всестороннее исследование работоспособности зубочелюстной системы перед началом имплантации. На этапе диагностики врач выясняет точное расположение нерва. Это помогает избежать травмирования «веточки».
Опытный дантист обязательно проанализирует данные КТ и рентгена, сопоставит результаты и составит план проведения имплантации исходя из индивидуальных особенностей строения нижней челюсти пациента.
Имплант ввинчивается аккуратно, его окончательное положение должно быть не ближе 2 мм до нервного отростка.
Наша команда врачей
Челюстно-лицевой хирург, Имплантолог
Бочаров Максим Викторович
Стаж: 11 лет
Стоматолог-хирург, Имплантолог
Чернов Дмитрий Анатольевич
Стаж: 29 лет
Ортопед, Нейромышечный стоматолог
Степанов Андрей Васильевич
Стаж: 22 года
Эндодонтист, Терапевт
Скалет Яна Александровна
Стаж: 22 года
Стоматолог-ортопед
Цой Сергей Константинович
Стаж: 19 лет
Стоматолог-ортодонт
Еникеева Анна Станиславовна
Стаж: 3 года
Этапы удаления
Депульпация — стоматологическая операция, которая проводится поэтапно:
- Обследование и диагностика. Часто применяется рентгенография. Данный метод исследования помогает определить жизнеспособность нервных окончаний, длину и направление веток каналов.
- Обезболивание. Анестезия предпочтительно используется местная, но иногда по медпоказаниям или предпочтению пациента вводится общий наркоз.
- Изоляция зуба с помощью коффердама (специальной латексной пленочки). Это поможет предотвратить попадание инфекции в открытую полость канала.
- Депульпация. После удаления разрушенного слоя эмали и дентина вскрывается пульпарная камера. Содержимое удаляется с применением пульпоэкстрактора.
- Пломбирование корневых каналов с помощью гуттаперчи.
- Установление временной или постоянной пломбы.
- Повторная рентгенография с целью обнаружения пустот в канале и перепроверки точности установки пломбировочного материала.
Такой процесс депульпации применяется к премолярам и молярам, кроме восьмерки. Удаления нерва в зубе мудрости — более сложная процедура. Расположение зуба не всегда позволяет качественно запломбировать каналы.
Осложнения после операции
Главными причинами осложнений являются усталость, непрофессионализм стоматолога, некачественное оборудование.
Осложнением с эстетической стороны является изменение оттенка коронки зуба. Ее цвет зависит от используемого материала для приготовления пломбы.
Уход после удаления
Важно четко следовать рекомендациям стоматолога и выполнять все его указания:
- отсутствие стресса на протяжении 2-3 часов после депульпации;
- запрещено употреблять пищу и пить напитки 4-5 часов;
- примерно несколько дней не рекомендуется жевать на сторону, где расположен пломбированный зуб;
- обязательно полоскать и принимать медпрепараты, назначенные врачом.
Симптомы и стадии повреждения
Симптоматика, по которой можно узнать это осложнение, следующая:
- онемение частей головы — языка, губ, подбородка, щек и др.;
- прикусывание губ и языка;
- поперхивание во время приёма пищи или питья;
- обильное слюноотделение.
Всё это создаёт пациенту ряд неудобств: затрудняет приём пищи и разговор, нарушает мимику, а также мешает бриться мужчинам, а женщинам — накладывать макияж. Степень серьёзности данной травмы определяется её степенью: незначительная проходит сама по себе или при помощи медикаментозного лечения, сильная — приводит к необратимым процессам дистрофии нерва и является не излечимой. Повреждение нижнечелюстного нерва, симптомы которого наблюдает у себя пациент, требуют немедленного обращения к врачу — только специалист сможет определить его степень и оказать своевременную помощь.
Стоматологи различают следующие стадии данного осложнения имплантации:
- незначительное — невропраксия;
- более сильное, но частичное повреждение — аксонотмезис;
- серьёзна травма, которая приводит к полной потере чувствительности — невротмезис.
При проведении дентальной имплантации в области нижней челюсти существует потенциальный риск повреждения нижнего альвеолярного нерва (НАН) и вследствие этого нарушение его функции [6, 8]. По данным ряда авторов [1, 3, 5], встречаемость такого рода осложнений при дентальной имплантации составляет от 8,5 до 33% от общего их количества.
Перфорация нижнечелюстного канала и травма нерва во время формирования имплантационного ложа, а также компрессия нерва непосредственно дентальным имплантатом или вследствие послеоперационного отека приводят к периферической невропатии. Это осложнение проявляется в виде отсутствия и/или длительного изменения чувствительности тканей в зоне иннервации, развития болевого синдрома различной интенсивности, а также сопровождается эмоционально-стрессовыми нарушениями и значительно ухудшает качество жизни пациента [6, 8, 10].
После травмы полная регенерация нерва возможна при условии отсутствия продолжительного влияния травмирующего агента, а также препятствия на пути роста аксона и восстановления кровотока в зоне повреждения. В противном случае уже через 2 мес после травмы начинаются атрофия и склероз нерва дистальнее поврежденного участка [4]. Это может явиться причиной длительных сенсорных нарушений в зоне иннервации. Следовательно, возникает необходимость максимально ранней диагностики осложнений и проведения лечения, которое направлено на восстановление анатомической целостности и функциональной состоятельности НАН.
Цель исследования — клинико-физиологическое изучение нарушений функции НАН как осложнения дентальной имплантации, определение тактики и стратегии лечения.
Материал и методы
Основным критерием включения пациентов в настоящее исследование являлось наличие признаков нарушения функции НАН после дентальной имплантации, проведенной в боковых участках нижней челюсти. В профильном отделении кафедры факультетской хирургической стоматологии и имплантологии Московского государственного медико-стоматологического университета под наблюдением находились 32 пациента (24 женщины и 8 мужчин) в возрасте от 26 до 60 лет с установленными винтовыми имплантатами различных систем в количестве от 1 до 4 на стороне повреждения нерва. После тщательного опроса и сбора анамнеза всем пациентам проводились общие методы обследования, а также оценка местного неврологического статуса. Интенсивность боли оценивалась по 10-балльной визуально-аналоговой шкале (ВАШ). Исследование чувствительности тканей подбородочной области, нижней губы на стороне повреждения и симметричной стороне проводилось с помощью сенсорных тестов. Оценивался ответ на тактильный (прикосновение к коже ватным шариком), болевой (покалывание иглой) и температурный (металлическая поверхность, пробирка с горячей водой) раздражители. Площадь нарушения чувствительности высчитывали в сантиметрах по формуле расчета площади трапеции или прямоугольника и обязательно фотографировали для сравнения в динамике (рис. 1).
Рисунок 1. Площадь нарушения чувствительности по результатам сенсорных тестов.
Степень сенсорных нарушений после дентальной имплантации оценивали методом измерения порогов чувствительности в зоне иннервации нижнего альвеолярного нерва. В качестве раздражителя использовали одиночные импульсы электрического тока длительностью 0,1 мс и частотой 0,5 имп/с с постепенно увеличивающейся амплитудой от 0,5 до 99 мА. Электрод устанавливали на коже в проекции нижней губы и подбородочной области как на стороне повреждения нерва, так и на симметричной стороне, сравнивая результаты со среднестатистическими значениями [2]. При проведении исследований использовали следующие критерии: порог ощущений, порог боли, уровень выносливости боли. Выбранные критерии соответствуют определению этих понятий, которое было принято Международной ассоциацией по изучению боли [9].
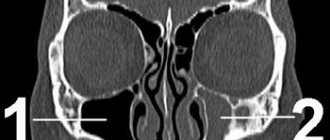
Во многих научных исследованиях установлена высокая погрешность данных при ортопантомографии, поэтому для определения анатомических особенностей нижнечелюстного канала и уточнения локализации дентального имплантата всем пациентам проводили компьютерную томографию нижней челюсти [7, 10]. По результатам компьютерной томографии, пациенты были разделены на две группы. В 1-ю группу вошли 10 (31%) пациентов, у которых дентальный имплантат прилежит к нижнечелюстному каналу без нарушения целостности его кортикальной пластинки (рис. 2, а).
Рисунок 2. Фрагменты компьютерной томограммы в поперечном (слева) и панорамном (справа) срезах. а — пациентка С. из 1-й группы.
Во 2-ю группу вошли 22 (69%) пациента с локализацией дентального имплантата непосредственно в просвете нижнечелюстного канала (рис. 2, б).
Рисунок 2. Фрагменты компьютерной томограммы в поперечном (слева) и панорамном (справа) срезах. б — пациентка М. из 2-й группы.
Результаты
При анализе результатов проведенного исследования выявлена тенденция увеличения количества осложнений в зависимости от возраста и пола: 26 (81%) человек находились в возрасте от 40 до 60 лет. Вероятно, этот факт связан с явлениями атрофии альвеолярной части нижней челюсти, а также особенностью соотношения губчатого и компактного вещества в указанном возрасте, что увеличивает риск повреждения НАН. Работа продемонстрировала преобладание данного осложнения у лиц женского пола в соотношении женщины/мужчины 3:1, что согласуется с данными литературы [5]. Указанные особенности, безусловно, могут являться дополнительным фактором риска при формировании имплантационного ложа у женщин после 50 лет.
Ключевым дифференциально-диагностическим признаком являлось отсутствие спонтанных и вызванных болевых ощущений у 100% пациентов 1-й группы. Все пациенты предъявляли жалобы на снижение чувствительности тканей (гипестезия), иннервируемых НАН, а 70% дополнительно испытывали различного вида парестезии в виде чувства «ползания мурашек» в этой области. Определялось незначительное снижение тактильной и температурной чувствительности тканей, а восприятие болевого раздражителя практически не отличалось от симметричной зоны. Площадь нарушения чувствительности в зоне иннервации НАН в среднем составила 11,4±2,96 см2.
Характерной особенностью пациентов 2-й группы являлось отсутствие у 82% пациентов или значительное и стойкое снижение у 18% пациентов чувствительности тканей к тактильным, температурным и болевым воздействиям в зоне иннервации НАН.
Во 2-й группе 18% пациентов основные жалобы предъявляли на боль в области нижней губы на стороне повреждения нерва. Боль имела спонтанный характер умеренной интенсивности по ВАШ (3-5 баллов). Также характерными жалобами являлись необычные ощущения постоянного характера в виде «ползания мурашек», «покалывания» и неприятных ощущений (дизестезия) при прикосновении к нижней губе, подбородочной области, при разговоре, приеме пищи. При проведении сенсорных тестов было выявлено выраженное снижение тактильной, болевой и температурной чувствительности тканей, иннервируемых НАН. Площадь нарушения чувствительности в зоне иннервации НАН составила в среднем 13,6±0,86 см2.
У пациентов обеих групп показатели порога ощущений (ПО) в зоне, иннервируемой НАН на стороне повреждения, статистически достоверно превышают предельные значения нормы. При клиническом обследовании это выражается снижением тактильной чувствительности. Явным межгрупповым отличием явился показатель порога боли (ПБ), статистически достоверно превышающий пределы нормы у всех пациентов 2-й группы, из них у 8 пациентов с болевым синдромом ПБ не определялся даже при максимально возможной интенсивности тестирующего раздражения, что свидетельствует о значительной степени повреждения нерва на стороне имплантации. Такого рода нарушение функции НАН соответствовало локализации дентального имплантата непосредственно в просвете нижнечелюстного канала и диагностировано у 69% от общего количества обследованных пациентов. В 1-й группе у всех пациентов изменений показателей ПБ и уровня выносливости боли (УВБ) не выявлено (рис. 3).
Рисунок 3. Результаты оценки порогов чувствительности (ПЧ) в зоне иннервации НАН на стороне повреждения.
Всем пациентам 1-й группы проводилось консервативное лечение, направленное на снижение отека и стимуляцию функции НАН, а также динамическое наблюдение у невролога. В течение 1-2 мес определялось полное восстановление чувствительности в зоне иннервации НАН.
Пациентам 2-й группы проводили удаление дентального имплантата из просвета нижнечелюстного канала по срокам обращения с последующим лечением у невролога. Благоприятный исход лечения при его своевременном проведении в максимально ранние сроки получен у пациентов 2-й группы без болевого синдрома, несмотря на локализацию дентального имплантата в просвете канала. У 10 пациентов 2-й группы, которым удаление имплантата было проведено в срок от 14 дней до 2 мес после повреждения НАН, восстановление функции нерва начиналось в ближайшем послеоперационном периоде и заканчивалось к 6-8 мес. При более позднем удалении дентального имплантата (у 2 пациентов через 6 мес после травмы) восстановление функции НАН в полном объеме наблюдалось только через 1 год.
Две пациентки без болевого синдрома отказались от лечения и дальнейшего наблюдения. У 4 пациенток с наличием болевого синдрома через 1 год сохранялись дизестезии с неприятным оттенком в области нижней губы. К этому сроку отмечалось восстановление болевой и температурной чувствительности, но не в полном объеме, с уменьшением площади гипестезии нижней губы до 5 см.
Проведенное исследование позволило определить тактику врача при нарушении функции НАН после дентальной имплантации (см. схему).
Схема 1. Схема. Тактика врача при нарушении функции нижнего альвеолярного нерва (НАН) после дентальной имплантации (ДИ).
Выводы
1. Появление после дентальной имплантации болевого синдрома и отсутствие всех видов чувствительности тканей в зоне иннервации НАН является показанием к удалению дентального имплантата.
2. Обязательным методом исследования у всех пациентов с нарушением функции НАН является компьютерная томография или дентальная объемная томография нижней челюсти для определения локализации дентального имплантата относительно нижнечелюстного канала.
3. При локализации дентального имплантата в просвете нижнечелюстного канала и наличии сенсорных нарушений показано удаление дентального имплантата из просвета канала в максимально ранний срок.
4. Обнаружение признаков нарушения функции НАН после дентальной имплантации является однозначным показанием для консультации и лечения у невролога.
5. При локализации дентального имплантата вне просвета нижнечелюстного канала, но при наличии клинических симптомов нарушения функции НАН, необходимо проведение консервативной терапии и динамическое наблюдение совместно с неврологом в течение 8 нед с обязательной фиксацией динамики осложнения.
Восстановление и лечение
В первом случае на самостоятельное восстановление уходит примерно 1 месяц, помощь врачей не нужна, поскольку нет анатомического повреждения. Симптомы второго проявляются спустя время — обычно 6-8 недель, поэтому восстановление может быть болезненным и неполным: на него потребуется более 2 месяцев. При третьей стадии повреждения нижнечелюстного нерва — лечение даёт результат только в начале и производится хирургическим путём, поскольку речь идёт о дегенерации с нарушении целостности. Потеря чувствительности, которая наблюдается у пациента более 3 месяцев — говорит о высокой вероятности ей потери навсегда. Повреждение нижнечелюстного нерва, последствия которого — отсутствие чувствительности нерва в течение года, приводят к необратимым изменениям. Уберечь от таких неприятных травм пациента сможет только профессионализм и ответственность врача, которые гарантируют специалисты нашей клиники Имплантмастер.
Автор:
Вероятность возникновения
Нижнечелюстной нервный пучок является фрагментом тройничного нерва. Он обеспечивает чувствительность внутриротовых и лицевых тканей, отвечает за сокращение мышц лица и зубочелюстного аппарата. Пучок состоит из двигательных и чувствительных волокон и ядер.
Нижний альвеолярный нерв (НАН) расположен в нижней челюсти и является одним из трех окончаний тройничного нерва. НАН граничит с корневой системой нижнечелюстной дуги. В связи с этим имеется высокий риск его повреждения при проведении стоматологического лечения.
Статистика повреждений нервов особенно высока в тот период, когда стоматологические операции проводились без применения современных технологий.
По последним данным частота случаев повреждения нерва при дентальной имплантации не превышает 3%. Из этого числа только 1,7% заканчиваются постоянной невропатией.
По мнению некоторых дантистов, указанные данные занижены, и процент повреждения НАН достигает 30%. В любом случае этому вопросу следует уделять достаточно внимания.