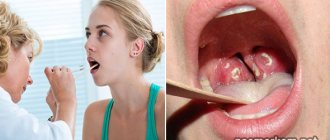
Наличие в горле белых комочков с неприятным запахом – это характерный симптом воспаления миндалин, имеющего вирусную или бактериальную природу. Чаще всего такой признак указывает на хронический тонзиллит (ангину). Обычно человек даже не подозревает о наличии гнойных шариков в горле до тех пор, пока они не начнут «выходить» вместе с мокротой при кашле или чихании.
Белые неприятно пахнущие шарики в миндалинах
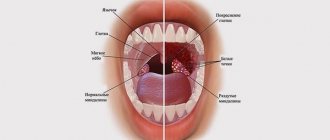
Это тонзиллярные пробки или камни, они формируются в лакунах – углублениях миндалин. Цвет, величина, форма, консистенция их зависит от состава. Чаще всего наблюдаются белые комочки мягкой консистенции, в некоторых случаях, если в составе есть соединения кальция, комочки могут быть плотными.
Белые комочки в лакунах образуются из отшелушившихся старых клеток слизистой, бактерий и незначительного количества остатков еды. Иногда в состав комочков входит гной, и тогда они приобретают неприятный запах и желтоватый оттенок.
Следует знать! Когда белые и желтые комочки появляются, у человека наблюдается ощущение присутствия инородного тела в области гланд, першение в горле и неприятный запах изо рта.
Причины появления
Специалисты утверждают, что появление белых комочков в горле – это следствие воспалительного процесса, например, хронического тонзиллита. Это инфекционная патология, которая развивается на фоне слабого иммунитета.
Провокаторами могут выступать:
- не долеченные до конца ангины;
- частое употребление холодных напитков;
- ОРВИ и ОРЗ;
- курение;
- алкоголизм;
- стрессы;
- отсутствие режима труда и отдыха;
- плохая экология;
- работа на вредном производстве.
Хронический тонзиллит вызывают в основном стрептококки и стафилококки, но иногда этот процесс могут спровоцировать:
- хламидии;
- микроплазмы;
- вирусы;
- грибки Кандида.
Однако точные причины появления в горле белых комочков до конца не известны, так как у одних людей они появляются в период обострения тонзиллита, а у других нет.
Согласно статистике, чаще белые комочки возникают в горле у мужчин.
Когда не обойтись без операции?
При отсутствии лечения патогенные бактерии способны настолько сильно поразить гланды, что за определенное время они перестают выполнять свою барьерную функцию и превращаются в источник инфекции, откуда она распространяется по всему организму и способна стать причиной поражения других органов.
В таких ситуациях на миндалинах образуются огромные блямбы, регулярно из горла выходят белые комочки, отвратительно пахнущие, и больному постоянно досаждает дискомфорт в глотке.
В таких ситуациях консервативная терапия часто уже не дает ожидаемых плодов, и отоларинголог может рекомендовать пациенту удаление гланд.
Эта операция носит название тонзилэктомии.
Данное хирургическое вмешательство проводится под местной анестезией и может выполняться как классическим хирургическим путем, так и силами более современных методов: лазерной, радиочастотной абляции и т.д. Процедура занимает немного времени и характеризуется коротким и простым реабилитационным периодом.
Если периодически или регулярно выходят из горла белые шарики, то нужно обратиться за консультацией к доктору, который назначит курс антибактериальных препаратов. Однако для предотвращения возникновения рецидива нужно провести ряд дополнительных мер.
В случае если образования на миндалинах достаточно большие, расположены слишком глубоко и доставляют дискомфорт, а также после проведения медикаментозной терапии снова появляются на гландах, то может потребоваться хирургическое вмешательство. Под местной анестезией, доктор проведет удаление пробок, а также очистит поверхность миндалин.
Возможные осложнения
Так как функция миндалин барьерная – они защищают нижние дыхательные пути от проникновения в них патогенной флоры, сбой в их работе может повлечь за собой большое количество негативных последствий. Кроме того, здоровые миндалины принимают непосредственное участие в синтезе лимфоцитов и в регуляции иммунных процессов. Когда миндалины поражены, они начинают работать против собственного организма, и поражать органы-мишени:
- сердце – сбои ритма, миокардит, эндокардит, тонзиллокардиальный синдром и прочее;
- почки – нефрит, пиелонефрит, гломерулонефрит;
- печень – холецистит, токсический гепатит;
- суставы;
- мочеполовые органы.
Также могут развиваться такие системные патологии как:
- ревматизм;
- псориаз;
- полиартрит;
- нейродермит и так далее.
В некоторых случаях патология может осложняться перитонзиллярным абсцессом, который требует незамедлительного лечения в условиях стационара.
Важно! После ангины или тонзиллита нужно через пару недель обязательно сдать кровь и пройти кардиограмму, чтобы исключить приобретение еще одного хронического заболевания на фоне тонзиллита.
Что нельзя делать?
Абсолютно запрещено выдавливать камни на гландах, предпринимать попытки выковырять их ватными палочками, зубной щеткой или другими предметами, поскольку это поможет убрать лишь незначительную часть образования, а вред нанесет организму большой.
В ходе подобных манипуляций больной травмирует слизистую оболочку и способствует продвижению пробок вглубь лакун.
Все это чревато как минимум возникновением болезненных ощущений и усугублением воспаления, а в худшем случае – заражением крови (сепсисом).
Симптоматические проявления
Хронический тонзиллит сопровождается следующими признаками:
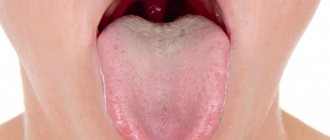
- Отхаркивание белых или гнойных комочков со зловонным запахом. Белые и желтые зловонные шарики отхаркиваются не только при кашле и чихании, но иногда даже при обычном разговоре. В большинстве случаев они имеют размер не больше спичечной головки, но могут быть и достаточно крупными.
- На поверхности миндалин можно наблюдать белые бляшки, но бывает, что они сосредотачиваются в глубоких слоях, и остаются незаметными.
- Пациент жалуется на постоянное першение в горле, особенно по утрам, иногда этот симптом может быть выражен так ярко, что человек начинает задыхаться.
- Боль в горле и покраснение мешает человеку нормально проглатывать слюну, а затем пищу и воду.
- Дискомфортное ощущения присутствия инородного тела в области миндалин, многие жалуются на ощущения большого комка в горле.
- Неприятный запах из ротовой полости, чаще всего он настолько выражен, что его ощущаются окружающие люди.
- Увеличение шейных лимфатических узлов.
- Общее недомогание, ломота.
- Непродуктивный кашель – человек старается откашляться, но у него не всегда получается.
Далеко не всегда при кашле откашливаются белые комочки, это может быть и густая слизкая масса. Из-за ее желеобразной консистенции ее сложно полностью откашлять. Однако человека могут и не беспокоить какие-либо другие признаки, кроме отходящих из горла комочков.
Чем опасно образование грибка в гайморовой пазухе
Чем разрастание грибковой колонии может быть опасно? В любом случае, не очень приятно, когда в тебе живет какой-либо паразит, плесень, гриб. Это реально паразит, который живет в полости гайморовой пазухи и отлично там себя чувствует. Помимо этого, мицетома опасна тем, что ухудшается кровоснабжение и кислородное снабжение головного мозга, поскольку нарушается работа функции носового дыхания. Человек банально начинает испытывать частичное кислородное голодание по причине мицетомы.
Плюс к этому, продукты жизнедеятельности грибка в гайморовой пазухе стекают в носоглотку, что может дополнительно приводить к дополнительным осложнениям вплоть до развития аллергии, провоцирования респираторных заболеваний. И, конечно — гайморит в хронической форме.
Роль КТ при исследовании мицетомы
Безусловно, хорошая компьютерная томограмма дает полную картину в гайморовых пазухах и является главным инструментом в постановке диагноза «мицетома» при обследовании пациента. КТ гайморовой пазухи показывает локализацию, размеры, объем поражения мицетомой (локальный объем или тотальное поражение полости грибком).
Фактически проведение компьютерной томографии является золотым стандартом диагностики при мицетоме на сегодняшний день.
Почему от них надо избавляться?
Поскольку наличие белых комочков в горле негативно отражаются на состоянии иммунной системы человека, и они могут дать толчок для развития осложнений и хронических патологий органов-мишеней, избавляться от них нужно обязательно.
Имейте ввиду! Помимо перечисленных выше осложнений, в ротовой полости нарушается баланс микрофлоры, и патогенные микроорганизмы начинают активно размножаться. При этом они могут проникать в органы пищеварительного тракта, и провоцировать язву, дисбактериоз и прочие патологии.
Общий подход к терапии
Для уточнения диагноза пациенту назначается:
- общий анализ крови;
- иммунограмма;
- ЭКГ;
- анализ мочи;
- мазок из глотки.
По результатам данных исследований врач может определить степень тяжести патологии и подобрать адекватную ситуации схему лечения.
Больной должен быть готов к тому, что лечение будет довольно длительным и комплексным. Схема лечения назначается сразу в нескольких направлениях:
- укрепление иммунной системы;
- полоскания и промывания горла;
- воздействие антибактериальными препаратами;
- физиотерапия.
Прежде чем лечить хронический тонзиллит необходимо избавиться от кариеса, так как кариозные зубы – это еще один источник инфицирования.
Кроме того, нужно наладить питание и пересмотреть режим дня. Рекомендуется следующее:
- больше проводить времени на свежем воздухе;
- употреблять больше овощей, фруктов, морепродуктов;
- принимать витаминные комплексы, особенно в осенне-зимний период;
- спать достаточное количество времени.
Неплохо посетить морской курорт.
Промывание с помощью шприца
Этот метод хоть и стар, но очень эффективен и распространен, особенно в районных поликлиниках. Процедура проводится следующим образом:
- К шприцу прикрепляется латунный сменный наконечник.
- Гортань пациента обрабатывается липокаином для уменьшения неприятных ощущений.
- Производится орошение лакун специальным раствором, с помощью которого гнойные пробки, белые комочки, бактерии и продукты их жизнедеятельности вымываются.
Процедура длится 10 минут и считается травмоопасной, так как канюлей можно повредить слизистую, если пациент дернется или если врач не имеет достаточно опыта. Кроме того, она будет сложной для тех, у кого рвотный рефлекс выражен особенно сильно. Более того, чтобы промыть извилистые ходы, одной процедуры будет недостаточно, потребуется 6-10 сеансов, но через пару процедур пациент будет легче их переносить.
Промывание с помощью аппарата Тонзилор
Вакуумное промывание при помощи аппарата Тонзилор – это более щадящий способ избавления от пробок и белых комочков. В этом случае используется ультразвук. Полный курс – 5 процедур, во время которых содержимое миндалин отсасывается.
Важно! Ремиссия после аппаратного промывания может длиться пару лет, а если в это время активно повышать иммунитет, то о белых комочках с неприятным запахом можно будет забыть навсегда.
Как проводится физиотерапия?
Промывание миндалин дает очень хороший эффект, если его сочетать с физиотерапевтическим лечением. Главной задачей физиотерапии является восстановить правильную работу миндалин и улучшить кровоснабжение лимфоузлов. Курс лечения – 10-12 процедур. Самыми популярными методами являются:
- Ультразвук. Этот метод имеет ряд противопоказаний, но он абсолютно безболезненный и хорошо купирует воспалительный процесс в миндалинах.
- Прогревание УВЧ. Ликвидирует отечность в зоне гланд и лимфатических узлов.
- УФ-облучение. Воспалительный процесс снимается при помощи ультрафиолетового излучения.
- Лазерная терапия. На миндалины воздействуют лазером, что приводит к полной ликвидации отечности и воспаления. Противопоказаний у метода нет.
Также могут быть рекомендованы ингаляции, электрофорез, магнитотерапия.
Медикаментозные средства
Медикаментозная терапия для укрепления иммунной системы предполагает прием следующих препаратов:
- Левамизол.
- Иммунофан.
- Изопринозин.
- Метилурацил.
- Бемитил.
- Иммуномакс.
Обратите внимание! Что касается витаминов, в основном назначается комплекс витаминов с большим содержанием витамина С. Также могут быть назначены антибактериальные средства, но только после анализа на чувствительность бактериальной флоры на компоненты препаратов.
Пока проводится тест на резистентность, пациенту назначаются антибиотики цефалоспориновой группы:
- Цефепи.
- Цефтиаксон.
Дозировка и длительность приема антибактериальных средств назначается только врачом.
Если консервативное лечение оказывается неэффективным, больному рекомендуется хирургическое вмешательство.
Как можно вылечить мицетому
Можно ли обойтись без оперативного вмешательства? Без оперативного вмешательства избавиться от грибка в гайморовой пазухе невозможно, скажу об этом сразу. Никакие таблетки, никакие капли «пляски с бубном» и все остальное не дадут должного лечебного эффекта. В первую очередь необходимо хирургическим путем убрать грибковое тело, убрать этот мицелий, убрать весь грибок из гайморовой пазухи.
Это можно делать как назальным хирургическим доступом, либо внутриротовым доступом.
Как происходит удаление грибка из гайморовой пазухи
При внутриротовом доступе в вестибулярной стенке гайморовой пазухи делается перфорация — доступ, и через это отверстие происходит эвакуация, т.е. удаление грибкового тела, грибного мицелия. Затем гайморова пазуха хорошо промывается, обрабатывается противогрибковыми и противомикробными препаратами и ушивается. В последующем пациенту назначается противогрибковая терапия.
Хирургическое удаление мицетомы показывает хорошие результаты на сегодняшний день, рецидивы крайне редки.
Лечение в домашних условиях
Если патология протекает в легкой форме, врач может посоветовать лечить ее в домашних условиях с помощью лекарственных средств или средств народной медицины. Однако, назначать их должен только специалист. Мероприятия, которые можно проводить дома:
- Промывание горла. Для этого можно использовать раствор Фурацилина, слабый раствор йода, раствор перекиси водорода, настой шалфея или ромашки. Жидкость нужно набрать в шприц без иглы, и направить струю на миндалины. Для того, чтобы жидкость не попала в дыхательные пути, голову следует наклонять вниз над раковиной. Процедуру проводят 5 раз в сутки, после нее не разрешается пить и принимать пищу в течение 40 минут.
- Ингаляции. Используются травяные отвары и настои – кора дуба, шалфей, эвкалипт, ромашка. В нагретую в посуде воду добавляется отвар лекарственных трав или несколько капель эфирного масла. Необходимо наклониться над посудой и накрыть голову полотенцем. Дышать надо глубоко, ртом. Лучше такие процедуры проводить перед сном. При повышенной температуре ингаляции запрещены.
- Полоскание горла. Незаменимые помощники в борьбе с белыми комочками в горле – это йод, соль и сода.
- Укрепление иммунной системы. Рекомендуется настойка эхинацеи или элеутерококка.