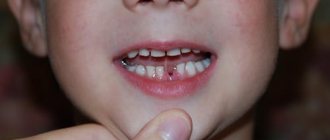
Воспаление лимфатических узлов чаще всего является следствием проникновения в организм инфекции. В большинстве случаев этот симптом указывает на наличие патологии тех или иных органов. Воспаление лимфоузлов на шее, симптомом которого является их заметное увеличение, характеризуется болезненными ощущениями в пораженном участке. Основная цель такой реакции — предотвращение распространения инфекции по организму.
В медицинской практике это воспаление называется лимфаденитом. При отсутствии своевременного квалифицированного лечения оно может перерасти в отдельное заболевание. Впоследствии оно приводит к серьезным осложнениям, представляющим большую опасность для жизни человека.
Задать вопрос
Немного о биопсии
Биопсия лимфатических узлов преследует две главные цели:
- Выявление онкологических заболеваний;
- Выявление инфекционного процесса в лимфоузлах.
Лимфатические узлы являются важным элементом иммунной системы организма, работая «барьерами» на пути лимфатических сосудов.
Лимфа проникает во все внутренние органы и ткани человека как раз посредством лимфососудов. Но вместе с лимфой могут проникать нежелательные бактерии и онкоклетки. И здесь лимфатические узлы задерживают онкоклетки. Такие лимфатические узлы называют регионарными.
Развиваясь, раковый очаг может давать метастазы, которые поражают, в первую очередь, рядом находящиеся органы. Онкологические заболевания легких и заболевания лимфопролиферативные чаще метастазируют в надключичные и шейные лимфатические узлы.
Диагностика лимфатических узлов дает возможность понять, есть ли в них патогенные клетки.
В большинстве случаев манипуляцию проводят с применением иглы и шприца. Такой процесс называется пункционной аспирационной биопсией.
Увеличиваясь, лимфатические узлы часто сигнализируют о наличии патологий, одни из которых:
- Поражение метастатическое;
- Лимфомы;
- Саркоидоз.
Применяя диагностическую методику, врач получает возможность определить оптимальную лечебную тактику. Методика высоко информативна, однако необходимо помнить: положительный результат исследования таковым и остается, но отрицательный может быть и ошибочным.
Последнее происходит чаще в вид того, что патогенные клетки просто не попадают в изъятый материал (биоптат).
После процедуры биоптат исследуют гистологически либо иммуногистохимически.
Проблема состоит в том, что для проведения названных исследований биоптата, полученного при пункционной манипуляции, недостаточно.
Эксцизионная биопсия лимфатических узлов является процедурой их удаления. Выполняется она через небольшие разрезы. В результате вмешательства лимфатический узел полностью удаляют, для обезболивания применяя анестезию местную.
После удаления лимфатического узла его направляют на гистологическое исследование.
Данный подход дает возможность:
- Выявления лимфом;
- Определения типа заболевания;
- Определения оптимальной лечебной тактики.
Если в результате выявлены клетки патогенные, применяют оперативное вмешательство.
Бактериальный лимфаденит
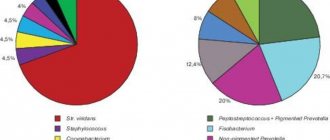
Лимфаденит имеет бактериальное, вирусное или онкологическое происхождение. Антибиотики необходимо принимать при заражении бактериями. Для установления точного диагноза врач назначает ряд клинических обследований.
Чтобы установить воспалительный процесс, необходимо провести анализ крови. В результатах повышены лимфоциты, а при бактерицидном воздействии – и лейкоциты, нейтрофилы и другие формы. СОЭ также увеличена из-за воспаления.
Для исключения других заболеваний, протекающих параллельно, назначается добавочный ряд анализов. Применяют инструментальные методы для определения лимфаденита и характеристики патологии (плотность, размеры и консистенция). Используются методы: ультразвуковое исследование, компьютерная томография и магниторезонансная томография.
Показания и противопоказания
В большинстве случаев процедура показана с целью выявления раковых опухолей.
Так при меланоме кожи проводят исследование сторожевых лимфатических узлов, расположенных в непосредственной близости к опухолевому очагу. Это помогает определить стадию болезни, а также определить лечебную тактику.
Подозрение на лимфому – еще одно показание. Когда лимфатический узел удален и изучен, врач имеет представление о точной разновидности патологии, что, в свою очередь, имеет решающее значение при выборе лечебной тактики.
Процедура может быть показана с целью выявления заболеваний неонкологических, таких как туберкулез, лимфаденопатия, саркоидоз и др.
Есть еще ряд показаний к проведению исследования:
- Отсутствие результата в длительном лечении увеличенных лимфоузлов;
- Увеличенные лимфатические узлы прощупываются при пальпации, но при этом отсутствуют болевые ощущения, присутствуют признаки интоксикации;
- Размер лимфатических узлов > 1 сантиметра.
Любое вмешательство имеет ряд противопоказаний. В случае с описываемой методикой ими становятся:
Кор-биопсия молочной железы
- Нагноение лимфатических узлах и соседних тканях;
- Плохая свертываемость крови;
- Искривление шейного отдела, некоторые иные.
Скорость оседания эритроцитов (СОЭ)
Что это такое.
Анализ крови, который показывает, с какой скоростью кровяные клетки оседают на дно пробирки в течение часа. Позволяет понять, есть ли у человека скрытое воспаление. СОЭ часто назначают вместе с общим анализов крови — о нем мы писали в предыдущей статье.
Как это работает.
Кровь — это клетки: красные эритроциты, белые лейкоциты и лимфоциты. Они плавают в плазме — солоноватой жидкости с растворенными в ней белками. Во время движения по сосудам все это непрерывно перемешивается, поэтому кровь напоминает красную краску. Но если оставить ее стоять в тонкой клинной пробирке-капилляре, кровь расслаивается: эритроциты и лейкоциты под действием силы тяжести опускаются на дно.
В норме клетки спускаются на дно медленно. Но если у человека началось воспаление, в его крови появляются защитные белки-иммуноглобулины и фибриноген — белок, который зашивает раны. Эти два белка прилипают к поверхности эритроцитов, так что они тонут быстрее. Если лаборант видит, что на дне капилляра преждевременно образовался красный осадок, он вправе заподозрить, что у человека скрытое воспаление. Но именно заподозрить: бывает, что СОЭ увеличивается и по другим, не связанным с воспалением причинам.
Зачем назначают.
СОЭ — неспецифический анализ. То есть он позволяет сказать, что где-то в организме идет воспаление, но почему оно случилось, не объясняет. Вывод об этом может сделать только врач после осмотра пациента: чтобы понять, в чем причина воспаления, чаще всего нужна дополнительная информация.
Как правило, врачи назначают СОЭ не просто так, а если уже подозревают, что где-то идет воспалительный процесс. Чаще всего такие пациенты жалуются на головную боль, температуру выше 37°С, боль в шее, плечах или в суставах, необъяснимую потерю веса или аппетита.
«СОЭ — показатель очень неспецифический, он может повышаться во многих случаях, —
рассказывает терапевт одной из клиник Москвы.
— Как правило, СОЭ назначают при ревматических болезнях — это системные заболевания, при которых иммунитет атакует собственные ткани пациента. Это системная красная волчанка, ревматоидный артрит, васкулиты. По степени выраженности процесса можно судить по величине СОЭ. Если норма СОЭ обычно до 25, то при этих заболеваниях показатель может быть 40 — это говорит о средней тяжести процесса. Если СОЭ поднимается до 80, процесс протекает еще тяжелее.»
Врач уточняет, что СОЭ может быть ценным показателем, если сопоставить его результаты с данными общего анализа крови. Если у пациента внезапно, на фоне общего благополучия и «спокойного» общего анализа крови обнаруживается огромный СОЭ в пределах 80-100, это заставляет задуматься о раковой опухоли. В некоторых, достаточно редких случаях, при таком СОЭ речь может идти о воспалительных заболеваниях, нагноении — но в первую очередь врач обязан задуматься именно об онкозаболевании.
СОЭ повышается и при пневмонии. Если речь о коронавирусной болезни, то этот анализ может отчасти говорить и о степени тяжести коронавирусной пневмонии. Потому что, если СОЭ повышен чуть выше нормы, до 27-30, воспалительный процесс умеренный. Если СОЭ 45-50, воспаление выражено больше. Но СОЭ — анализ неточный, потому что он может повышаться даже при кариесе зубов, беременности и многих других состояниях. Так что при коронавирусной болезни на него ориентироваться не стоит.
На что обратить внимание при выборе лаборатории.
В нашей стране и за рубежом анализ СОЭ делают разными методами. Во всем мире принят метод Вестергрена, при котором у пациента забирают 2 мл венозной крови. Этот метод считается самым надежным. В нашей стране СОЭ часто делают по методу Панченкова, когда у пациента забирают примерно 100 мкл капиллярной крови из пальца. Это проще и дешевле, но в капиллярной крови при заборе могут образовываться микросгустки, так что метод считается менее надежным.
Выбирая лабораторию, нужно обратить внимание, чтобы анализ крови на СОЭ делали именно из венозной крови по методу Вестергрена. Некоторые лаборатории пишут, что делают анализ по нему, но из капиллярной крови — скорее всего, это модификация метода Панченкова, а ее надежность никто не проверял.
Как правило, пациентам, которые сдают кровь по ОМС, то есть бесплатно, исследование проводят по методу Панченкова. Поэтому имеет смысл заранее уточнить у доктора, который направил на анализ, устроит ли его такой результат.
Как подготовиться.
За рубежом считается, что специально готовиться к анализу не нужно. Но в нашей стране принято сдавать анализ в первой половине дня и натощак, в крайнем случае — как минимум через три часа после последнего приема пищи — считается, что так анализ будет точнее, потому что в крови не будет ничего «лишнего».
Как понять результат.
В норме СОЭ отличается у людей разного пола и возраста, а еще зависит от того, каким методом выполнялся анализ. В целом, показатели похожи, но диапазон «нормы», который охватывает метод Вестергрена, шире, чем при методе Панченкова — в основном потому, что пробирка-капилляр, который используют в первом методе, длиннее, чем та, которую применяют во втором.
У здоровых взрослых мужчин моложе 60 лет СОЭ по методу Вестергрена должен находиться в пределах 2-15 мм/час, а у здоровых небеременных взрослых женщин — в пределах 2-20 мм/час. СОЭ повышается на 0,8 мм/ч каждые пять лет: у мужчин до 20, у женщин — до 30 мм/ч. У беременных женщин СОЭ повышается с 4 месяца беременности, а к моменту родов может достигать 40-50 мм/час — и это совершенно нормально.
СОЭ может быть как повышенным, так и пониженным. Высокий СОЭ, то есть 60-100 мм/ч и более — признак серьезных проблем: это может быть что угодно, от тяжелой бактериальной инфекции и ревматизма до опухолей и височного артериита. Умеренное повышение СОЭ, то есть 20-60 мм/ч, тоже может говорить об инфекции, а еще — об анемии, беременности или старении. Выявить точную причину можно только вместе с врачом.
При коронавирусной болезни измерять СОЭ тоже очень важно. Рост этого показателя может свидетельствовать о том, что к вирусу присоединилась бактериальная инфекция. Резкое падение СОЭ при COVID-19 тоже может быть признаком серьезного осложнения. Например, синдрома активации макрофагов — иммунологического нарушения, которое может возникать у больных коронавирусной болезнью детей.
Низкий СОЭ может указывать на повышенную вязкость крови. Такое бывает, например, при полицитемии, когда эритроцитов в крови становится слишком много, у людей, которые принимают нестероидные воспалительные препараты, и у спортсменов с высокими физическими нагрузками. Разбираться с низким СОЭ тоже нужно вместе с врачом.
Как выполняют
Пациенту необходимо подготовиться к процедуре заранее.
Для этого он должен сдать анализы и мочи, назначенные врачом. При выполнении исследования шейных лимфатических узлов может быть назначено рентгеновское обследование. Оно необходимо, чтобы исключить кифоз позвоночника.
Эксцизионная биопсия иначе именуется открытой: для ее проведения необходим доступ к лимфатическому узлу. Манипуляция проводится в операционной.
Перед вмешательством обрабатывают и обезболивают необходимую зону. Как уже мы отметили, чаще применяют анестезию местную, в ряде случаев может быть показан наркоз внутривенный.
В проекции лимфатического узла врач выполняет надрез кожи, после чего расслаивает ткани и дойдя до лимфатического узла, удаляет его.
После завершения манипуляции разрез ушивают. Длительность всей процедуры может колебаться от десяти минут до получаса. Все зависит от сложности.
Лимфодиссекция при раке желудка
Уже на 1-й стадии рака желудка у каждого 10-го пациента обнаруживается поражение ближайшей группы лимфатических узлов. На 2-й у каждого 3-го пациента наблюдается поражение уже несколько групп лимфоузлов. На 3-й стадии количество пациентов с множественным поражением достигает 90%. И даже при неинвазивной карциноме, на нулевой стадии, существует вероятность, что опухоль уже распространилась к ближайшим лимфоузлам (3% случаев).
Именно по причине такой статистики при раке желудка лимфодиссекция входит в стандарт оперативного лечения. Пораженные группы узлов удаляются вместе с желудком или его частью. Объем проводимой лимфодиссекции зависит от количества пораженных лимфоузлов. Прежде всего удаляются забрюшинные лимфоузлы.
Отправьте документы на почту Возможность проведения лечения рассмотрит главный врач клиники.
Что после?
Пациент получает рекомендации врача относительно периода восстановления. Обычно этот период протекает быстро и легко, серьезных ограничений не требует.
Результаты исследования готовы через неделю – десять дней после проведения процедуры. Это довольно долго, потому что процесс приготовления срезов трудоемок. К тому же иногда возникает необходимость уточнения диагноза посредством иммуногистохимии.
Получив из лаборатории заключение, врач ставит окончательный диагноз и назначает необходимое лечение.