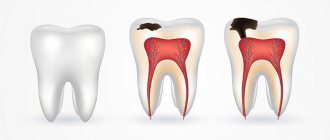
Механическое повреждение целостности зуба является достаточно распространенным видом травматизма. Наиболее часто таким повреждениям подвержены люди, ведущие активный образ жизни: спортсмены боевых видов искусств, автомобилисты и мотоциклисты, гиперактивные дети. Травмы зубов происходят по причине одномоментного силового воздействия твердых предметов на челюстную зону. Поскольку верхняя челюсть анатомически закрывает нижнюю, то сила удара чаще приходится на передние зубы верхнего ряда.
Бывают травмы и другого происхождения, к примеру, попадание твердой пищи, щелканье орехов или дурная привычка откусывать нитки. Некоторые травмы возникают при неграмотном стоматологическом обращении: неправильная установка штифта может привести к травме эмали, а неудачное движение хирурга при удалении одного зуба может привести к отколу или повреждению рядом стоящего. Словом, любое неосторожное обращение с тканью эмали может закончится ее повреждением.
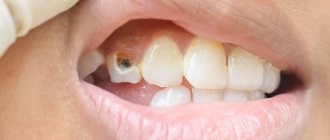
Нужно понимать, что ткани зуба не способны к регенерации (восстановлению), поэтому любая механическая травма, приведшая к повреждению и разрушению зуба, подлежит стоматологическому лечению. А вот способ и методики, которые используется при этом, полностью зависят от характера повреждений. Специалисты клиники “ЛидерСтом” могут предложить самые эффективные средства реставрации зубной коронки. При более глубоких корневых повреждениях на помощь придут профессиональные протезисты, которые смогут заменить разрушенную твердую ткань высококачественным имплантатом.
Пародонтит зуба — что это такое?
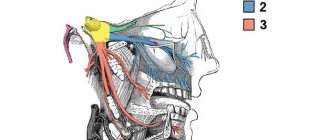
Пародонтом называют целый комплекс тканей, отвечающих за удержание зуба: соединительные волокна, сосуды, периодонт, десна, каналы и челюстная кость. Пародонтит — это воспаление тканей десны, которое быстро захватывает и остальной комплекс. В результате нарушается зубодесневое соединение, и зуб выпадает. Пародонтит — очень распространенное заболевание, которому подвержено более 95% жителей планеты в разных стадиях: от зачаточной формы периодонтита до запущенной, не поддающейся лечению.
Считается, что чаще всего патология проявляется у мужчин и женщин в возрасте от 30 до 40 лет и у подростов 16—18 лет. Однако заболевание может поразить любого человека независимо от пола и возраста, если не следить за состоянием полости рта и откладывать визит к стоматологу. Пародонтит поддается лечению только на ранних стадиях, при переходе в хроническую форму с ним не справится ни одна, даже самая современная, стоматология, поскольку ткани претерпели необратимые изменения.
Этиология периодонтита
Причинами периодонтита могут стать различные факторы.
- Микробы.
В полости рта любого человека обитают патогенные микроорганизмы, которые не приносят вреда при правильном питании и соблюдении правил гигиены. Но, если больной постоянно употребляет углеводы и пренебрегает использованием зубной нити, бактерии активно развиваются и постепенно поражают эмаль, дентин и добираются до тканей пародонта. - Генетическая предрасположенность.
Если на протяжении многих поколений все члены семьи страдали этим недугом, велика вероятность перенять эту предрасположенность. Наследственность играет большую роль в развитии пародонтита десен даже в том случае, если человек внимательно следит за гигиеной и правильно питается. - Механические повреждения десен.
Ушиб тканей вследствие неосторожности, неправильный прикус, при котором на конкретный участок десны оказывается повышенное давление, или завышенная пломба, из-за которой зуб усиленно давит на десну и повреждает ее. - Системные заболевания.
Болезни зубов и пародонтит могут вызвать патологии, не связанные с полостью рта, например вегето-сосудистая дистония, ВИЧ, сахарный диабет, гипертония и болезни ЖКТ. - Аутоиммунные заболевания.
Сниженный иммунитет, нарушения в работе эндокринной системы, гормональные сбои при беременности. - Некачественная работа стоматолога.
Повреждения тканей при лечении, неподходящая по размеру коронка, неправильно установленные брекеты и другие травмы тканей по вине врача могут спровоцировать пародонтит.
Среди приведенных факторов есть микробные причины развития пародонтита, а микробы, как известно, передаются от одного человека к другому. Так заразен ли пародонтит? Нет, напрямую, например воздушно-капельным путем или через слюну, заразиться патологией нельзя, а микробы, провоцирующие заболевание, есть у каждого человека — даже при передаче бактерий пародонтита от больного человека здоровому микробы не разовьются без дополнительных благоприятных обстоятельств: плохой гигиены полости рта, травм десны, предрасположенности или сопутствующих заболеваний.
Виды травм десен
- Механическая травма. Наиболее часто встречающийся вид повреждения. Причиной обычно становится внешнее физическое воздействие. Наиболее часто случаются такие травмы при падении, либо от наружного удара.
Не исключены повреждения на спортивных занятиях в силовых единоборствах — бокс, вольная борьба, дзюдо, карате и другие виды спорта. Травмы механического типа легче диагностируются, так как в большинстве случаев сопровождаются внешними повреждениями, такими, как синяки, кровоподтеки, и даже разрывами кожи.
- Химическая травма. Такая травма десен может быть результатом воздействия химически активных препаратов. Для невнимательного или торопящегося человека вполне приемлема ситуация, когда он может перепутать внешне похожие жидкости, к примеру, уксус и воду, или концентрированный раствор марганца и сок смородины. После подобного воздействия десна получают обширную травму.
Симптомы пародонтита у взрослых и детей
Обычно признаки пародонтита меняются в зависимости от стадии развития заболевания, но существуют и общие симптомы, характерные для всего периода патологии:
- неприятный постоянный запах изо рта, налет и зубной камень связаны с активной жизнедеятельностью бактерий;
- кровоточивость и более яркий цвет десен из-за воспаления тканей;
- повышенная чувствительность зубов, боль при жевании;
- густая вязкая слюна;
- увеличение лимфатических узлов;
- головная боль, слабость и вялость.
Стадии пародонтита
С каждой стадией зубной пародонтит развивается сильнее. К сожалению, чаще всего пациенты обращаются к врачу уже с тяжелой формой заболевания.
Пародонтит легкой степени тяжести
Наблюдается кровоточивость десен во время чистки зубов, небольшие пародонтальные карманы глубиной до 3 мм, слабый отек десны и изменение цвета — ткани выглядят рыхлыми и немного посиневшими. Начальная стадия протекает почти безболезненно и лечится всего за пару приемов у стоматолога.
Пародонтит средней степени тяжести
Десны кровоточат практически постоянно, появляются небольшие гнойные выделения. Десневые карманы увеличиваются и оголяют корни зубов, межзубные промежутки расширяются. Пациент ощущает распирание зуба и усиленное давление на десневую ткань. Вылечить пародонтит средней тяжести сложно, но вполне возможно, если приложить усилия и выполнять назначения врача.
Пародонтит в тяжелой степени
Десна полностью ослаблена, ткани рыхлые, отека нет. Сильная подвижность зубов и даже их выпадение. Костная ткань при пародонтите тяжелой степени истончается и атрофируется. Поражен весь комплекс — связки, мышцы, околозубные ткани и сосуды, питание зуба прекращается. Единственное, что может сделать специалист на этой стадии, — снять воспаление десен и рекомендовать удаление зубов для протезирования.
Разновидности
Выделяют несколько классификаций патологии. По степени поражения процесс распределяется на локальный (затрагивает 1 единицу) и генерализованным (от нескольких единиц до всей полости рта).
По Миллеру выделяют 4 класса:
- Патология распространяется по всей площади десневой ткани, но корни не обнажаются.
- Процесс с пародонтологической связки (прикрепление единицы к десне) и обнажает корни до 0,5 см.
- Уровень межзубных сосочков сильно опущен, шейки зубов обнажены.
- Корни оголены, часть костной ткани рассосалась, межзубные сосочки отсутствуют.
В конкретизации клинической картины рецессии десны помогает ее индекс, благодаря которому составляется классификация по степени тяжести процесса в процентном соотношении.
Индекс рассчитывается по специально выведенной формуле:
Индекс рецессии = кол-во единиц с оголенной шейкой/ кол-во едини у пациента × 100 %
Значение индекса базируется от 0 до 100%. Легкая ст. — до 25% (обнажение корней на 3 мм), средняя ст.– 26%-50% (до 5 мм), а тяжелая— свыше 51 % (от 5 мм).
Формы пародонтита
Виды пародонтита классифицируются на группы по разным признакам.
По месту развития:
- локализованный — маленький очаг поражения, затрагивающий только один зуб, а иногда и часть зуба, например корень; чаще всего возникает из-за механических повреждений тканей;
- генерализованный — поражение распространяется на группу зубов, десневую и костную ткани, поэтому кажется, что болит половина челюсти; частая причина — развитие бактерий и сниженный иммунитет.
По характеру протекания:
- острый — боль при пародонтите возникает внезапно, симптомы развиваются стремительно;
- хронический — запущенный пародонтит острой стадии переходит в хроническую форму, болезненные ощущения и другие симптомы практически исчезают, но заболевание продолжает прогрессировать и разрушать ткани.
Обострение пародонтита
Заболевание не протекает изолированно, пародонтит влияет на состояние всего организма. Даже если патология перешла из острой формы в хроническую и пациенту кажется, что боль прошла и недуг отступил, то губительное действие воспалительного процесса все равно продолжается. И запущенная хроническая стадия может не только обостриться, но и вызвать тяжелые осложнения пародонтита:
- остеомиелит — воспаление костной ткани;
- абсцесс и флегмону — образование гнойников и распространение гноя по тканям;
- заболевания легких — болезнетворные бактерии из полости рта попадают в легкие при дыхании;
- патологии сердца и сосудов — длительный воспалительный процесс отражается на работе сердца.
Диагностика пародонтита
Диагностика включает визуальный осмотр для определения наличия проблем и анализ жалоб для постановки предварительного диагноза. Затем пациент направляется на дополнительное обследование:
- ортопантомограмма — круговой снимок всей челюсти;
- рентгенограмма — рентген пародонтита на конкретном зубе с помощью прицельного снимка;
- пародонтограмма — измерение глубины пародонтальных карманов;
- анализ мочи и крови — определение инфекций и заболеваний в организме.
Симптомы заболевания схожи с признаками других стоматологических патологий, задача врача — поставить точный диагноз для эффективного лечения.
- При пародонтозе кровоточивость, отек десны и пародонтальные карманы отсутствуют, воспаления нет, поскольку основная причина — возрастные изменения, сахарный диабет и нарушения работы сердца. Подробнее о пародонтозе читайте в отдельной статье.
- При гингивите не наблюдаются пародонтальные карманы и подвижность зубов, нет оголения корней, а воспаление затрагивает только ткани десен. Узнайте о симптомах заболевания здесь.
- Стоматит сопровождается налетом на языке и язвочками на слизистой, кровоточивость и воспаление десен, подвижность зубов и оголение корней отсутствуют. О видах и признаках заболевания в отдельной статье.
Симптоматика
Опущение прилегающих краев десны и заметное увеличение длины зубов – очевидные симптомы, которые со временем не останавливаются в росте и усугублении проблемы. Патологический процесс начинает свой путь с одной или нескольких единиц, а если вовремя не определить диагноз и не начать лечиться, то следующим этапом будет поражение всей полости рта. Также, настораживающим признаком будет являться усиленная реакция зубов на температурные и пищевые раздражители. В области корней соседних единиц могут возникать щели, где будет застревать пища. Соответствующими условиями проявления заболевания будут -оголение цемента корня (заметен участок по цвету темнее эмали) и его повреждение кариесом, кровоточивость, подвижность и выпадение единиц. Поэтому, важно записаться к доктору на прием, как только станет заметно проявление патологии.
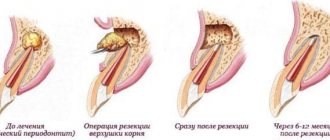
Лечение пародонтита
Лечение пародонтита на ранних стадиях заключается в удалении налета и зубных камней, чистке пародонтальных карманов и медикаментозной терапии: местной обработке тканей противовоспалительными средствами, приеме антибиотиков и укреплении иммунитета.
Заболевание средней и тяжелой степени требует комплексной терапии пародонтита. Помимо санации полости рта и приема лекарственных препаратов она включает шинирование зубов для удержания их от подвижности, хирургическое вмешательство для удаления гноя и пораженных тканей, консультацию с терапевтом, иммунологом и гастроэнтерологом для предотвращения рецидива; в случае запущенной формы заболевания — обследование у протезиста и последующего восстановления утраченных зубов с помощью коронок. Подробнее о лечении пародонтита читайте в нашей статье.
Стоматологи всегда нацелены на сохранение родных зубов пациента, но в случае тяжелого пародонтита зачастую единственное решение — удаление зубов. Не стоит доводить полость рта до такого состояния, обращение к врачу при первых симптомах заболевания дает стопроцентную вероятность выздоровления — ранние стадии пародонтита лечатся быстро и без осложнений. А регулярные визиты для профилактического осмотра и вовсе исключают появление любых стоматологических заболеваний.
Диагностика
Проводя дифференциальную диагностику, для определения лечебной методики доктор выявляет патогенез заболевания. Классифицируется происхождение рецессии десны для подбора соответствующего лечения:
- Травматическая. Патология затрагивает вестибулярную поверхность единиц. Уровень десневой ткани снижается на 1–2 мм и она не воспаляется, но реактивность на раздражители увеличивается.
- Симптоматическая. Затрагиваются все зубные поверхности зубов, а причиной является отсутствие должной гигиены. Поэтому есть симптомы в виде – воспаления и отечности десны, подвижности единиц.
- Физиологическая. Является последствием возрастных изменений, снижения тканевого тонуса. Протекает бессимптомно.
Также, специалист выполняет температурный тест (уточняя степень чувствительности) и рентген (состояние прикорневой костной ткани).
Способы лечения и исправления дефекта
В основном, как остановить рецессию десны, знает пародонтолог – специалист по слизистым и десневой ткани. Если он при диагностическом осмотре выявит причину патологии, нуждающуюся в коррекции смежным специалистом, то направится к ортодонту, ортопеду, хирургу, терапевту.
Способы устранения и корректировки патологии:
- Подбор правильных средств по уходу за зубами на дому. Активные действия пациента во время чистки могут привести к повреждению десны, значит следует подобрать правильную щетку и пасту. В помощь необходимо приобрести super-floss и ирригатор.
- Коррекция брекетов. Рецессия десны уйдет после того, как травмирующий фактор будет устранен и брекеты зафиксируются с учетом всех индивидуальных нюансов. Восстановятся межзубные сосочки и прилегающая десна.
- Проф. чистка полости рта. УЗ-чистка и Air Flowустранят мягкий налет и камни. Для развития патологии не останется благоприятных условий, что позволит избежать патологической симптоматики.
- Лекарственная терапия.Аппликации и повязки с НПВС и заживляющими препаратами, введение витаминов и антибиотиков, наложение саморассасывающихся мембран. Возможно полоскание травяными.
- Пломбирование. При совокупности пришеечного кариозного процесса и небольшого оголения шейки зуба, а также невоспаленной десны – возможно наложение пломбировочного материала. Достигается эстетическая реабилитация и снижение чувствительности.
- Плазмолифтинг. В десну пациента вводится состав из собственной крови (плазма с тромбоцитами и факторами роста). Восстановление тканей происходит быстро.
- Гиалуроновая кислота. Препарат взаимодействует с молекулами воды, насыщая и регенерируя мягкие ткани. В комплексе с плазмолифтингом достигается эффективный результат.
- Лечение коллагеном. Вживляются натуральные коллагеновые имплантаты, которые со временем рассасываются самостоятельно. При возрастной патологии данное лечение рецессии десны в СПБ очень результативно.
- Хирургическое вмешательство. Лоскутные операции, кюретаж устраняют лишние отложения из-под десны, а также осуществляют наращивание объема ткани здоровой слизистой пациента. Выполняют ее под местной анестезией.
- Туннельный метод. Наиболее атравматичная методика увеличения десневого объема. Трансплантат для пересадки берут с нёба пациента, где регенерация участка произойдет быстро и безболезненно.
- Шинирование — скрепление единиц стекловолоконной лентой. Такая манипуляция на некоторое время укрепит подвижные единицы.
- Пластика при рецессии десны (гингивопластика). Один из механизмов в области хирургии, чтобы нарастить ткань. Десневой лоскут по методу свободного соединительнотканного трансплантата (пластика) с бугра ВЧ или твердого нёба переносится на патологический участок.
- Физиотерапия.Ткани поддерживаются воздействиями магнитного тока, лазера, УФ-излучения. Улучшается кровоснабжение, функционирование, питание и обмен веществ в области мягкотканных структур.
- Имплантация с немедленной нагрузкой.Кардинальное решение проблемы в запущенной стадии. Удаляются поврежденные единицы и осуществляется комплексная имплантация с постановкой временного протеза.