Признаки невралгии тройничного нерва
Типичным признаком невралгии тройничного нерва является прозопатия – лицевая боль. Ощущения можно сравнить с ударом тока. Боль приступообразного характера длится 5-15 секунд и возникает резко. Локализуется она, как правило, в области нижней челюсти и скул, но может проявляться в любой части лица. Невралгия в тяжелой форме приводит к частичной или даже полной потере чувствительности.
Другие симптомы:
- нервный тик век;
- нарушение координации движений;
- повышение температуры тела;
- головная боль;
- озноб, лихорадка;
- общая слабость.
Невралгия тройничного нерва
Тригеминальная невралгия (ТН) — (синонимы: tic douloureux, или болезнь Фотергилла) является одной из самых распространенных лицевых болей (прозопалгий — (греч. prosopon (лицо) + algos (боль)) и относится к числу наиболее устойчивых болевых синдромов в клинической неврологии. ТН является типичным примером нейропатической боли и считается самым мучительным видом прозопалгии. ТН чаще всего имеет хроническое или рецидивирующее течение, гораздо труднее поддается лечению, чем многие другие типы хронической боли. Высокая интенсивность и стойкость тригеминальной невралгии, ее особый, часто мучительный характер, резистентность к традиционным методам обезболивания придают этой проблеме исключительную актуальность. По данным ВОЗ распространенность ТН составляет до 30–50 больных на 100 000 населения, а заболеваемость — 2–4 человека на 100 000 населения. ТН чаще встречается у женщин, чем у мужчин, дебютирует на пятом десятилетии жизни и в 60% случаев имеет правостороннюю локализацию. Причины ТН Наиболее частой причиной возникновения ТН является компрессия проксимальной части тригеминального корешка в пределах нескольких миллиметров от входа корешка в мост мозга (т. н. «входная зона корешка»). Примерно в 80% случаев происходит компрессия артериальным сосудом (чаще всего патологически извитой петлей верхней мозжечковой артерии). В остальных случаях таковая компрессия вызвана аневризмой базилярной артерии, объемными процессами в задней черепной ямке, опухолями мостомозжечкового угла и бляшками рассеянного склероза На экстракраниальном уровне основными факторами, приводящими к возникновению ТН, являются: туннельный синдром — компрессия в костном канале, по которому проходит нерв (чаще в подглазничном отверстии и нижней челюсти), связанная с его врожденной узостью, присоединением сосудистых заболеваний в пожилом возрасте, а также в результате хронического воспалительного процесса в смежных зонах (кариес, синуситы); местный одонтогенный или риногенный воспалительные процессы. Развитие ТН может провоцироваться инфекционными процессами, нейроэндокринными и аллергическими заболеваниями, демиелинизацией корешка тройничного нерва при рассеянном склерозе.
Клинические проявления ТН
Заболевание, в большинстве случаев, развивается на одной стороне, двусторонний процесс бывает крайне редко. Сначала болевые ощущения возникают в месте иннервации какой-либо из трех ветвей, в дальнейшем при прогрессировании болезни боль может постепенно охватывать участки лица, иннервируемые соседними ветвями. Локализация боли зависит от того какие ветви вовлечены в процесс:
- при поражении первой ветви болевые ощущения локализуются в области надбровной дуги, лба, виска, иногда боль возникает в веках и глазном яблоке;
- при возникновении патологического процесса во второй ветви болевые ощущения возникают в верхней губе, крыле носа, в проекции скуловой кости, верхней части щеки, верхней челюсти и небе;
- при поражении третьей ветви болевая зона локализируется в нижней губе, подбородке, щеке, нижней челюсти, половине языка и мягкого неба.
Систематика тригеминальных прозопалгий
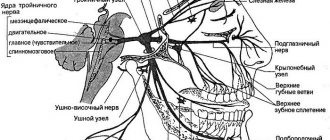
С точки зрения топической диагностики, развитие любой формы тригеминальной прозопалгии связано с поражением периферического тригеминального нейрона — периферических тригеминальных ветвей, сенсорного тригеминального ганглия (расположенного на основании черепа), следующего за ним в направлении ствола мозга сенсорного корешка тройничного нерва, а также входящих в ствол мозга сенсорных тригеминальных волокон и сенсорных ядер тройничного нерва. В зависимости от воздействия патологического процесса на соответствующий отдел тригеминальной системы выделяют ТН преимущественно центрального и периферического генеза. В возникновении ТН центрального генеза большую роль играют нейроэндокринные, иммунологические и сосудистые факторы, которые приводят к нарушению реактивности корково-подкорковых структур и формированию очага патологической активности в ЦНС. В патогенезе ТН периферического уровня большую роль играют компрессионный фактор, инфекции, травмы, аллергические реакции, одонтогенные процессы. Несмотря на различие симптоматологии клинических форм тригеминальных прозопалгий, основное значение для их дифференциации имеют особенности лицевой боли, в одних случаях — проявляющейся продолжительной (постоянной) болью, а в других — в виде пароксизмов боли. Пароксизмальные формы тригеминальной боли традиционно обозначаются невралгией, а непароксизмальные формы — невропатией тройничного нерва. Указанные формы лицевой боли — невралгия и невропатия тройничного нерва — принципиально различаются между собой по подходам к лечению. Деафферентационная тригеминальная невропатия (прозопалгия)
Деафферентационная лицевая боль (прозопалгия) — наиболее тяжелая форма тригеминального поражения, проявляющаяся высокоинтенсивной, нередко резистентной к консервативной терапии лицевой болью и выраженной сенсорной недостаточностью. Развивается в результате значительного повреждения (разрушения) периферических или центральных структур тригеминальной системы. Понятие «деафферентационные тригеминальные прозопалгии», в качестве обобщающего синдромологического определения, было предложено Ю. В. Грачевым и Ю. А. Григоряном (1995) для обозначения особой формы лицевых болей, развивающихся в результате деафферентации в сенсорной системе тройничного нерва. Патофизиологический термин «деафферентация» (де- + лат. afferentis приносящий), в буквальном смысле означает разобщение рецепторных зон периферических нервов с центральными сенсорными структурами, вследствие нарушения целостности или проводимости нервных волокон. Типичными периферическими формами деафферентационных тригеминальных прозопалгий являются постгерпетические, опухолевые и ятрогенно обусловленные лицевые боли (вызванные деструкцией ганглия и корешка тройничного нерва), а центральными — две достаточно редкие формы, обусловленные сирингобульбией и инфарктом продолговатого мозга.
Диагностика ТН
План клинического опроса при обследовании больных с лицевой болью. Описание болевых ощущений:
- Локализация боли
- Временная характеристика боли (приступообразная/неприступообразная, продолжительная)
- Частота болевых приступов
- Интенсивность боли
- Сенсорный характер боли
- Другие ощущения, сопровождающие лицевую боль (ассациированные признаки)
- Условия и время возникновения боли
- Лекарственные средства (другие факторы), уменьшающие или устраняющие боль
Анамнестические данные:
- Длительность заболевания
- Условия развития первого обострения
- Характер течения прозопалгии (острое, рецидивирующее, непрерывное)
- Частота обострений прозопалгии
- Предшествующее лечение
- Нарушения (неврологические, соматические), сопутствующие развитию заболевания.
При проведении пальпаторного исследования лицевой области необходимо различать «невралгический» и «миофасциальный триггер» (англ. trigger — курок). Невралгические триггерные точки или зоны (у больных с тригеминальной невралгией) представляют собой сверхвозбудимые участки кожи и слизистой оболочки, при механическом раздражении которых, включая легкое касание, возникает болевой приступ. В то же время сильное давление, обычно осуществляемое самим же больным, не только не вызывает боль, но в ряде случаев приводит к уменьшению или исчезновению боли. Миофасциальные триггерные точки (по сути — болевые точки) расположены в мягких тканях лица в проекции жевательных мышц. «Надавливание» на них сопровождается локализованной или иррадиирующей болезненностью.
Лечение ТН Основными направлениями медикаментозной терапии являются:
- устранение причины ТН, если она известна (лечение больных зубов, воспалительных процессов смежных зон и др.),
- проведение симптоматического лечения (купирование болевого синдрома).
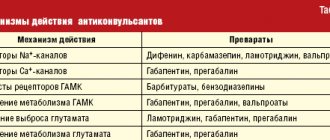
- Препаратами выбора для лечения ТН являются антиконвульсанты, а карбамазепин стал одним из первых препаратов, официально зарегистрированных для лечения этого состояния.
В начале 90-х годов прошлого столетия появилась новая генерация противоэпилептических препаратов, и теперь антиконвульсанты обычно делят на препараты первого и второго поколения. Препараты первого поколения практически не рассматриваются в качестве первой линии терапии НБ (за исключением карбамазепина при ТН). К антиконвульсантам второго поколения относятся прегабалин (Лирика), габапентин (Нейронтин, Габагамма, Тебантин), ламотриджин (Ламиктал), окскарбазепин (Трилептал), топирамат (Топамакс), леветирацетам (Кеппра), тиагабин (Габитрил), зонисамид (Зонегран), вигабатрин (Сабрил), фелбамат (Талокса). Эти препараты имеют более благоприятные фармакокинетические характеристики и профили безопасности, а также низкий риск лекарственных взаимодействий по сравнению с антиконвульсантами первого поколения. Согласно рекомендациям Европейской федерации неврологических сообществ (2009) фармакотерапия ТН основана, прежде всего, на использовании предложенного С. Блюмом в 1962 году карбамазепина (Финлепсина, Тегретола) (200–1200 мг/сутки), который является препаратом первого выбора (уровень доказательности A). Противоболевое действие этого препарата обусловлено, главным образом, его способностью уменьшать проницаемость для натрия мембран нейронов, участвующих в ноцицептивных реакциях. Обычно назначается следующая схема лечения карбамазепином:в первые два дня суточная доза составляет 200 мг (по 1/2 таблетки утром и вечером), затем в течение двух дней суточная доза увеличивается до 400 мг (утром и вечером), а после этого — до 600 мг (по 1 таблетке утром, в обед и вечером). Габапентин (Нейронтин) — первый в мире препарат, который был зарегистрирован для лечения всех видов нейропатической боли. Во многих исследованиях была показана эффективность габапентина у больных с ТН, не отвечающих на лечение другими средствами (карбамазепин, фенитоин, вальпроаты, амитриптилин); при этом в большинстве случаев наблюдалось полное купирование болевого синдрома. Терапевтическая доза составляет от 1800 до 3600 мг/сутки. Препарат принимают 3 раза в сутки по следующей схеме: 1-я неделя — 900 мг/сутки, 2-я неделя — 1800 мг/сутки, 3-я неделя — 2400 мг/сутки, 4-я неделя — 3600 мг/сутки. Недавно были опубликованы результаты открытого проспективного 12-месячного исследования 53 пациентов с ТН, в котором оценивалась эффективность прегабалина (Лирики) в дозе 150–600 мг/сутки. Лечение прегабалином привело к обезболиванию или, по крайней мере, к 50%-му снижению интенсивности боли у 25% и 49% пациентов соответственно. Впервые об использовании леветирацетама (Кеппра) при лечении ТН сообщили в 2004 году K. R. Edwards et al. Свойства этого препарата особенно подходят для лечения пациентов с ТН с тяжелой болью, нуждающихся в быстром ответе на терапию. В отличие от других антиконвульсантов, особенно карбамазепина, в метаболизм леветирацетама не вовлечена система печеночного цитохрома Р450 и препарат экскретируется через почки. Кроме того, данный препарат характеризуется благоприятным терапевтическим индексом и имеет незначительное число неблагоприятных побочных эффектов (что является основной проблемой при использовании препаратов для лечения ТН). В 10-недельном проспективном открытом исследовании показано, что для лечения ТН по сравнению с терапией эпилепсии были необходимы более высокие дозы леветирацетама, составляющих 3000–5000 мг/день (50–60 мг/кг/день), которые, тем не менее, не вызвали значительных побочных эффектов. Это обстоятельство свидетельствует о перспективе использования этого лекарственного средства для лечения ТН. С 1970-х годов прошлого столетия для лечения ТН стали использовать антидепрессанты. В настоящее время доказана эффективность использования трициклических антидепрессантов (ТЦА) при лечении ТН. Патогенетическое лечение больных с ТН включает применение препаратов нейрометаболического, нейротрофического, антиоксидантного, антигипоксантного действия. В последние годы обнаружена высокая эффективность использования метаболических препаратов. При лечении пациентов с ТН показана высокая эффективность препарата метаболического действия Актовегина — депротеинизированного деривата из крови молодых телят. Основное действие этого препарата заключается в стабилизации энергетического потенциала клеток. Актовегин обладает также антигипоксическим эффектом, являясь непрямым антиоксидантом. Кроме того, действие Актовегина проявляется непрямым вазоактивным и реологическим эффектами за счет повышения капиллярного кровотока, снижения периферического сосудистого сопротивления и улучшения перфузии органов и тканей. В период приступа целесообразно применение Актовегина внутривенно медленно струйно или капельно в течение 10 дней в дозе 400–600 мг/сутки. В межприступном периоде препарат назначается внутрь в дозе 200 мг 3 раза в сутки на протяжении 1–3 месяцев. К патогенетическому лечению больных с ТН можно отнести применение высоких доз витаминов группы B в составе поликомпонентных препаратов, что обусловлено их полимодальным нейротропным действием (влиянием на обмен веществ, метаболизм медиаторов, передачу возбуждения в нервной системе), а также способностью существенно улучшать регенерацию нервов. Кроме того, витамины группы B обладают анальгезирующей активностью. К таким препаратам, в частности, относятся Мильгамма, Нейромультивит, Нейробион. До настоящего времени подбор анальгезирующей терапии НБ является скорее искусством, чем наукой, поскольку выбор препаратов осуществляется в основном эмпирически. Нередки ситуации, когда применение одного препарата оказывается недостаточно эффективным и возникает потребность в комбинации лекарственных средств. Назначение «рациональной полифармакотерапии» (одновременное применение препаратов, обладающих нейротропным, нейрометаболическим и анальгезирующим механизмами действия) позволяет повысить эффективность лечения при меньших дозировках препаратов и меньшем количестве побочных эффектов.
Дифференцированные лечебные подходы при пароксизмальных и непароксизмальных тригеминальных прозопалгиях.
Дифференцированные лечебные подходы при пароксизмальных и непароксизмальных тригеминальных прозопалгиях
| Пароксизмальная приступообразная лицевая боль Длительность болевых приступов: от нескольких секунд (мгновенная боль») до нескольких минут | Непароксизмальная (продолжительная) лицевая боль |
| Клинические формы Неврлалгия тройничного нерва — типичная тригеминальная невралгия — тригеминальная невралгия с невропатическими проявлениями (после проведения «лечебных блокад») — тригеминальная невралгия при рассеянном склерозе — симптоматическая тригеминальная невралгия при опухолях основания черепа и мозга | Клинические формы Невропатия тройничного нерва — одонтогенная — травматическая — герпетическая(включая постгерпетическую невралгию) — аутоиммунная (при системных ревматических заболеваниях) Деафферентационная тригеминальная прозопалгия (высокоинтенсиная постоянная боль) — ятрогенная («деструкционная») — постгерпетическая — опухолевая |
| Основные лечебные подходы — карбамазепин – базисный препарат, способствующий подавлению болевых приступов — Мильгамма, Мильгамма-композитум Физиотерапия, рефлексотерапия — При неэффективности конскервативного лечения типичной тригеминальной невралгии – нейрохирургическая декомпрессия корешка тройничного нерва | Основные лечебные подходы — НПВП (диклофенак, ибупрофен, мелоксикам) — габапентин (Габамма) – при герпетической и травматической невропатии, деафферентационной прозопалгии — амитриптилин – при герпетической невропатии (постгерпетической невралгии) — Мильгамма, Мильгамма композитум — Физиотерапия, рефлексотерапия |
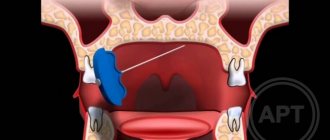
Пациентам, длительно страдающим от непереносимой боли, и при неэффективности консервативной терапии в случае классической ТН рекомендуется хирургическое лечение. В настоящее время используются следующие подходы:
- хирургическая микроваскулярная декомпрессия;
- стереотаксическая лучевая терапия, гамма-нож;
- чрескожная баллонная микрокомпрессия;
- чрескожный глицериновый ризолизис ;
- чрескожное радиочастотное лечение Гассерова узла.
В заключение заметим, что лечение ТН должно носить мультидисциплинарный характер, при этом c пациентом должны быть обсуждены выбор различных методов лечения и риски возможных осложнений.
Причины невралгии
В отличие от неврита, который относится к воспалительным заболеваниям, невралгия таковой не является. Неврит развивается на фоне вируса и инфекции. Невралгия же возникает ввиду механического воздействия на тройничный нерв, спровоцированного разными факторами.
- Травмы головы со смещением костей черепа.
- Опухоли разной этиологии, которые, увеличиваясь, сдавливают тройничный нерв.
- Дефекты прикуса и другие аномалии зубочелюстной области.
- Болезни сосудов, находящихся в непосредственной близости к тройничному нерву.
- Хронический гайморит и отит.
- Врачебная ошибка при удалении зуба.
- Спровоцировать невралгию могут инфекции, в числе которых пародонтит, стоматит, герпес, сифилис.
Переохлаждение не вызывает невралгию, но затрудняет лечение. Отрицательно сказываются на терапии невроз, нарушение обмена веществ, сахарный диабет и прочие хронические патологии.
Разновидности невралгии
Невралгия, развившаяся в результате вирусов и других заболеваний, называется вторичной. Первичной или идиопатической считается болезнь, вызванная сдавливанием нерва. По локализации она бывает односторонней и двусторонней. При односторонней невралгии поражается одна ветвь нерва, при двусторонней – несколько.
По характеру течения заболевание бывает острым и хроническим. При острой невралгии пациент испытывает частую и сильную боль. Если патологию не лечить, она переходит в хроническую стадию, когда обострение сменяется периодами ремиссии.
Постгерпетическая невралгия развивается после герпеса и отличается от классической характером боли, которая может не проходить в течение нескольких часов. Атипичная форма невралгии – это психосоматическое заболевание, спровоцировать которое может стресс, депрессия, нервное истощение.
Методы диагностики невралгии
Диагностируется заболевание разными методами, которые позволяют установить и его причину:
- визуальный осмотр и опрос больного;
- рентгенография;
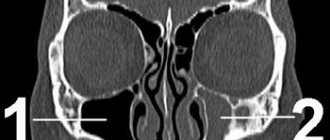
- МРТ головы;
- биохимические исследования крови и мочи;
- электромиография.
Для уточнения диагноза невролог часто обращается к врачам других специальностей – отоларингологу, окулисту, ортодонту. Делается это, чтобы исключить заболевания, для которых типична такая же симптоматика.
Медикаментозное лечение невралгии
Эффективное лечение возможно только при применении комплексной медикаментозной схемы. В первую очередь назначаются противосудорожные препараты. К ним иногда добавляют антигистаминные и местные анальгетики для купирования острых приступов боли. Дефицит гамма-аминомасляной кислоты восполнит фенибут и подобные ему неотропные средства. При обострении могут быть назначены антидепрессанты. Если заболевание спровоцировано вирусной инфекцией, больному выписывают нестероидные противовирусные и антибактериальные препараты.
Другие методы лечения
Для устранения болевого синдрома назначают физиотерапевтические процедуры: иглоукалывание, магнитотерапию, ультрафонофорез. Хорошим дополнением к медикаментозному лечению является массаж головы и лица. Если консервативные методы лечения не принесли должного эффекта, пациенту может быть назначена малоинвазивная операция – микрохирургическая декомпрессия, радиохирургия или чрескожная деструкция.
Невралгия тройничного нерва не только болезненна, но и влечет за собой проблемы с коммуникативными способностями пациента. Постоянно ожидая приступов боли, человек самоизолируется от окружающих, замыкается в себе, становится раздражительным и депрессивным. Прогноз же лечения благоприятный. Шансы на полное выздоровление повышаются при обращении пациента к врачу на ранней стадии развития невралгии, при появлении первых симптомов.
Поражения тройничного нерва
Невралгия тройничного нерва — различают две формы невралгии: первичную (идиопатическая, типичная, эссенциальная), вторичную (симптоматическую). Первичная невралгия тройничного нерва развивается самостоятельно, без какой-либо зависимости от уже существующего в организме патологического процесса или состояния. Вторичная невралгия по своей сути является осложнением уже имеющегося заболевания, т.е. является симптомокомплексом болезни.
КЛИНИЧЕСКАЯ КАРТИНА
Невралгия тройничного нерва характеризуется появлением интенсивных болевых приступов. Локализация боли определяется зоной иннервации пораженной ветви тройничного нерва. Длительность болевого приступа колеблется от нескольких секунд до нескольких минут. Приступ возникает внезапно, так же, как и прекращается. Межприступный период характеризуется отсутствием боли. Обычно болевой приступ сопровождается рефлекторным сокращением мышц лица (мимических и жевательных) и вегетативными проявлениями, такими, как гиперсаливация, слезотечение, гиперемия лица. В процессе болевого приступа больные могут принимать вынужденные позы, приносящие облегчение, иногда задерживают дыхание, либо усиленно дышат. Для снижении интенсивности больные сдавливают или растирают болезненную область пальцами рук. Механическое либо температурное раздражение триггерных зон, иннервирующихся ветвями тройничного нерва, может спровоцировать развитие болевого приступа. К таким зонам относятся участки кожи лица, слизистых оболочек, а также зубы. В большинстве случаев триггерные участки расположены в области десен и вокруг рта.
Невралгия глазного нерва встречается в очень редких случаях. Обычно данное заболевание путают с другими заболеваниями, которые проявляются сходными симптомами. Такими заболеваниями могут быть местный воспалительный процесс, фронтит и т.д. Более часто невралгия тройничного нерва захватывает верхнечелюстной или нижнечелюстной нервы. Во время болевого приступа, либо сразу последнего определяются болевые точки, располагающиеся в местах выхода ветвей тройничного нерва. Кроме этого в местах иннервации в ряде случаев обнаруживаются участки гиперестезии. При объективном обследовании в межприступном периоде органической симптоматики заболевания не выявляется. В период приступа боль может носить различный характер: жгучая, рвущая, режущая, стреляющая, колющая, «бьющая током». Болевые приступы могут быть не единичными, а с небольшим интервалом следовать друг за другом.
Продолжительность ремиссии находится в пределах от нескольких месяцев до нескольких лет. Она способна возникать спонтанно, но чаще в результате проводимого лечения. Одним из методов лечения является алкоголизация периферических ветвей тройничного нерва. При этом ремиссия наступает быстро. При повторной алкоголизации эффективность лечения уменьшается, сокращается длительность периода ремиссии. Осложнением алкоголизации является присоединение ятрогенного неврита тройничного нерва, развивающегося в результате деструктивных изменений в данном нерве.
СИМПТОМЫ
При повреждении или поражении ядра спинномозгового пути развивается нарушение чувствительности сегментарного типа. В некоторых случаях возможна утрата болевой и температурной чувствительности при одновременном сохранении глубоких видов чувстви тельности, таких как чувство вибрации, давления и другие. Данный феномен носит название диссоциированного расстройства чувствительности.
В случае раздражения двигательных нейронов тройничного нерва развивается тризм, т. е. напряжение жевательных мышц тонического характера. Тризм характеризуется крепким сжатием зубов верхней и нижней челюсти, сильным напряжением жевательной мускулатуры. При пальпации жевательные мышцы очень твердые. Кроме того, характерно наличие ярко выраженного нервно-психического напряжения. Длительный стойкий тризм приводит к истощению больного.
В случае развития воспаления лицевого нерва характерным симптомом является появление боли в половине лица, соответствующей стороне развития воспаления. В большинстве случаев боль локализуется в области уха и за сосцевидным отростком. В более редких случаях боль локализуется в области верхней и нижней губ, лба, нижней челюсти. Односторонний парез или паралич жевательных мышц возникает при поражении двигательного ядра тройничного нерва или двигательных волокон нижнечелюстного нерва на той же стороне. Для данной патологии характерно открытие рта со стороны жевательных мышц с нарушенной двигательной иннервацией. В случае двустороннего поражения тех же нервных образований происходит отвисание нижней челюсти.
ЛЕЧЕНИЕ
Лечение должно производиться исключительно врачом-неврологом. Самолечение недопустимо. При малой длительности заболевания больным назначаются противосудорожные препараты. В случае неэффективности лекарственной терапии используют хирургические методы лечения.