Брекеты – это металлические замочки, которые крепятся на зубах. Но сами по себе они не исправляют положение зубов – это делает брекет-система. Главный элемент системы – дуга. Именно она оказывает воздействие на зубы, заставляя их перемещаться. Для этого дугу в процессе лечения меняют несколько раз.
Дуги для брекетов изготавливают из металлического сплава. Чаще всего это никель и титан или титан и молибден. По желанию пациента можно выбрать дугу с напылением белого цвета – она визуально хорошо сочетается с керамическими или сапфировыми брекетами и почти незаметна. Правда, белое покрытие быстро стирается, поэтому такую дугу можно рассматривать скорее как вариант для особого случая, например на свадьбу или выпускной.
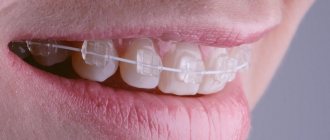
С белой дугой прозрачные брекеты почти незаметны
Основные свойства дуги:
- Прочность. Брекеты могут отклеиваться от зубов, особенно если не соблюдать правила питания (грызть орехи, сухари). А вот сломать или погнуть дугу почти невозможно.
- Гибкость и упругость. Независимо от того, какое положение приняла дуга, она будет стремиться к первоначальной своей форме, похожей на половинку овала (кроме дуги лингвальных брекетов – она повторяет форму правильного зубного ряда не снаружи, а изнутри, поэтому выглядит иначе).
Как бы ни была изогнута дуга в начале лечения, она стремится вернуть свою форму
- Гипоаллергенность. Дуга выполнена из материала, не вызывающего аллергии и металлического привкуса во рту. Она не магнитится, не «звенит» в аэропорту при прохождении контроля.
Почему дуги разные по форме сечения?
Все дуги у вестибулярных брекет-систем различаются по толщине и форме сечения. И эта разница важна в процессе исправления прикуса.
Дуги различаются по толщине и сечению
В начале лечения устанавливают дугу с круглым сечением. Она же самая тонкая. Ее вставляют в пазы брекета, которые изнутри имеют прямоугольную форму. Поэтому круглая дуга заполняет пазы не полностью.
Дело в том, что к началу лечения зубы пациента находятся в неправильном положении уже 10–20 лет или даже дольше (смотря сколько времени прошло от момента формирования постоянного прикуса). Поэтому в первый месяц лечения нельзя оказывать на них слишком сильное воздействие – это причинит большой дискомфорт. Сначала зубы нужно лишь начать передвигать.
Чем тоньше дуга, тем меньше места она занимает в пазах брекетов и мягче воздействует на зубы
После 1–2 месяцев ношения брекетов корни зубов уже находятся в более подвижном состоянии. Многие пациенты испытывают ощущение, как будто зубы шатаются. Это верно лишь отчасти: зубы действительно перемещаются, но расшатывание ограничено брекет-системой и переживать о нем не стоит.
Зато теперь можно устанавливать более жесткую дугу с квадратным сечением. Она заполняет пазы брекетов более плотно, но все равно не полностью. Квадратные дуги используют несколько месяцев на основном этапе лечения.
Квадратная дуга брекетов
На завершающем этапе настает черед прямоугольной дуги – самой толстой и жесткой. Она полностью заполняет пазы брекетов, фиксируя положение зубов. Такую дугу надевают, когда достигнут желаемый результат. Ее функция – стабилизировать зубы.
Брекеты нельзя снимать сразу после выравнивания зубов. Нужно пройти еще один этап лечения, чтобы закрепить результат. Пациенты эмоционально сложно переживают этот этап: зубы уже ровные, но брекеты не снимают и дуга при этом толстая и заметная. Но это необходимо для полноценного лечения.
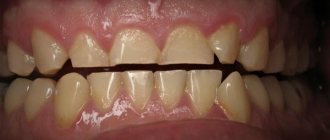
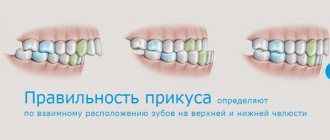
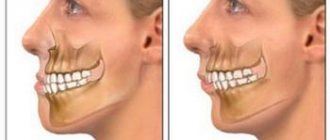
Неправильный прикус
Положение зубных дуг относительно центральной окклюзии в стоматологической практике называют прикусом. В медицинской практике бывает два вида прикусов – физиологический и аномальный. Для первого типа характерно то, что верхний зубной ряд прикрывает нижний. При наличии аномального прикуса соотношение верхней и нижней дуги нарушено. Всего выделяют 4 аномалии прикуса:
- открытый;
- перекрестный;
- дистальный;
- мезиальный;
- глубокий прикус.
Важно вовремя менять дугу
На каждом этапе лечения нужно получить определенный результат. Как только он достигнут и зубы приняли новое положение, дуга больше не работает. И если вы часто откладываете приемы у врача, каждая неделя просрочки продлевает все лечение.
Слишком долгое ношение одной дуги не вредит зубам, но оно не имеет смысла.
Лечение у ортодонта требует самодисциплины. Приготовьтесь к тому, что придется подстраивать свое расписание под приемы у врача. И помните, что все это делается ради здоровья и красивой улыбки. А это самый лучший стимул!
Причины изменения дуги
Дефекты зубных рядов могут быть следствие множества неблагоприятных факторов. На формирование дуг влияет в первую очередь наследственность. Также аномалии могут стать следствием различных нарушений формирования в период эмбрионального развития. Прочие причины, из-а которых верхний и нижний зубной ряд может быть деформирован:
- травматизация челюстно-лицевой области (удар, падение);
- неполноценность височно-челюстного сустава;
- наличие вредных привычек в детском возрасте;
- наличие некоторых системных патологий, влияющих на состояние костной ткани в челюсти и прочее.
Вне зависимости от того, что послужило причиной, из-за которых развились аномалии зубных рядов, важно не пускать недуг на самотек, а обратиться в стоматологическую клинику за консультацией и разработкой плана лечения.
Лечение аномалии соотношения зубных дуг
Лечению предшествует осмотр и полноценная диагностика: оценивается соотношение зубного ряда (по снятым слепкам), данные ортопантомограммы, КТ и др.
Тактика лечения зависит от поставленного диагноза и иных обстоятельств, в том числе и возраста. При своевременно начатом лечении с патологиями прикуса удается справиться быстро. При лечении детей младшего возраста иногда достаточно стимулировать правильный рост челюстей.
Стоит отметить, возраст ─ не противопоказание и ограничение для исправления прикуса, но накладывает свои особенности: в первую очередь речь идет о длительности лечения и выборе методов и аппаратов.
Медицинские интернет-конференции
Л.В. Музурова – ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России, профессор кафедры анатомии человека, доктор медицинских наук, профессор; М.В. Михеева – ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России, кафедра анатомии человека, аспирант; В.В. Коннов – ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России, заведующий кафедрой стоматологии ортопедической, доктор медицинских наук, доцент; С.Н. Шелудько – ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России, кафедра анатомии человека, аспирант.
Резюме
Цель: изучить изменчивость параметров зубной дуги нижней челюсти у женщин с различными формами лица. Материал и методы. Изучение морфометрических параметров диагностических моделей челюстей проведено у 92 женщин в возрасте от 21 до 51 года. У всех обследованных определяли форму лица (морфологический индекс) по Гарсону (1910): очень широкое лицо (гиперэурипрозопное); широкое лицо (эурипрозопное); среднее лицо (мезопрозопное); узкое лицо (лептопрозопное); очень узкое лицо (гиперлептопрозопное). Результаты. Ширина зубной дуги нижней челюсти на уровне премоляров и моляров имеет наибольшие средние значении у женщин мезопрозопов, а наименьшее – у гиперлептопрозопов. Наибольшие средние значения длины зубной дуги свойственны лептопрозопам, а наименьшие – гиперэурипрозопам. Длина переднего отрезка зубной дуги имеет максимальное средние значение у гиперэурипрозопов и эурипрозопов, а минимальное – у гиперлептопрозопов. Во всех группах, не зависимо от формы лица, определяется уплощение переднего отрезка зубной дуги нижней челюсти. Наибольшая степень уплощения свойственна гиперлептопрозопам. Наибольшее среднее значение ширины базальной дуги свойственно мезопрозопам, а наименьшее – гиперэурипрозопам. В группе гиперэурипрозопов определяется сужение базальной дуги нижней челюсти I степени. Длина базальной дуги имеет наибольшее среднее значение у гиперэурипрозопов, а наименьшее – у мезопрозопов. Во всех группах, независимо от формы лица, определяется укорочение длины базальной дуги нижней челюсти, наиболее выраженное у мезо- и лептопрозопов. Заключение. Полученные данные необходимо учитывать при проведении ортодонтического и ортопедического лечения, при чтении лекций и проведении практических занятий на кафедрах анатомии человека и кафедрах стоматологического профиля.
Введение. В практической стоматологии частная конституция представляет собой характеристики черепа, которые необходимо учитывать при проведении лечения. Во многих работах доказано влиянии особенностей строения черепа и лица на зубочелюстную систему. Также отмечены особенности челюстей, определяющие индивидуальность лица.
Цель исследования: изучить изменчивость параметров зубной дуги нижней челюсти у женщин с различными формами лица.
Объекты и методы исследования. Изучение морфометрических параметров диагностических моделей челюстей проведено у 92 женщин в возрасте от 21 до 51 года, являющихся коренными жителями Саратовской области. Для определения кефалометрических параметров и измерений диагностических моделей челюстей использовали стандартный набор антропометрических инструментов, прошедших метрическую проверку: малый толстотный и скользящий циркули (с миллиметровой шкалой деления); технический электронный штангенциркуль с ценой деления 0,01 мм. У всех обследованных определяли форму лица (морфологический индекс) по Гарсону (1910) – соотношение морфологической высоты лица с шириной лица в области скуловых дуг × 100. Согласно данному указателю выделяли следующие типы лица: очень широкое лицо (гиперэурипрозопное) – индекс 78,9 и менее; широкое лицо (эурипрозопное) – индекс 79,9-83,9; среднее лицо (мезопрозопное) – индекс 84,0-87,9; узкое лицо (лептопрозопное) – индекс 88,0-92,9; очень узкое лицо (гиперлептопрозопное) – индекс 93,0 и более.
Результаты. Ширина зубной дуги нижней челюсти на уровне премоляров у женщин, имеющих различные формы лица, находится в диапазоне от 32,0 мм до 43,0 мм. Наибольшее значение параметра определяется у женщин с мезопрозопным типом лица (37,0 мм). В остальных группах параметр меньше: у гиперэурипрозопов на 0,8 мм (Р>0,05); у эурипрозопов на 0,9 мм (Р>0,05); у лептопрозопов на 0,6 мм (Р>0,05); у гиперлептопрозопов на 2,2 мм (Р<0,05). Наименьшее значение параметра определяется у женщин, имеющих гиперлепторозопный тип лица (34,8 мм). Во всех выделенных группах параметр варьирует незначительно (CV=4,9-9,3%).
Ширина зубной дуги нижней челюсти на уровне моляров находится в диапазоне от 42,0 мм до 58,0 мм. Наибольшее среднее значение параметра определяется у женщин, имеющих мезопрозопный тип лица (52,8 мм). В других группах данный параметр меньше: у гиперэурипрозопов на 1,4 мм (Р>0,05); у эурипрозопов на 2,2 мм (Р<0,05); у лептопрозопов на 3,1 мм (Р<0,05); у гиперлептопрозопов на 4,2 мм (Р<0,05). Наименьшее значение параметра определяется у женщин, имеющих гиперлептопрозопный тип лица (48,6 мм). Во всех группах параметр варьирует слабо (CV=5,9-7,4%).
Длина зубной дуги нижней челюсти у женщин, имеющих различные типы лица, находится в диапазоне от 83,0 мм до 115,0 мм. Наибольшее значение параметра определяется у лептопрозопов (96,6 мм). В остальных группах параметр меньше: у гиперэурипрозопов на 4,6 мм (Р<0,05); у эурипрозопов на 1,0 мм (Р>0,05); у мезопрозопов на 3,3 мм (Р<0,05); у гиперлептопрозопов на 2,1 мм (Р<0,05). Наименьшее значение параметра выявлено у женщин, имеющих гиперэурипрозопный тип лица (92,0 мм). У мезопрозопов параметр варьирует слабо (CV=8,1%), в остальных группах – средне (CV=11,1-12,1%). Анализ соответствия длины зубной дуги нижней челюсти сумме мезио-дистальных размеров 12 зубов показал, что при всех типах лица у женщин длина зубной дуги больше суммы мезио-дистальных размеров 12 зубов. Индекс зубной дуги нижней челюсти у женщин, имеющих различные типы лица, находится в диапазоне от 37,1 до 65,9. Наибольшее среднее значение определяется у гипеэурипрозопов (56,2), наименьшее – у лептопрозопов и гиперлептопрозопов (51,9).
Длина переднего отрезка зубной дуги нижней челюсти у женщин, имеющих различные формы лица находится в диапазоне от 6,8 мм до 13,4 мм. Наибольшие значения параметра, определяется в группе гиперэурипрозопов и эурипрозопов, имея в этих группах практически равные средние значения (10,6 мм и 10,7 мм соответственно). В других группах параметр меньше: у мезопрозопов и гиперлептопрозопов на 2,0 мм (Р<0,05); у лептопрозопов на 0,9 мм (Р>0,05). В группе мезопрозопов и гиперлептопрозопов параметр наименьший и имеет равные средние значения (8,8 мм и 8,7 мм соответственно). Во всех группах параметр варьирует средне (CV=14,3-18,4%). Во всех группах определяется уплощение переднего отрезка зубной дуги нижней челюсти.
Длина бокового отрезка зубной дуги нижней челюсти у женщин с различными типами лица находится в диапазоне от 21,4 мм до 43,6 мм. Исследование показало, что во всех группах нет билатеральных различий и статистически значимых различий при различных типах лица.
Ширина базальной дуги нижней челюсти у женщин, имеющих различные типы лица, находится в диапазоне от 32,5 мм до 40,6 мм. Наибольшее значение параметра определяется у мезопрозопов (36,1 мм). В других группах параметр меньше: у гиперэурипрозопов на 2,1 мм (Р<0,05); у эурипрозопов на 1,6 мм (Р<0,05); у лептопрозопов на 0,5 мм (Р>0,05); у гиперлептопрозопов на 1,0 мм (Р>0,05). Наименьшее значение параметра определяется у гиперэурипрозопов (34,0 мм). Во всех группах выявлена незначительная изменчивость параметра (CV=7,7-9,9%). У гиперэурипрозопов и лептопрозопов выявлено сужение базальной дуги нижней челюсти I степени.
Длина базальной дуги нижней челюсти у женщин, имеющих различные формы лица, находится в диапазоне от 27,3 мм до 38,8 мм. Наибольшие и практически равные средние значения определяются у гиперэурипрозопов (31,9 мм) и гиперлептопрозопов (32,0 мм). В других группах параметр незначительно и статистически незначимо (Р>0,05) меньше: у лептопрозопов на 0,1 мм; у эурипрозопов на 0,9 мм; у мезопрозопов на 1,0 мм. Наименьшее значение параметра определяется у мезопрозопов (31,0 мм). Во всех группах выявлена незначительная изменчивость параметра (CV=5,9-9,9%). У женщин, имеющих различные типы лица, во всех группах выявлено укорочение базальной дуги нижней челюсти.
Обсуждение. В литературе отсутствуют данные о изменчивости морфометрических параметров зубной дуги нижней челюсти у женщин, имеющих различные формы лица. Имеющиеся данные характеризуют эти параметры, только в связи с выделенными прикусами.
По данным литературы, ширина зубной дуги нижней челюсти на уровне премоляров в среднем составляет 22,2-25,5 мм [1]; варьирует от 28,0 мм до 43,0 мм и в среднем составляет 37,0 мм [2]. По нашим данным, у женщин, имеющих различные формы лица, параметр находится в диапазоне от 32,0 мм до 43,0 мм и в среднем составляет 36,1 мм. Полученные нами данные больше данных, приводимых в литературе.
По данным литературы, ширина зубной дуги нижней челюсти на уровне моляров варьирует от 42,81 мм до 53,41 мм [3, 4]; от 56,0 мм до 67,5 мм (Х=50,7 мм) [5]; от 47,62 мм до 56,26 мм (Х=51,6 мм) [6]; 29,9-34,5 мм [1]. У взрослых людей, по данным литературы, параметр в среднем равен 37,9 [7]; 52,4-56,3 мм [8]; находится в диапазоне от 53,7 мм до 62,2 мм [9]. По нашим данным, у женщин, имеющих различные формы лица, параметр находится в диапазоне от 42,0 мм до 58,0 мм и в среднем составляет 50,6 мм. Наши данные совпадают с данными С.С. Ртищевой (2012) [8].
По данным литературы, длина зубной дуги нижней челюсти у взрослых людей варьирует от 106,9 мм до 113,5 мм [10], находится в диапазоне 98,6-106,9 мм [8], в среднем составляет 95,5-100,3 мм [3], варьирует от 82,0 мм до 110,0 мм и в среднем равна 94,3 мм [7]. По нашим данным, у женщин, имеющих различные формы лица, параметр находится в диапазоне от 83,0 мм до 115,0 мм и в среднем составляет 94,4 мм. Наши данные совпадают с данными литературы.
По данным литературы, длина переднего отрезка зубной дуги нижней челюсти у взрослых людей находится в диапазоне от 8,9 мм до 10,3 мм [3]; от 5,4 мм до 16,3 мм и в среднем составляет 10,4 мм [7]. По нашим данным, у женщин, имеющих различные формы лица, параметр находится в диапазоне от 6,8 мм до 13,4 мм и в среднем составляет 9,7 мм.
По данным литературы, ширина базальной дуги на нижней челюсти у взрослых людей в среднем составляет 35,8-39,3 мм [3]; находится в диапазоне 32,4-43,4 мм и в среднем равна 36,6 мм [7]. По нашим данным, у женщин, имеющих различные формы лица, параметр находится в диапазоне от 32,5 мм до 40,6 мм и в среднем составляет 35,1 мм.
По данным литературы, длина базальной дуги нижней челюсти у взрослых людей в среднем составляет 30,6-33,8 мм [3]; находится в диапазоне 25,5-39,8 мм и в среднем равна 32,4 мм [7]. По нашим данным, у женщин, имеющих различные формы лица, параметр находится в диапазоне от 27,3 мм до 38,8 мм и в среднем составляет 31,6 мм.
Заключение. Ширина зубной дуги нижней челюсти, измеряемая на уровне премоляров и моляров, имеет наибольшие средние значении у женщин мезопрозопов, а наименьшее – у гиперлептопрозопов. Наибольшие средние значения длины зубной дуги нижней челюсти свойственны лептопрозопам, а наименьшие – гиперэурипрозопам.
Длина переднего отрезка зубной дуги нижней челюсти имеет максимальное средние значение у гиперэурипрозопов и эурипрозопов, а минимальное – у гиперлептопрозопов. Во всех выделенных группах, не зависимо от формы лица, определяется уплощение переднего отрезка зубной дуги нижней челюсти. Наибольшая степень уплощения свойственна гиперлептопрозопам.
Наибольшее среднее значение ширины базальной дуги нижней челюсти свойственно мезопрозопам, а наименьшее – гиперэурипрозопам. В группе гиперэурипрозопов определяется сужение базальной дуги нижней челюсти I степени.
Длина базальной дуги нижней челюсти имеет наибольшее среднее значение у гиперэурипрозопов, а наименьшее – у мезопрозопов. Во всех группах, независимо от формы лица определяется укорочение длины базальной дуги нижней челюсти, наиболее выраженное у мезо- и лептопрозопов.
Конфликт интересов. Работа выполнена в рамках научно-исследовательской работы кафедры анатомии человека и кафедры стоматологии ортопедической ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России.
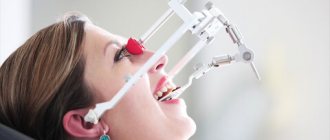
Применение лицевой дуги в ортопедической стоматологии
Стоматологи-ортопеды в своей повседневной практике используют разные инструменты, один из них – лицевая дуга. Ее применяют в сочетании с артикулятором.
С помощью дуги определяют соотношение верхней челюсти и черепа пациента и переносят его на артикулятор. Зубной ряд верхней челюсти ориентируют относительно височного сустава нижней челюсти.
Используя эти ортопедические устройства, стоматолог точно моделирует движения нижней челюсти.
Конструкция лицевой дуги
Она состоит из нескольких элементов: основной рамы в виде буквы U, прикусной вилки, упоров (ушных или суставных, а также носового), переходного устройства между рамой и вилкой, индикатора плоскости.
Рама (дуга) идет от височных суставов нижних челюстей до центральных верхних резцов. Устройство на 2 – 3 см отступает от кожи.
Упоры бывают двух видов – ушные и суставные. Первые соприкасаются с кожей в зоне наружных слуховых проходов, вторые – в области височных суставов верхней челюсти.
Прикусная вилка крепится к зубному ряду.
Функции ортопедической дуги
С помощью аппарата стоматологи-ортопеды выполняют пространственное моделирование и:
- Выстраивают окклюзионные плоскости;
- С высокой точностью передают расположение зубного ряда в покое и движении;
- Изготавливают идеально подогнанный протез.
На измерение достаточно не более 2-х минут.
Разновидности лицевых дуг
Различают два типа инструментов – среднеанатомический и кинематический.
Среднеанатомическая, или переносная дуга – это стандартное устройство, которое крепят к голове пациента с помощью упоров (носового или височного) в точке оси вращения мыщелков. Далее на аппарат крепят надкусочную площадку с оттискной массой и помещают в рот пациента. Конструкцию скрепляют винтами и подгоняют аппарат для получения точной модели.
Дугу этого типа применяют в случае, если у пациента отсутствуют все зубы – с ее помощью изготавливают съемные протезы.
Кинематическую, или осевую дугу фиксируют на подбородке и лбу. Она позволяет измерить, как соотносятся челюсти и оси во время их движения.
Дугу этого типа используют при изготовлении эластичных и частичных протезов.
Как работать с дугой: 3 способа
Аппарат не является альтернативой другим ортопедическим процедурам, например снятию оттисков, измерению соотношения челюстей и центральной окклюзии. Его используют в качестве дополнительной процедуры при изготовлении протеза. Существует 3 способа использования лицевой дуги. Рассмотрим каждый из них.
1-й способ: установка по точке вращения мыщелка
Для среднеанатомического переноса суставов выполните такие шаги:
- Найдите центр вращения мыщелка. Ориентируйтесь по линии, которая соединяет наружный угол глаза и вершину козелка уха примерно на 1,3 см вперед от наружного слухового прохода;
- Установите суставный упор в найденной точке.
Так вы определите реальную ось вращения нижнечелюстного мыщелка с погрешностью в 0,2 см.
2-й способ: самая простая установка
Это самый простой способ, поэтому самый популярный. Главная особенность – дуга и артикулятор должны иметь гнезда для фиксации дуги, причем как с наружного слухового прохода, так и сустава.
Важно, чтобы расстояние между гнездами составляло строго 1,3 см.
Проще всего установить дугу по наружному слуховому проходу. Для этого зафиксируйте прикусную вилку на зубной ряд верхней челюсти.
Использование среднеанатомической дуги дает примерный перенос положения верхней челюсти и оси вращения нижней челюсти.
С использованием осевой дуги результат будет точнее.
З-й способ: использование осевой дуги
Необходимо найти центральное положение суставной головки в суставе, которое обеспечивает центральное соотношение челюстей.
Используйте осевую дугу:
- Зафиксируйте ее на зубной ряд нижней челюсти;
- Попросите пациента подвигать челюстью вперед и назад, открыть и закрыть ее;
- Одновременно отмечайте, как движется острие суставного упора;
- Определите ось вращения нижней челюсти. Зафиксируйте, когда указатели упоров начнут вращаться вокруг своей оси при открывании рта на 2,5 мм. Это и будет ось вращения нижней челюсти;
- Отметьте ее на коже точкой;
- Выполните перенос модели верхней челюсти.
Процедура выполняется таким же образом, как мы описали в 1-ом способе.
Преимущества аппарата
Инструмент исключает ошибочное ориентирование при формировании окклюзии модели и протеза. Это главное его преимущество.
Аппарат позволяет:
- Быстро, просто и точно выявить все нюансы соотношения челюстей;
- Изготовить качественные протезы – точные и эстетичные;
- Изготовить протезы с учетом всех анатомических особенностей пациента.
- Если стоматолог-ортопед работает с лицевой дугой, выигрывают и пациенты:
- Экономия времени. Не нужно посещать ортопеда для дополнительных измерений и подгонки протеза;
- Простая адаптация. К идеально подогнанному протезу не нужно долго привыкать. Период адаптации максимально комфортный: без боли, неприятных ощущений, натирания и пр.;
- Быстрое восстановление жевательных функций;
- Долговечность протезов. Нагрузка на протезы распределяется равномерно, поэтому прослужат они очень долго.
Благодаря качественным протезам дольше не изнашиваются коронки и «родные» зубы пациента.
Последствия отказа от использования дуги
Если стоматолог не применяет лицевую дугу, он рискует допустить грубые ошибки при изготовлении протезов вследствие некорректной ориентации моделей в артикуляторе и определения окклюзии.
Вот какие ошибки чаще всего допускают стоматологи:
- Некорректное пространственное расположение модели верхней челюсти в артикуляторе. Бугры верхней челюсти должны соответствовать движениям нижней челюсти. Это возможно при их угле наклона 35 градусов, достичь которых можно с помощью лицевой дуги. Если же аппарат не использовать, угол наклона будет больше – может произойти скол бугров.
- Несоответствие реальных окклюзионных путей пациента и их же на модели. Если не применять лицевую дугу, эти пути не будут соответствовать друг другу, вследствие чего может произойти скол бугров боковых моляров на протезе.
Таким образом, в современной ортопедической стоматологии для изготовления качественных реставраций целесообразно применять лицевую дугу в сочетании с артикулятором.