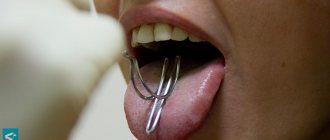
Проблема: на консультацию к логопеду «Диал-Дент» Т.Б. Цукор обратился 22-летний мужчина. Его пожелание: «Нужно срочно подрезать уздечку языка! Хирургу для выполнения операции нужно направление логопеда!» Причиной такого срочного обращения стали нестерпимые боли в области языка при поцелуях!
Решение: миофункциональное обследование подтвердило необходимость френулопластики языка (операции по подрезанию уздечки языка). Мужчина получил направление на операцию, которую выполнили хирурги клиники. Френулопластика языка прошла успешно, боли были устранены полностью.
О короткой уздечке языка, как ее определить, и что с ней делать, рассказывает логопед Семейного стоматологического Т.Б. Цукор в своей статье.
Короткая уздечка языка — как определить?
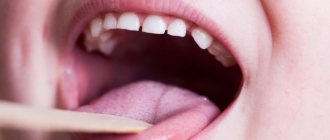
Симптомы уздечки языка выявляет обычно логопед во время миофункционального обследования. Чаще всего специалисты (это могут быть и внимательные родители, и сам пациент) наблюдают следующие симптомы:
- Ограничение подвижности языка, пациенту трудно выдвинуть язык из полости рта и поднять кончик языка на верхнюю губу.
- Кончик языка раздваивается при попытке выдвинуть его вперёд.
- Пациент неправильно произносит звук Л, делая его похожим на звук В.
- Иногда короткая уздечка языка приносит чисто бытовой дискомфорт, как в вышеописанном клиническом случае.
Сигналы задержки развития речи у ребенка
Один из главных показателей психического благополучия ребенка – своевременное, соответствующее возрастным нормам развитие речи. Ведь речь – это не только средство общения, но и главный инструмент мышления, пропуск в мир познания и становления ребенка как личности.
В двух словах о причинах
Причины затруднений в овладении речью могут быть разными. Например, снижение слуха, повреждения головного мозга на ранних этапах (родовые травмы, недоношенность, инфекции и пр.), генетические предпосылки могут привести к задержке, несмотря на образцовое общение родителей с детьми.
Но есть и другие, крайние примеры, которые каждый из нас видел: расстроенный ребенок плачет, капризный или утомленный кричит – родитель «затыкает» его соской и дает в руки гаджет, наслаждаясь воцарившейся тишиной и покоем. Социально-педагогическая запущенность может выглядеть и по-другому, но суть остается прежней: ребенок испытывает коммуникативный голод, не получает качественной и достаточной стимуляции речевых зон мозга. Рассчитывать в таких случаях на своевременное развитие речи как минимум не логично.
На что обратить внимание
Выяснением причин займется специалист (педиатр, невролог, детский нейропсихолог, детский психиатр), когда вы к нему обратитесь: даст рекомендации семье, направит к специалистам смежного профиля, если требуется. Но своевременное обращение, то есть распознание проблемы, иногда определяется ответственностью и осведомленностью родителей.
- Ребёнок не замирает, не сосредотачивается на вас, когда вы с ним говорите
На первом месяце жизни малыш, развивающийся нормально, начинает реагировать на голос другого человека: притихает, как бы прислушивается. На третьем месяце жизни ребёнок фиксирует на говорящем взгляд, выражает ответные эмоциональные реакции (улыбка, оживление).
2. Монотонное гуление
К третьему-четвёртому месяцу жизни ребёнок начинает гулить, чередовать нараспев гласные звуки (в основном «а», «у, «э») с призвуками, похожими на мягкое «г» или «х» (классическое «агу-агху»). Часто такими певучими слогами ребёнок откликается на речь, обращенную к нему. Если ребенок на пятом-шестом месяце гулит стереотипно, не меняя интонацию, не прислушиваясь к собственному голосу, то это может свидетельствовать о нарушении слуха. Если гуление очень скудное или отсутствует полностью, это может быть признаком тяжелой патологии. И в том и в другом случае необходимо обратиться к специалисту (детскому неврологу, педиатру).
3. Отсутствие лепета. Однообразно интонированный лепет
К восьмому-десятому месяцу гуление сменяется лепетом – повторяющимся слогам, состоящих из гласных и согласных звуков. Сперва этот репертуар прост: «мамамама», «дядядядя», но по мере развития ребёнка он усложняется, слоги становятся разнообразнее, появляется ри, «мя-ля-ня» и т.д. Заставить родителей насторожиться должен однообразный, не развивающийся, не усложняющийся лепет, а также отсутствие к году — году с небольшим у ребёнка лепетных слов («мама», «баба», «папа», «ам», «дай», «бах»).
4. Бедный словарный запас, отсутствие попыток произносить «взрослые слова»
Примерно к 1 году и 8-9 месяцам ребёнок осваивает слова с неповторяющимися слогами («кися», «тётя»), а также демонстрирует попытки произносить слова из трёх слогов («офка» — «коровка», «синя»-«машина»). Активный словарь (т.е. слова, которые ребенок способен произносить сам) насчитывает 20 — 40 слов. Если ребенок в этом возрасте предпочитает использовать свой старый словарь, имеет смысл присмотреться повнимательнее к развитию его речи, постараться богаче наполнять его речевую среду (больше разговаривать, читать книжки, проводить совместные игры).
5. Отсутствие простых предложений в речи к двум годам
В два года активный словарь разрастается до 50-200 слов. Ребёнок начинает употреблять простейшие предложения, услышанные от взрослых («Идём гулять», «Пора спать»), а также пытается конструировать предложения самостоятельно («Кися иди», «Баба, дай!»). Если малыш не делает таких попыток, стоит задуматься, достаточно ли сделано для развития его речи.
6. Неумение классифицировать предметы к трём-четырём годам
В этом возрасте активный словарь насчитывает от 1000 до 2000 слов. Ребенок уже понимает, что словом «кошка» обозначается не только его кошка, но и все кошки вообще, «мама» — не только его, но все мамы. Дети учатся распределять предметы по категориям: знают, к примеру, что тарелка, вилка, чашка – это посуда, а собака, заяц, корова – животные. Если к четырехлетнему возрасту для ребёнка это понимание ещё недоступно, стоит встревожиться, возможно, малыш отстаёт в развитии или имеет проблемы с памятью.
7.Бедная речь, отсутствие развернутой речи к пяти годам
В пять лет ребёнок способен как к диалоговой (ответы на вопросы), так и к монологической речи. Он использует времена глаголов, местоимения, предлоги, приставки и суффиксы («Приехал — уехал», «стул — стульчик»). Для всего этого необходимо, чтобы у малыша было достаточное развитое представление о пространстве, времени. Если ребенок избегает таких сложных слов, обходится одними существительными или глаголами, говорит односложно к этому возрасту — это неблагоприятный знак, необходимо проконсультироваться у специалиста.
8. У ребёнка «каша во рту», сложно понять, что он говорит
Возраст физиологического косноязычия, когда ребёнок неправильно произносит некоторые звуки в силу недостаточно развитого артикуляционного аппарата, заканчивается к четырём годам. Если речь ребёнка неразборчива после этого возрастного этапа, то это повод обратиться за консультацией специалиста.
9. Речевые штампы
Бывает так, что ребенок удивляет всех своей богатой, развёрнутой речью. Он может даже с удовольствием «красоваться» своими монологами перед взрослыми и другими детьми. Однако в диалоге выясняется, что ребёнок затрудняется отвечать даже на простые вопросы, строить предложения, выражать свою мысль и очень быстро устает от такой беседы, переводя её на хорошо заученную тему. Это бывает, если малыш, имеющий проблемы в речевом и, как правило, мыслительном развитии, компенсирует этот недостаток хорошо развитой памятью, и декламирует (подчас довольно большие) отрывки из любимых книг, мультфильмов, песен.
Вместо заключения
Всё сказанное еще раз говорит о том, что ситуация, в которой ребёнок не говорит вообще к трём, а тем более четырём годам, является совершенно не типичной. Такая ситуация в любом случае (даже если «это у нас семейное, папа тоже не говорил до пяти» или «дедушка до семи лет вообще молчал») требует внимания профессионалов.
Случается, речь ребенка пропадает или искажается после перенесенных психотравмирующих событий, либо в рамках течения психического заболевания. Раннее выявление этих состояний также содействует оказанию своевременной помощи.
Если что-то из перечисленного замечено у ребенка, не стоит ждать «у моря погоды», теряя драгоценное время. Развивающиеся сперва как бы параллельно мышление и речь на определенной стадии (начиная с 2,5-3 лет) смыкаются и подстёгивают развитие друг друга: мышление становится речевым, а речь — всё более осмысленной. Отсюда несложно сделать вывод: не получая «поддержки» со стороны речи, мышление ребёнка задерживается на более ранней ступени развития, нежели мышление его «говорящих» сверстников. Таким образом, ребёнок, не получивший вовремя помощь и не научившийся оперировать речью, в худшем сценарии может «заработать» вторичную умственную отсталость.
Расстройства аутистического спектра у детей также могут сопровождаться задержкой речевого развития. Нередкой при аутизме является ситуация, когда у ребенка до какого-то возраста речевое развитие соответствовало возрасту или даже шло с опережением – появился лепет, первые слова, но затем навыки утрачиваются. Очень важно пройти своевременное обследование у детского психиатра для исключения и подтверждения диагноза раннего детского аутизма. Увы, в условиях детской поликлиники у врачей-психиатров очень большие нагрузки и не всегда достаточно времени и инструментов для полноценной диагностики при плановых осмотрах в 2 года. В нашем центре несколько квалифицированных врачей владеют самыми современными методиками обследования детей для раннего выявления расстройств аутистического спектра. Лучше подстраховаться и исключить наличие такого заболевания у ребенка, если же оно все-таки выявляется, то раннее начало лечебных и реабилитационных мероприятий – залог того, что ребенка удастся максимально адаптировать, развить его навыки.
Не нужно бояться визита к детскому психиатру в нашем центре. Данные обследования являются конфиденциальной информацией, ребенок не будет «поставлен на учет» и факт обращения не будет передан никуда в сторонние организации. По результатам обследования будет составлен план реабилитации ребенка, подобраны специальные методики в зависимости от установленной причины задержки речевого развития. В ряде случаев может потребоваться и лекарственное лечение, однако одни медикаменты не могут решить проблемы, «волшебной таблетки», развивающей речь, не существует. Лекарства лишь могут облегчить ребенку занятия по правильно подобранной программе.
Методы устранения короткой уздечки языка
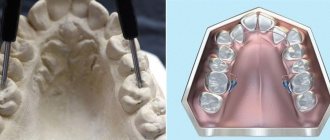
Короткая уздечка языка исправляется хирургически. Наиболее современным методом является подрезание уздечки языка лазером, так как меньше болезненность, операция практически бескровная, рана стерильная и быстро заживает.
Операции могут быть разными:
- Френулопластика языка — это пластика уздечки языка с мобилизацией. Мобилизация — подготовка краев раны к стяжке путём вытягивания языка вперёд и вверх, часто при пластике используют формирование лоскута. В большинстве случаев френулопластика языка является самым благоприятным способом удлинения уздечки и по заживлению, и по восстановлению языка.
- Френулотомия — рассечение уздечки, обычно делают в роддоме простым рассечением уздечки без наложения швов.
- Френулоэктомия — иссечение уздечки. При этой операции врач рассекает ткани клиновидно в нескольких местах, затем накладывает швы, но не делает мобилизацию языка. Это является недостатком метода.
Очевидно, что каждый случай индивидуален и выбор метода должен делать специалист.
Республиканская детская клиническая больница
В настоящее время увеличивается количество судорожных состояний у детей. Чаще всего они провоцируются тяжелыми поражениями головного мозга, генетическими аномалиями, обменными нарушениями. Данные состояния требуют обязательного назначения противосудорожных препаратов и наблюдения детского невролога.
Наряду с этим, все чаще встречаются у детей приступы, вызывающие волнение родителей, но не нуждающихся в медикаментозной коррекции. Это неэпилептические приступы, связанные с неспецифическими реакциями незрелого мозга.
Синдром Феджермана – доброкачественные неэпилептические спазмы младенчества, внешне практически неотличимые от эпилептических приступов, таких как инфантильные судороги или миоклонические приступы.
Синдром Феджермана диагностируется на основании типичных клинических проявлений в виде кратковременных кивков или вздрагиваний при условии отсутствия очаговой неврологической симптоматики и нормального психомоторного развития у детей в период младенчества, при этом не должны регистрироваться эпилептиформные изменения на ЭЭГ как в период судорожного эпизода, так и в межприступный период. Доброкачественный неэпилептический миоклонус младенчества возникает обычно на первом году жизни (чаще в 6 месяцев), совпадая с возрастом дебюта эпилепсии Веста. Обычно приступы кратковременны (1-2 сек), но возможны и более длительные эпизоды обычно за счет возникновения повторяющихся приступов. Хаотические изолированные движения могут наблюдаться несколько раз в день, но необязательно ежедневно. Двигательный компонент приступов может быть различным. Часть событий проявляется короткими тоническими спазмами конечностей или шеи, другие – эпизодами «дрожания», короткими вздрагиваниями, кивками. Движения практически всегда симметричны. Характерно возникновение приступов в состоянии бодрствования, чаще при волнении, страхе, иногда при дефекации и мочеиспускании, однако у 15% пациентов они могут наблюдаться и во сне.
Причина возникновения синдрома Феджермана неизвестна. По данным Maydell (2001), двигательные проявления синдрома представляют собой физиологические спазмы мышц. По сообщению Caraballo и соавт. (2009), интересной особенностью большинства обследованных семей пациентов с синдромом Феджермана является наличие хотя бы у одного из родителей университетского образования. Имеет ли это значение – покажут будущие исследования.
Прогноз синдрома Феджермана благоприятный с полным излечением к двух-трехлетнему возрасту (чаще приступы прекращаются на втором году жизни). Нарушений психоречевого развития не отмечается ни у одного пациента. Сочетание синдрома Феджермана с идиопатической фокальной эпилепсией (оба возрастзависимых состояния) может свидетельствовать о наличии единого механизма патогенеза – врожденного нарушения процессов созревания мозга.
Проявления – доброкачественного миоклонуса младенчества следует оличать в первую очередь, в первую очередь, от младенческих спазмов и эпилептических приступов, однако следует помнить и о других неэпилептических судорожных состояниях. Это дистонические феномены, характерные для пароксизмальных дискинезий, синдрома Сандифера, пароксизмальной кривошеи, пароксизмального хореоатетоза. Дрожание может наблюдаться при медикаментозных отравлениях, судорогах младенцев, а также в рамках доброкачественного тремора. Кивки и вздрагивания следует отличать от доброкачественных судорог новорожденного и других эпилептических приступов. С тоническими вытягиваниями могут быть сходны доброкачественный поворот глазных яблок, изменение позы при испуге и вздрагиваниях.
С учетом жалоб родителей, данных осмотра, нормального психомоторного развития, отсутствия в неврологическом статусе очаговой симптоматики, а также неизмененной возрастной ЭЭГ устанавливается диагноз: доброкачественный неэпилептический миоклонус младенчества. Рекомендовано воздержаться от назначения длительной противосудорожной терапии. Дальнейшее наблюдение за детьми показало постепенное исчезновение указанных состояний. При возникновении у ребенка насильственных вытягиваний, вздрагиваний, складываний, вычурных поз, поворотов головы и глаз – необходимо обратиться к врачу для своевременного определения причины данных состояний и решения вопроса о назначении лечения.
Номеровская А.А., ГБУЗ РК РДКБ «Психоневрологическое отделение»
Ответить
Влияние патологии уздечки
Проблемы с разговорной речью
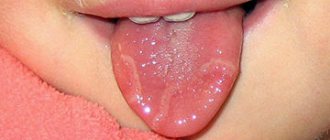
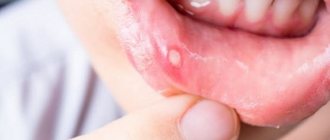
Но иногда у ребенка наблюдается врожденная патология – укороченная уздечка.
Подобный диагноз означает, что уздечка прикреплена не в середине языка, а намного ближе, у кончика. Иногда она длится до самого кончика, и язык даже слегка раздваивается от ее давления. Серьезная патология диагностируется после рождения ребенка неонатологом, а незначительные отклонения в длине уздечки могут обнаружиться и в дошкольном возрасте, когда у ребенка начнутся проблемы с произношением некоторых звуков.
Проблемы при грудном вскармливании
В младенческом возрасте укороченная уздечка может мешать грудному вскармливанию, так как малыш не может удобно захватить сосок, часто его теряет и даже может испытывать боль при сосании. Это негативно сказывается на прибавке веса ребенка, и доставляет массу неприятных моментов всей семье.
СТРИДОР у новорожденных и детей первого года жизни
Стридор — это грубый различного тона звук, вызванный турбулентным воздушным потоком при прохождении через суженный участок дыхательных путей [36]. Стридор у новорожденных и грудных детей — это патология, которая является симптомом дыхательной обструкции [7]. Стридор может быть симптомом угрожающих жизни заболеваний. Наиболее важными характеристиками стридора являются его громкость, высота и фаза дыхания, на которой он появляется.
Громкий стридор обычно является симптомом выраженного сужения дыхательных путей. В случае прогрессивно усиливающегося стридора внезапно ослабевший звук может быть признаком усилившейся обструкции, ослабления дыхательных движений и возникновения коллапса дыхательных путей [28].
Высоко звучащий стридор обычно вызван обструкцией на уровне голосовых складок [26], низко — патологией выше голосовых складок (гортанная часть глотки, верхний отдел гортани). Стридор средней высоты чаще является симптомом обструкции ниже голосовых складок [41].
Наиболее важным признаком, позволяющим заподозрить уровень поражения, является фаза дыхания, на которой стридор слышен лучше всего. По этому признаку стридор может быть разделен на три типа: инспираторный, экспираторный и двухфазный. Инспираторный стридор обычно вызывается поражением, локализующимся выше голосовых складок, и продуцируется коллапсом мягких тканей при отрицательном давлении во время вдоха [22]. Двухфазный стридор обычно высокий по тону. Он вызван поражением на уровне голосовых складок или подскладкового отдела [16, 18]. Экспираторный стридор чаще возникает при поражении нижних отделов дыхательных путей [42].
Анамнез очень важен для диагностики заболевания. Ключевыми анамнестическими данными являются причины и длительность интубации (если она ранее производилась) в неонатальный период. Другие анамнестические признаки включают возраст на момент появления стридора, длительность стридора, ассоциацию с плачем или кормлением, с положением ребенка; наличие других сопутствующих симптомов, таких как пароксизмы кашля, аспирация или срыгивание [40, 41].
При осмотре ребенка следует оценить его общее состояние, частоту дыхательных движений и сердечных сокращений, цвет кожи. Кроме того, следует обратить внимание на возможные аномалии строения головы, участие дополнительных мышц в акте дыхания, втяжение уступчивых мест грудной клетки и другие признаки, исключить возможное инфекционное заболевание [36].
При состоянии ребенка, не требующем немедленного вмешательства, следует произвести рентгенографию гортани и мягких тканей шеи в передней и боковой проекции, грудной клетки, а также рентгеноскопию пищевода с водорастворимым рентгеноконтрастным веществом. Кроме того, могут быть полезны ультразвуковое исследование гортани, компьютерная томография, ядерно-магнитный резонанс [12, 30].
Наиболее информативным методом диагностики заболевания, проявляющегося врожденным стридором, является эндоскопическое исследование: фиброскопия; прямая ларингоскопия под наркозом, желательно — с использованием микроскопа; трахеобронхо- и эзофагоскопия [11, 36]. При этом необходимо учитывать возможность аномального строения нескольких отделов дыхательных путей [23, 25].
- Наиболее частые причины, вызывающие стридор у новорожденных и детей грудного возраста
| Рисунок 1. Эндофотография гортани. Мягкий, западающий в просвет дыхательных путей надгортанник |
Ларингомаляция — наиболее распространенная причина стридора [16, 30]. Анатомически можно выделить следующие формы ларингомаляции: за счет западания в просвет гортани мягкого надгортанника (рис. 1); за счет черпаловидных хрящей, при вдохе подтягивающихся кверху или подтянутых кверху изначально, за счет укороченной черпалонадгортанной складки (рис. 2); смешанная форма, когда в просвет дыхательных путей западают и надгортанник, и черпаловидные хрящи. Ларингомаляция обычно протекает
| Рисунок 2. Эндофотография гортани. Западающие в просвет гортани черпаловидные хрящи |
«доброкачественно» и самопроизвольно исчезает, обычно к 1,5 — 2 годам жизни. Мальчики страдают в два раза чаще девочек. Стридор обычно появляется с рождения, но в некоторых случаях возникает только со второго месяца жизни. Симптомы могут быть преходящими и усиливаться при положении ребенка на спине или во время крика и возбуждения. Тяжесть заболевания может быть различной. У большинства детей отмечается только шумное, звучное дыхание, но в ряде случаев ларингомаляция вызывает явления стеноза гортани, требующие интубации и даже трахеотомии. В тяжелых случаях прибегают к оперативному лечению, обычно при помощи лазера — к нанесению надрезов на надгортаннике, рассечению черпалонадгортанных складок или удалению части черпаловидных хрящей.
Паралич голосовых складок — вторая по частоте причина врожденного стридора [39, 41]. Обычно его обнаруживают у детей с другими врожденными аномалиями или с поражением ЦНС [29]. Часто причина паралича остается невыясненной, и такой вид паралича считается идиопатическим. В случае идиопатического паралича (возможной причиной которого является родовая травма) часто
| Рисунок 3. Эндофотография гортани. Паралич правой черпаловидной складки |
возникает спонтанное излечение. В других случаях причиной могут быть кровоизлияния в желудочки мозга, менингоэнцефалоцеле, гидроцефалия, перинатальная энцефалопатия и другие заболевания [29]. Кроме того, можно выделить ятрогению (например, при повреждении возвратного гортанного нерва) как причину развития паралича голосовых складок.
Двусторонний паралич вызывает высокотональный стридор и афонию. Около половины детей с двусторонним параличем нуждаются в трахеотомии [22, 26, 39].
При одностороннем параличе (рис. 3) обычно отмечают слабый крик, голос с возрастом постепенно улучшается. Дыхательная функция при одностороннем параличе обычно не страдает [28].
| Рисунок 4. Эндофотография гортани. Врожденная рубцовая мембрана гортани |
Врожденные рубцовая мембрана (рис. 4) и подскладковый стеноз развиваются в результате неполного разделения зародышевой мезенхимы между двумя стенками формирующейся гортани [33]. Значительно чаще обнаруживают приобретенные рубцовые стенозы (рис. 5), обычно развивающиеся в результате продленной чрезгортанной назотрахеальной интубации. Тяжесть заболевания зависит от степени поражения: небольшая рубцовая мембрана, локализующаяся только в области передней комиссуры, клинически проявляется лишь изменением голоса («петушиный крик»); полная атрезия гортани совместима с жизнью только теоретически [30].
| Рисунок 5. Эндофотография гортани. Приобретенный подскладковый стеноз (точечный просвет дыхательных путей) |
Ведущими клиническими симптомами заболевания являются явления обструкции верхних дыхательных путей, такие как двухфазный стридор, тахипноэ, цианоз, беспокойство, раздувание крыльев носа при дыхании, участие в акте дыхания вспомогательной мускулатуры и др. При локализации мембраны в области голосовых складок отмечаются нарушения голоса вплоть до афонии.
Ведущий метод диагностики — эндоскопия [30], хотя косвенно помогает рентгенография гортани и трахеи в передней и боковой проекции.
| Рисунок 6. Эндофотография гортани. Киста язычной поверхности надгортанника |
Лечение обусловлено выраженностью симптомов. Только дети с небольшой переднекомиссуральной синехией могут быть оставлены под наблюдением без оперативного лечения; больные с мембраной средних размеров, вызывающей нарушение дыхания, требуют оперативного лечения (чаще — лазерная деструкция) в период новорожденности. Дети с выраженной мембраной обычно нуждаются в трахеотомии в период новорожденности с последующей операцией (при помощи лазера или наружным доступом) в более старшем возрасте [17, 38].
| Рисунок 7. Эндофотография гортани. Киста правой голосовой складки |
В ряде случаев врожденный подскладковый стеноз сопровождается другими врожденными поражениями [34]. При выборе тактики лечения необходимо учитывать, что дыхание может улучшаться с ростом гортани.
Кисты гортани. Стридор возникает при росте кисты в просвет дыхательных путей или сдавлении мягких тканей гортани. Кроме того, при локализации на гортанной и особенно на язычной поверхности надгортанника (рис. 6) они могут вызывать дисфагические явления [20, 30].
Локализация кист может быть разнообразной — надгортанник, надскладковая область, черпалонадгортанные складки, подскладковый отдел. Часто кисты развиваются у детей с интубацией в анамнезе, и в таких случаях могут быть множественными. Небольшие кисты голосовых складок (рис. 7) клинически проявляются только охриплостью. При зеркальной ларингоскопии, особенно если подслизистая киста локализуется на границе передней и средней трети голосовой складки, ее ошибочно диагностируют как «певческий» узелок. В этом случае правильный диагноз можно установить только при осмотре гортани под наркозом с применением оптики.
| Рисунок 8. Эндофотография гортани. Подскладковая гемангиома под левой голосовой складкой |
Для лечения используют аспирацию содержимого кисты с последующим иссечением ее стенок микроинструментами или СО2-лазером [6, 8, 30].
Кисты часто рецидивируют. В некоторых случаях требуются операции наружным доступом для иссечения больших множественных рецидивирующих кист [31].
Подскладковая гемангиома (рис.  угрожает жизни ребенка. По данным зарубежной литературы, средняя летальность от этого заболевания составляет 8,5% [43]. В большинстве случаев подскладковая гемангиома имеется с рождения и подвергается росту в течение первых месяцев жизни. Стридор обычно появляется на 2-3 месяце жизни, первые симптомы заболевания обычно ошибочно диагностируют как круп [27]. В трех наших наблюдениях дыхательный стеноз развился в первые сутки после криодеструкции гемангиом кожи. Стридор обычно двухфазный, голос может быть не изменен. Более половины детей имеют гемангиомы кожи. Как и при гемангиомах кожи, девочки страдают втрое чаще мальчиков [9]. Тяжесть заболевания зависит от размера гемангиомы, в случае присоединения ОРВИ или при беспокойстве дыхание может ухудшаться.
угрожает жизни ребенка. По данным зарубежной литературы, средняя летальность от этого заболевания составляет 8,5% [43]. В большинстве случаев подскладковая гемангиома имеется с рождения и подвергается росту в течение первых месяцев жизни. Стридор обычно появляется на 2-3 месяце жизни, первые симптомы заболевания обычно ошибочно диагностируют как круп [27]. В трех наших наблюдениях дыхательный стеноз развился в первые сутки после криодеструкции гемангиом кожи. Стридор обычно двухфазный, голос может быть не изменен. Более половины детей имеют гемангиомы кожи. Как и при гемангиомах кожи, девочки страдают втрое чаще мальчиков [9]. Тяжесть заболевания зависит от размера гемангиомы, в случае присоединения ОРВИ или при беспокойстве дыхание может ухудшаться.
Ведущий метод диагностики — эндоскопия. Обычно обнаруживают мягкотканное выбухание розового или красного цвета под голосовой складкой (чаще — под левой) [5]. Если ребенок был ранее интубирован в связи с дыхательным стенозом, гемангиома может быть не диагностирована при осмотре дыхательных путей сразу после экстубации.
Для лечения используется СО2-лазерная деструкция гемангиомы с последующей гормональной терапией [6, 24]. В случае прорастания в гортань гемангиомы передней поверхности шеи необходима трахеотомия с последующей близкофокусной рентгенотерапией или лечением кортикостероидами [2].
| Рисунок 9. Эндофотография гортани. Ювенильный респираторный папилломатоз |
Ювенильный респираторный папилломатоз (ЮРП) (рис. 9) — наиболее часто встречающаяся опухоль верхних дыхательных путей у детей. Этиологическим фактором папилломатоза является вирус папилломы человека, чаще — 6 и 11 типа [3]. Хотя у подавляющего большинства больных первые симптомы заболевания развиваются на 2 — 3 году жизни, в ряде случаев можно говорить о врожденном папилломатозе гортани, когда первые симптомы заболевания отмечают с момента рождения [1].
Начальным симптомом заболевания обычно является охриплость, постепенно переходящая в афонию. В дальнейшем, по мере роста папиллом и сужения просвета голосовой щели (обтурирующая форма), возникает прогрессирующий стеноз гортани, проявляющийся как инспираторный или двухфазный стридор [10].
Наиболее частой первичной локализацией папиллом гортани является область комиссуры и передней трети голосовых складок. На более поздних этапах заболевания папилломы могут поражать все отделы гортани, а также выходить за ее пределы. Папилломы обычно имеют широкое основание, однако возможен рост конгломератов папиллом на небольшой ножке. По внешнему виду папилломы напоминают тутовую ягоду или кисть винограда. При микроларингоскопии поверхность папиллом обычно неровная мелкозернистая или мелкодольчатая, цвет — чаще бледно-розовый, иногда с сероватым оттенком. Тяжесть заболевания определяется скоростью роста папиллом и частотой рецидивирования [15].
Основным методом ликвидации стеноза у детей с ЮРП является хирургическое удаление папиллом при помощи микроинструментов и/или СО2-лазера. Однако только хирургическое лечение у большинства больных не предотвращает рецидива заболевания. В настоящее время наиболее патогенетически оправданным и перспективным является длительное непрерывное введение препаратов интерферона [13, 19, 21].
Трахеомаляция. Различают диффузную и локальную формы трахеомаляции, т. е. слабости стенки трахеи, связанной с патологической мягкостью ее хрящевого каркаса. Клинически заболевание проявляется экспираторным стридором. При эндоскопии обнаруживают резкое сужение на выдохе просвета трахеи, которая может принимать различную форму. Симптомы заболевания часто спонтанно исчезают на 2 — 3 году жизни [32]. При выраженных дыхательных нарушениях может потребоваться трахеотомия [41].
| Рисунок 10. Эндофотография трахеи. Врожденный рубцовый стеноз |
Врожденный стеноз трахеи (рис. 10) может иметь различную природу. Органические стенозы связаны с локальным дефектом хрящевых полуколец трахеи (недостаток или отсутствие хряща) или избыточным образованием хрящевой ткани, приводящим к формированию твердого хрящевого выпячивания в просвет трахеи [42].
Функциональные стенозы связаны с чрезмерной мягкостью хрящей и в этом случае являются локальной формой трахеомаляции. Экспираторный стридор обнаруживают обычно сразу после рождения. Стридор усиливается при беспокойстве или кормлении ребенка. Состояние больного обычно резко ухудшается во время ОРВИ, в некоторых случаях отмечают приступы удушья, ошибочно диагностируемые как круп. Для исключения сдавливания трахеи извне необходимо рентгеноконтрастное исследование пищевода. Основной способ диагностики — эндоскопический. Стенозы трахеи, особенно на почве трахеомаляции, имеют благоприятный прогноз, в большинстве случаев спонтанно излечиваются.
| Рисунок 11. Рентгенограмма органов грудной клетки. Сдавление пищевода аномально расположенным сосудом |
Сосудистое кольцо. Аномальная конфигурация больших сосудов может вызывать сдавление трахеи, обычно ее дистальных отделов. Кроме того, может сдавливаться также пищевод. Стридор усиливается при плаче или кормлении, а также при положении ребенка на спине. Часто отмечается срыгивание. Диагноз устанавливают при помощи рентгенографии пищевода с рентгеноконтрастным препаратом (рис. 11) и аортографии. Чаще всего встречается удвоение дуги аорты, добавочная левая легочная артерия [14, 37].
При эндоскопии можно обнаружить выбухание и, в ряде случаев, пульсацию передней стенки трахеи. Лечение — хирургическое.
Ларинготрахеопищеводная щель — редкий врожденный дефект развития. На большом протяжении дыхательные пути сообщаются с пищеводом. Причиной этого порока является незаращение дорсальной части перстневидного хряща. Это заболевание клинически проявляется средней громкости двухфазным стридором и эпизодами аспирации. У детей с этим пороком часто отмечают повторные пневмонии. Типичными являются пароксизмы кашля и цианоз. Голос тихий. Приблизительно у 20% детей имеется также трахеопищеводная фистула с характерной локализацией в дистальном отделе трахеи [35]. Для установления диагноза, кроме эндоскопии, требуется рентгеноскопия органов грудной клетки с контрастом. Для лечения необходима не только трахеотомия, но и наложение гастростомы для кормления ребенка.
| Рисунок 12. Рентгенограмма органов грудной клетки. Затекание рентгеноконтрастного вещества через трахеопищеводный свищ из пищевода в трахеобронхиальное дерево |
Трахеопищеводный свищ (рис. 12) проявляется при первом же кормлении ребенка тяжелыми приступами удушья, кашля и цианоза [41]. В основе порока лежит неполное развитие трахеопищеводной стенки. Часто этот порок сочетается с атрезией пищевода. В дальнейшем быстро присоединяется тяжелая аспирационная пневмония. Лечение только хирургическое, результаты часто зависят от срока операции. Прогноз тем более благоприятен, чем раньше предпринято вмешательство.
- Медико-генетическое консультирование
Учитывая то, что пороки развития гортани и трахеи являются проявлением эмбриопатий, у больных с врожденной патологией этих органов весьма вероятны проявления эмбриопатий со стороны других органов и систем. В клинической практике наибольшую сложность для установления нозологической формы заболевания представляют его синдромальные формы. В основу синдромального метода обследования положено то обстоятельство, что большинство дефектов развития могут быть изолированными или входить в состав известных синдромов или неуточненных комплексов множественных врожденных дефектов. Установление синдромологического диагноза влияет на следующие факторы: 1) проведение тщательной диагностики скрытых дефектов развития и функциональных отклонений в рамках установленного синдрома; 2) выполнение специфической предоперационной подготовки больного для предупреждения возможных осложнений во время хирургического вмешательства или в послеоперационном периоде; 3) тактику и результаты лечения, что выражается в ряде случаев в отказе от хирургических вмешательств, в том числе в изменении хирургической техники коррекции некоторых дефектов развития.
По нашим данным, синдромологический диагноз может быть установлен приблизительно у 25% больных [4]. Лишь у 8-10% детей врожденная патология гортани и трахеи имеет изолированную форму. Остальные больные с врожденными заболеваниями гортани и трахеи имеют иные пороки развития — центральной нервной, костно-мышечной, сердечно-сосудистой систем, аномалии развития ушных раковин, пороки развития лица, аномалии соединительной ткани, врожденные опухолевидные образования кожи и др. Сочетание пороков развития органов нескольких систем, не индуцируемых друг другом, у этой группы больных можно расценивать как множественные неуточненные врожденные пороки развития.
Литература
1. Богомильский М. Р., Солдатский Ю. Л., Маслова И. В., Нурмухаметов Р. Х. Врожденный ювенильный респираторный папилломатоз гортани // Вестник оториноларингологии. 1998. № 6. С. 28 — 29. 2. Водолазов С. Ю., Поспелов Н. В. Комбинированное лечение детей с распространенным гемангиоматозом головы, шеи, лица в сочетании с подскладковой гемангиомой гортани. В кн.: Материалы XV Всероссийского съезда оториноларингологов, 25-29.09.1995 г. Том II. СПб, 1995. С. 273 — 275. 3. Герайн В., Чирешкин Д. Г. Молекулярно-биологические аспекты ювенильного респираторного папилломатоза и его комбинированное лечение // Вестник оториноларингологии. 1996. № 4. С. 3 — 8. 4. Маслова И. В., Солониченко В. Г., Солдатский Ю. Л., Онуфриева Е. К. Генетические аспекты врожденной патологии гортани и трахеи // Вестник оториноларингологии. 1999. № 2. С. 30 — 33. 5. Солдатский Ю. Л., Онуфриева Е. К. Подскладковая гемангиома как причина стеноза гортани у детей раннего возраста // Вестник оториноларингологии. 1997. № 6. С. 19 — 21. 6. Солдатский Ю. Л., Маслова И. В., Онуфриева Е. К. Лазерная эндоскопическая хирургия врожденных заболеваний гортани у детей // Лазерная медицина. 1998. Т. 2. № 2 — 3. С. 36 — 38. 7. Солдатский Ю. Л., Онуфриева Е. К., Маслова И. В. Стридор у новорожденных и детей грудного возраста. В кн.: Материалы V Конгресса педиатров России «Здоровый ребенок», 16-18.02.1999. Москва, 1999. С. 430 — 431. 8. Цветков Э. А., Фадеева И. А. Хирургическое лечение врожденных кист гортани // Вестник оториноларингологии. 1999. № 3. С. 42 — 45. 9. Чирешкин Д. Г., Онуфриева Е. К., Солдатский Ю. Л. Сосудистые опухоли гортани, глотки и полости рта у детей // Вестник оториноларингологии. 1994. № 4. С. 29 — 32. 10. Чирешкин Д. Г. Хроническая обструкция гортанной части глотки, гортани и трахеи у детей. М.: Рапид-Принт, 1994. С. 144. 11. Чирешкин Д. Г., Маслова И. В., Онуфриева Е. К., Солдатский Ю. Л. Структура и ранняя симптоматика врожденных заболеваний гортани и трахеи // Вестник оториноларингологии. 1996, № 5. С. 13 — 18. 12. Шантуров А. Г., Субботина М. В. Ультразвуковая диагностика в детской ларингологии. Иркутск: Папирус, 1994. С. 140. 13. Avidano M. A., Singleton G. T. Adjuvant drug strategies in the treatment of reccurent respiratory papillomatosis // Otolaryngology — Head and Neck Surgery. 1995. Vol. 112. P. 197 — 202. 14. Backer C. L., Ilbawi M. N., Idriss F. S. Vascular anomalies causing tracheoesophageal compression // J. Thorac Cardiovasc. Surg. 1989. Vol. 97. P. 725 — 731. 15. Bauman N. M., Smith R. J. Recurrent respiratory papillomatosis // Pediatr. Clin. North. Am. 1996. Vol. 43. P. 1385 — 1401. 16. Belmont J. R., Grundfast K. M. Congenital laryngeal stridor (laryngomalacia): etiologic factors and associated disorders // Ann. Otol. Rhinol. Laryngol. 1984. Vol. 93. P. 430 — 436. 17. Benjamin B., Jacobson I., Eckstein R. Idiopathic subglottic stenoses: diagnosis and endoscopic laser treatment //Ann. Otol. Rhinol. Laryngol. 1997. Vol. 106. P. 770 — 774. 18. Benjamin B., Mair E. A. Congenital interarytenoid web // Arch. Otolaryngol. Head Neck Surg. 1991. Vol. 117. P. 1118 — 1122. 19. Chmielik M., Piekarniak P., Snieg B. Microsurgical treatment of laryngeal papillomatosis // Otolaryngol. Pol. 1997. Vol. 51. P. 26 — 30. 20. Civantos F. J., Holinger L. D. Laryngoceles and saccular cysts in infants and children // Arch. Otolaryngol. Head Neck Surg. 1992. Vol. 118. P. 296 — 300. 21. Deunas L., Alcantud V., Alvarez F. et al. Use of interferon-alpha in laryngeal papillomatosis: eight years of the Cuban national programme // J. Laryngol. Otol. 1997. Vol. 111. P. 134 — 140. 22. Ferguson C. F. Congenital abnormalities of the infant larynx // Ann. Otol. Rhinol. Laryngol. 1967. Vol. 76. P. 744 — 752. 23. Friedman E. M., Vastola A. P., McGill T. J., Healy G. B. Chronic pediatric stridor: etiology and outcome // Laryngoscope. 1990, Vol. 100. P. 277 — 280. 24. Froehlich P., Seid A. B., Morgon A. Contrasting strategic approaches to the management of subglottic hemangiomas // Int. J. Pediatr. Otorhinolaryngol. 1996. Vol. 36. P. 137 — 146. 25. Gonzales C., Reilly J. S., Bluestone C. D. Synchronous airway lessions in infancy // Ann. Otol. Rhinol. Laryngol. 1987. Vol. 96. P. 77 — 80. 26. Grundfast K. M., Harley E. H. Vocal cord paralysis // Otolaryngol. Clin. North. Am. 1989. Vol. 22. P. 569 — 597. 27. Healy G. B., McGill T., Friedman E. M. Carbon Dioxide Laser in Subglottic Hemangioma. An update. // Ann. Otol. Rhinol. Laryngol. 1984. Vol. 93. P. 370 — 373. 28. Holinger L. D. Etiology of stridor in the neonatale, infant and child // Ann. Otol. Rhinol Laryngol. 1980. Vol. 89. P. 397 — 400. 29. Holinger L. D., Holinger P. C., Holinger P. H. Etiology of bilateral abductor vocal cord paralysis: A review of 389 cases // Ann. Otol. Rhinol. Laryngol. 1976. Vol. 85. P. 428 — 436. 30. Holinger L. D., Lusk R. P., Green C. G. Pediatric laryngology and bronchoesophagology. Philadelphia — NY : Lippincott — Raven, 1997. Р. 402. 31. Holinger P. H., Brown W. T. Congenital webs, cysts, laryngoceles and other anomalies of the larynx // Ann. Otol. Rhinol. Laryngol. 1967. Vol. 76. P. 744 — 752. 32. Jacobs I., Welmore R., Tom L. et al. Tracheobronchomalacia in children // Arch. Otolaryngol. Head Neck Surg. 1994, Vol. 120. P. 154 — 158. 33. McGill T. Congenital diseases of the larynx // Otolaryngol. Clin. North. Am. 1984. Vol. 17. P. 57 — 62. 34. Miller R., Gray S. D., Cotton R. T., Myer C. M., Netterville J. Subglottic stenosis and Down syndrome // Am. J. Otolaryngol. 1990. Vol. 11. P. 274 — 277. 35. Myer C. M., Cotton R. T., Holmes D. Laryngeal and laryngotracheoesophageal clefts: The role of early surgical repair // Ann. Otol. Rhinol. Laryngol. 1990. Vol. 99. P. 98 — 104. 36. Nowlin J. H., Zalzal G. The stridorous infant // ENT J. 1989. V. 70. P. 84 — 88. 37. Park S. C. Vascular abnormalites // Pediatr. Clin. North. Am. 1981. Vol. 28. P. 949 — 955. 38. Park S. S., Streitz J. M. Jr., Rebeiz E. E., Shapshay S. M. Idiopathic subglottic stenosis // Arch. Otolaryngol. Head Neck Surg. 1995. Vol. 121. P. 894 — 897. 39. Parnell F. W., Brandenberg J. H. Vocal cord paralysis: A review of 100 cases // Laryngoscope. 1970. Vol. 70. P. 1036 — 1045. 40. Pransky S. M., Grundfast K. M. Differentiating upper from lower airway compromise in neonates // Ann. Otol. Rhinol. Laryngol. 1985. Vol. 94. P. 509 — 515. 41. Richardson M. A., Cotton R.T. Anatomic abnormalities of the pediatric airway // Pediatr. Clinic. North. Am. 1995. Vol. 31. P. 821 — 834. 42. Rimmell F. L., Stool S. E. Diagnosis and management of pediatric tracheal stenosis // Otolaryngol. Clin. North. Am. 1995. Vol. 28. P.809 — 827. 43. Shikhani A. H., Marsh B. R., Jones M. M., Holliday M. J. Infantile subglottic hemangiomas. An update // Ann. Otol. Rhinol. Laryngol. 1986. Vol. 95. P. 336 — 347.
Обратите внимание!
- Стридор у новорожденных является симптомом частичной обструкции дыхательных путей большого диаметра
- Для диагностики заболевания необходим тщательный сбор анамнеза и клиническое обследование ребенка с целью оценки тяжести его состояния
- Уровень поражения можно заподозрить по фазе стридора и сопутствующим симптомам, таким как кашель, срыгивание, цианоз
- Основным способом диагностики является эндоскопия, хотя рентгенографическое и ультразвуковое исследование может оказаться в ряде случаев весьма полезным
- Всем больным с врожденной патологией гортани и трахеи необходимо обследование в медико-генетической консультации