Остеомиелит челюсти – воспалительный и инфекционный процесс с гнойным содержимым, который охватывает структурные элементы кости челюсти. Постепенно заболевание провоцирует разложение кости, то есть постепенно прогрессирует остеонекроз. Патология требует срочной профессиональной помощи во избежание распространения инфекции на другие органы и системы человеческого организма. Остеомиелит нижней челюсти диагностируется в два раза чаще, чем то же заболевание, но затрагивающее верхнюю челюстную систему.
Классификация остеомиелита челюсти
Воспалительный процесс требует срочного и грамотного лечения, для этого врач назначает лекарства и проводит хирургическую операции, чтобы очистить ткани от некроза. Отсутствии терапии приводит к тяжелым осложнениями, например, к развитию менингита.
По течению патология бывает острой, подострой и хронической. В зависимости от причины остеомиелита, выделяют следующие виды:
- травматический;
- гематогенный;
- лучевой;
- одонтогенный;
- после удаления зуба.
Травматический тип возникает в результате травмы, например, после перелома челюсти или ранения. Если в пораженную область попадают бактерии, то начинается воспалительный процесс. При гематогенной форме патогенные организмы попадают в ткани челюсти по кровотоку из других очагов воспаления.
Лучевой тип является осложнением лучевой терапии при онкологических нарушениях и встречается достаточно редко. Чаще всего возникает одонтогенный остеомиелит, связанный с осложнениями кариеса.
Под воздействием воспалительного процесса неминуемо происходит разрушение костной ткани, то есть деструкция. По степени повреждения кости разделяют следующие типа патологии:
- Деструктивная характеризуется формированием секвестров, участков омертвевшей ткани.
- Деструктивно-продуктивная. Образуются мелкие секвестры, очаги остеосклероза, происходит утолщение надкостницы.
- Гиперпластическая. Встречается у детей 7-12 лет, сопровождается некрозом, тромбозом сосудов, деформацией лица.
При хронической деструктивной форме кость челюсти истончается, как следствие, происходят патологические переломы.
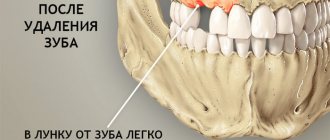
Травмы при удалении зубов
Считаются осложнением, чаще появляются на верхней челюсти, наиболее высокий риск — при удалении премоляров, моляров. При сложном удалении есть риск перфорации дна верхнечелюстной пазухи. Она повреждается, и между полостью носа и рта появляется отверстие в костной перегородке. Это может быть связано с анатомическими особенностями строения челюсти (нет костной перегородки или корни удаляемых зубов расположены близко ко дну пазухи). Другая возможная причина — хроническое воспаление в области зубного корня, из-за которого костная перегородка истончается и разрушается. Такую травму устраняют сразу же. Если этого не сделать, жидкость может попадать в нос при проглатывании, жевании. При появлении такого симптома нужно обратиться к стоматологу, чтобы не провоцировать воспаление.
Причины и провоцирующие факторы
В 80% случаев встречается одонтогенный остеомиелит, а главной его причиной становятся запущенные патологии:
- кариозное поражение коронок;
- воспаление пульпы;
- периодонтит;
- альвеолит;
- киста и гранулема зуба;
- перикоронарит;
- фурункулы и карбункулы;
- гнойные болезни ЛОР органов;
- дифтерия, скарлатина, пупочный сепсис у новорожденных.
Инфекция попадает в зубной корень,а затем в костную ткань, так формируется остеомиелит.
Причиной травматического остеомиелита часто становятся огнестрельные и колотые ранения, а также повреждение слизистой носа. В таких случаях бактерии попадают в кости из внешней среды и вызывают воспаление.
Врачи выделяют ряд факторов, которые способствуют развитию воспаления:
- ослабленный иммунитет, неправильный образ жизни;
- патологии крови;
- сахарный диабет;
- ревматические патологии;
- полиартрит;
- тяжелые патологии почек и печени.
Более подвержены остеомиелиту те пациенты, которые отказывают от своевременного посещения стоматолога.
Десенсибилизирующая терапия
Лечебный комплекс дополняется антигистаминными препаратами:
- димедролом;
- хлорпирамином;
- фенкаролом;
- диазолином.
Лекарства способствуют устранению интоксикации, активизируют противовоспалительные функции антибиотиков, минимизируют проницаемость стенки сосудов, борются с отечностью. Для повышения эффекта, в комплексе назначаются препараты с содержанием кальция, глюкозы.
Такой протокол лечения применяется для пациентов с сахарным диабетом, поскольку такой подход позволяет минимизировать отрицательное влияние сопутствующих нарушений в очагах инфекции и облегчить восстановительный процесс.
Общеукрепляющая терапия
В рамках общеукрепляющего курса больному назначаются витаминные комплексы (групп В, С), адаптогенные препараты, стимуляторы.
При тяжелых формах заболевания проводится экстракорпоральная детоксикация. Для этого назначается гемосорбция, плазмофероза или лимфосорбция. Положительное воздействие оказывают курсы аутогемотерапии (введение собственной венозной крови внутримышечно).
Физиотерапия
Такое лечение допускается только после снижения острых воспалительных симптомов, поэтому манипуляции назначаются спустя несколько дней после начала терапии. Методики могут быть следующими:
- аппаратное лечение УФ-лучами;
- электрофорез с использованием противовоспалительных и антибактериальных препаратов;
- массаж;
- оксигенация;
- лазерное облучение места удаленного зуба.
Независимо от течения болезни, протокол лечения определяет только врач с учетом физиологических особенностей организма.
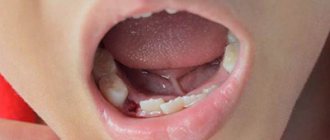
Симптомы остеомиелита
Острая патология проявляется резко и сопровождается следующими симптомами:
- болевые ощущения в пораженной области;
- подвижность больного зуба, отечность десны;
- гнойные выделения из десны;
- онемение губы;
- гнилостный запах изо рта;
- повышение температуры до 38-39°C;
- увеличение лимфоузлов;
- головные боли, слабость, тошнота;
- озноб, отсутствие сна.
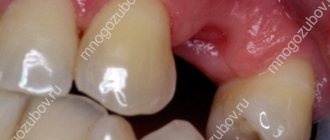
Главным признаком является выраженная боль, которая отдает в ухо, глаз и висок. Если процесс распространился на мягкие ткани, лицо опухает и становится асимметричным, кожа кажется горячей на ощупь, пациент не может открыть рот и ему больно глотать.
При подострой форме симптомы выражены слабее, поэтому самочувствие пациента улучшается. Отсутствует видимый отек лица, болевые ощущения становятся терпимыми, но усиливается подвижность зубов.
Хроническая стадия может возникать при неправильном лечение острого остеомиелита челюсти, иногда встречается и первичный хронический процесс. При такой патологии симптомы выражены слабо, но скрытое течение может приводить к выпадению зубов, патологическим переломам челюсти.
Что такое надкостница
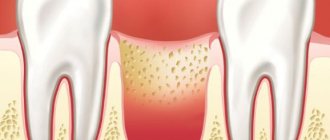
Во всем нужно начинать с малого, поэтому для начала разберемся, что из себя представляет надкостница зуба. Это мягкая соединительная ткань, покрывающая челюстную кость, она также служит звеном, которое соединяет зуб со всеми окружающими его мышцами и связками. Эта ткань пронизана сосудами и нервными волокнами, она отвечает за кровоснабжение, а также выполняет защитную функцию для кости.
Как все составляющие нашего организма, надкостница может подвергаться различным воспалительным процессам. А наличие этих воспалительных процессов в данной области ни в коем случае нельзя и даже не получится долго игнорировать (благодаря ярким симптомам).
Итак, если воспалилась надкостница, то это означает, что в полости рта присутствует заболевание с присоединившейся инфекцией, которое в обязательном порядке нуждается в лечении.
На заметку! Вам будет интересно узнать, что воспаление надкостницы стоматологи по-научному называют «периоститом», а простые обыватели именуют «флюсом». Такая терминология во многом облегчает понимание среди обычных пациентов, теперь и вы знаете, о чем идет речь.
Диагностика и лечение воспаления
Острый остеомиелит челюсти диагностирует стоматолог на основании клинической картины и собранного анамнеза. Дополнительно назначаются лабораторные анализы и рентген челюсти. При хронической патологии на снимке будут признаки остеопороза и секвестров.
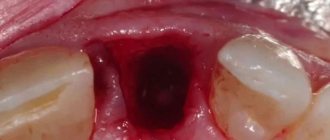
Лечение начинается с удаления очага некроза, удаляют пораженный зуб или абсцесс, рану промывают антисептиками и антибиотиками, устанавливают дренаж. Если зубы гиперподвижны, проводится лечебное шинирование.
Дополнительно назначают противовоспалительные препараты и антибиотики. После купирования острого процесса показана физиотерапия, чтобы ускорить восстановление ткани.
При хронической патологии может потребоваться операция, во время которой врач удалить пораженные участки костной ткани, а пустоты заполнит остеокондуктивным материалом.Если есть риск патологического перелома, применяется лечебное шинирование, которое помогает избежать травмы.
Консервативная терапия
Сюда относятся следующие мероприятия:
- общеукрепляющие;
- противовоспалительные;
- физиотерапевтические;
- десенсибилизирующие.
Противовоспалительные процедуры
Терапия заключается в лечении антибиотиками. Прием противомикробных препаратов следует начать как можно раньше (например, гентомицин, ципрофлоксацин, линкомицин и др.). Они всасываются костными тканями и не вызывают аллергических реакций.
Пациентам с тяжелыми формами заболевания одновременно назначаются несколько групп антибиотиков с учетом совместимости и побочных симптомов.
Ввиду того, что остеомиелит провоцируется аэробными и анаэробными патогенными микроорганизмами, эффективно включать в протокол лечения антибиотики метронидазоловой группы в комплексе с сульфаниламидами. В ряде случаев пациентам назначается внутривенное введение ферментов. Грамотный подбор препаратов определяет результат медикаментозного лечения, а также позволяет минимизировать риск осложнений и побочных реакций.
Вылечить остеомиелит в легких формах можно за 7-10 дней. Тяжелые формы требуют более длительного курса до полного купирования симптомов воспаления.
Осложнения воспалительного процесса
Остеомиелит челюсти требует срочного лечение, иначе есть риск развития ряда осложнений:
- абсцесс и флегмона тканей челюсти;
- менингит;
- менингоэнцефалит;
- абсцесс мозга;
- абсцесс легкого и сепсис;
- патологические переломы костей;
- образование ложного сустава;
- нарушение подвижности жевательных мышц;
- поражение сердца и почек.
Многие из этих патологий приводят к летальному исходу или инвалидности, ярко выраженным косметическим дефектам.
Лечение остеомиелита челюстной кости
Стандартная программа лечения остеомиелита челюсти, протекающего в острой форме, включает:
- оперативное вмешательство (удаление инфицированных зубов, рассечение надкостницы, первичную обработку очагов поражения в кости, надкостнице и прилежащих мягких тканях, вскрытие, дренирование и санацию очагов инфекции);
- оперативное удаление секвестров (отторгнутых костных тканей челюсти);
- противовоспалительную терапию;
- дезинтоксикационные мероприятия;
- прием общеукрепляющих средств;
- симптоматическое лечение.
При этом объем оперативного вмешательства, характер лекарственной терапии и иных лечебных методов определяются особенностями патогенеза, общим состоянием пациента и клинической симптоматикой.
Профилактика и прогноз
Прогноз при остеомиелите благоприятный, если пациент своевременно обратился к врачу и прошел адекватную терапию. Предупредить возникновение патологии можно, соблюдая следующие меры профилактики:
- лечение кариеса, пульпита или воспаления десны должно происходить своевременно;
- должна проводиться моментальная санация воспалительных и инфекционных очагов в организме;
- следует укреплять иммунную систему, правильно питаться и вести здоровый образ жизни;
- рекомендуется избегать любых травм челюсти.
Стоматологи рекомендуют ежедневно чистить зубы утром и вечером, не менее 2 минут, а также ежегодно посещать дантиста для профилактического осмотра и профессиональной гигиены полости рта.
Лечение альвеолярного остита
Профилактические антибиотики уменьшают риск возникновения альвеолярного остита, а так же снимают боль и снижают риск инфекционного поражения мягких тканей.
Если речь идет о лечении, то обычно оно симптоматично (например, принимают обезболивающие препараты), а также производится стоматологом удаление мусора из гнезда путем орошения физиологическим раствором или местной анестезией. В оголенное гнездо могут помещаться лекарственные растворы, но их применение ограничено из-за сильной боли.
Люди, у которых возникает альвеолярный остит, зачастую обращаются за помощью к врачу несколько раз после проведения операции.
Москва м. Звездная, Дунайский проспект, 23
Источники
- Лукьяненко В.И. Остеомиелиты челюстей.
- Современные особенности клинических проявлений одонтогенного и травматического остеомиелита нижней челюсти. Фомичев Е.В.
Внимание!
Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений: 2371 Дата публикации: 29.04.2019
Стоматологи — служба поиска и записи к стоматологам Москвы
Общие сведения
Остеомиелит нижней челюсти встречается чаще, протекает тяжелее и дает больше осложнений. При хроническом остеомиелите нижней челюсти кость поражается глубже, это может привести к переломам челюсти. Воспаление захватывает опасный участок — челюстные отростки. Острый остеомиелит нижней челюсти легко переходит в подострый, а затем в хронический.
Остеомиелит верхней челюсти развивается более стремительно, может привести к воспалению гайморовых пазух. Однако, поскольку здесь костная ткань менее плотная, при остеомиелите верхней челюсти реже развиваются абсцессы и флегмоны, а само заболевание протекает легче.
Входными воротами для инфекции является больной зуб, а возбудители воспаления — золотистый и белый стафилококк, пневмококки, кишечная и тифозная палочки. Это микрофлора обычно располагается в очагах хронической инфекции тканей, окружающих зуб.
Воспаление при остеомиелите не происходит внезапно, вначале хроническая инфекция долгое время развивается в десне — например, при заболеваниях периодонтита или пародонтита. Затем, при нарушении оттока продуктов жизнедеятельности инфекции, микрофлора из очага поражения распространяется на окружающую ткань.
Остеомиелит других участков костной системы вызывает всего один вид возбудителей — стафилококк (стрептококк), который проникает в ткань с током крови. Поскольку остеомиелит челюсти могут вызывать разные возбудители, течение заболевания имеет гораздо больше отличительных особенностей, чем при обычном остеомиелите.
Что будет, если не лечиться
Если у вас воспаление надкостницы зуба, а вы не желаете проводить лечение и не спешите обращаться к врачу, то все может осложниться некротизацией пораженной ткани и распространением инфекции на соседние органы: небо, горло, гортань, гайморовы пазухи, уши, глаза, головной мозг. Также может произойти заражение крови и сепсис, появятся большие свищи. Некоторым пациентам при осложнениях не удается избежать остеомиелита или флегмоны. И еще в большинстве случаев также приходится распрощаться с пораженным зубом, который мог стать виновником распространения инфекции.
Такие последствия требуют срочного оперативного вмешательства, а без своевременной хирургии все и вовсе может закончиться летальным исходом. Поэтому помните, что с заболеванием шутки плохи.