Современная стоматология использует новейшие технологии в лечении тех или иных патологий. В последнее время все больше популярности завоевывает электроодонтодиагностика (ЭОД), с помощью которой можно определить текущее состояние всех нервных элементов пульпы любого зуба. Основной принцип строится на использовании слабого электрического тока. Следует подчеркнуть, что ЭОД дает представление не столько о состоянии самой пульпы зуба, сколько характеризует целостность и функциональность ее чувствительного нервного аппарата. Как известно, при различных патологических процессах в твердых тканях и пульпе зуба изменяются не только гистологическое строение и гемодинамические процессы в пульпе, но и происходят дистрофические процессы в нервных рецепторах, что проявляется изменением их электровозбудимости. В то же время, нужно помнить, что изменение показателей ЭОМ может происходить при различных патологических состояниях околозубных тканей и чувствительных нервов челюстно-лицевой области.
Применение электрического тока основано на общеизвестном факте, что всякая живая ткань характеризуется возбудимостью, или способностью приходить в состояние возбуждения под влиянием раздражителя. Минимальная сила раздражения, вызывающая возбуждение, называется пороговой. Применение электрического тока с целью диагностики получило наибольшее распространение, так как его сила и продолжительность легко дозируются, а использовать его можно неоднократно без боязни нанести повреждение.
Существует ряд основных правил при использовании ЭОД:
- все процедуры физиотерапевтического характера должны проводиться только под присмотром врача, который собственно и выпишет назначение;
- нужно строго соблюдать все требования и указания врачей, которые предшествуют первой процедуре;
- как правило, ЭОД нельзя проводить на полный или пустой желудок, наилучшим вариантом будет 40-60 минут после еды;
- в течение всей процедуры пациенту запрещается разговаривать, двигаться, спать, читать и т.п;
- после окончания диагностики пациент обязан отдохнуть 30-40 минут.
Когда необходимо проведение электроодонтометрического исследования?
Электроодонтометрия в стоматологии назначается при следующих случаях:
- дифференциальная диагностика глубины кариеса;
- диагностика пульпита;
- выявление новообразований на корнях зуба;
- получение травмы челюстно-лицевого отдела;
- воспалительный процесс гайморового синуса;
- воспалительное деструктивное заболевание кости;
- хроническая очаговая или гематогенная анаэробная инфекция;
- опухоли челюстей различного происхождения;
- воспаление и поражение периферических нервов;
- лучевое поражение тканей;
- лечение с помощью ортодонтических аппаратов.
Техника и методика электроодонтодиагностики
1. Подготовить аппарат к работе:
- подсоединить активный и пассивный электрод к соответствующим клавишам «А» и «Р»;
- заземлить;
- включить в сеть;
- нажать клавишу «Вкл» (загорается сигнальная лампочка) «50 или 200».
2. Подготовить пациента к процедуре:
- усадить удобно;
- объяснить, возможные ощущения во время электроодонто диагностики;
- положить резиновый коврик на пол для изоляции кресла больного и врача;
- подготовить зуб для исследования.
Для исследования зуб необходимо изолировать от слюны, высушить ватным шариком в направлении от режущего края к экватору (нельзя применять спирт, эфир). При наличии зубных отложений их обязательно удаляют. Если зубы кариозные, то необходимо убрать размягченный дентин и просушить полость. Для точной диагностики при наличии пломбы из амальгамы ее удаляют, т.к. пломба из амальгамы — хороший проводник электрического тока, по которому электрический ток хорошо разветвляется. Во избежание утечки тока при проверке возбудимости зуба с пломбой, имеющей контакт с соседней пломбой, необходимо ввести целлулоидную пластину, смазанную вазелином между ними. Расположить электроды в зависимости от используемого аппарата. Так, пассивный электрод при работе с аппаратом ОД-2м располагается вместе с увлажненной прокладкой на тыле кисти и фиксируется бинтом; при работе с аппаратом ЭОМ-1 дается больному в руку.
Активный электрод располагают на чувствительных точках:
- середина режущего края фронтальных зубов;
- верхушка переднего бугра у премоляров;
- верхушка переднего щечного бугра у моляров;
- со дна кариозной полости в 3—4 точках.
3. Провести процедуру:
— нажать клавиши «50-200» (переключение диапазонов), при этом загорается сигнальная лампочка «50» или «200». Начинают исследования на диапазоне 50 мкА. При работе с аппаратом ЭОМ-3 после размещения электродов на пациенте медсестра плавно и медленно выводит ручку потенциометра вправо до появления ощущения в зубе (тепло, жжение, толчок), о чем пациент извещает звуком «А-А». Медсестра регистрирует пороговую силу тока и отпускает ручку потенциометра, выключает клавишу «Сеть».
При работе с аппаратом ЭОМ-1 после размещения электродов пациент нажимает кнопку выключателя и импульсы поступают в цепь пациента (рука врача, держащая активный электрод, должна быть в резиновой перчатке). При появлении минимальных ощущений в зубе пациент снимает большой палец с кнопки и размыкает цепь (перед каждым исследованием стрелка возвращается на нуль). Врач регистрирует пороговую силу тока по шкале миллиамперметра. Нельзя проводить исследования электровозбудимости с пломбы, прилегающей к десне, необходимо следить, чтобы не было контакта электродержателя активного электрода со слизистой оболочкой. Во время процедуры зубы периодически высушиваются, т.к. они увлажняются при дыхании.
Электроодонтодиагностика в современной стоматологии
Электроодонтодиагностика (ЭОД) – метод стоматологического исследования, основанный на определении порогового возбуждения болевых и тактильных рецепторов пульпы зуба при прохождении через нее электрического тока. Процесс исследования электровозбудимости зубов называют электроодонтометрией (ЭОМ). Ток, генерируемый аппаратами для ЭОД и используемый для ЭОМ, называется диагностическим током. Следует подчеркнуть, что ЭОД дает представление не столько о состоянии самой пульпы зуба, сколько характеризует целостность и функциональность ее чувствительного нервного аппарата. Как известно, при различных патологических процессах в твердых тканях и пульпе зуба изменяются не только гистологическое строение и гемодинамические процессы в пульпе, но и происходят дистрофические процессы в нервных рецепторах, что проявляется изменением их электровозбудимости. В то же время, нужно помнить, что изменение показателей ЭОМ может происходить при различных патологических состояниях околозубных тканей и чувствительных нервов челюстно-лицевой области.
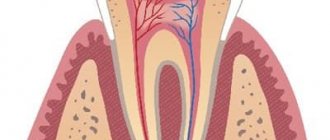
В норме пульпа зуба реагирует на проходящий через нее электрический ток незначительными болевыми ощущениями, чувством покалывания, ощущением легкого толчка, слабого удара током и т.п. Высокая чувствительность пульпы к действию раздражителей объясняется большим количеством сенсорных нервных окончаний, расположенных в субодонтобластическом нервном сплетении Рашкова, одонтобластическом слое, предентине.
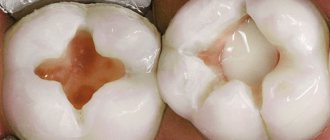
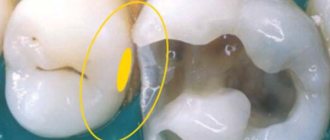
Кариес зуба, по мере прогрессирования процесса и углубления кариозной полости, вызывает развитие в пульпе изменений, приводящих к снижению чувствительности нервных рецепторов: отложение заместительного дентина, изменения в слое одонтобластов, начальные дистрофические процессы в нервных элементах. Перечисленные явления могут постепенно приводить к незначительному снижению показателей ЭОМ.
Острые формы пульпита сопровождаются выраженным болевым синдромом, однако показатели ЭОМ, как правило, снижаются незначительно, а иногда остаются на уровне физиологической нормы. Это связано с тем, что на чувствительность нервных рецепторов влияют, в первую очередь, длительность патологического процесса и степень дистрофических изменений в пульпе зуба, а не выраженность воспалительных явлений. Как известно, при острых формах пульпита значительных дистрофических процессов в нервных элементах пульпы из-за скоротечности процесса не происходит. В то же время, значительное снижение электровозбудимости пульпы и отсутствие положительной динамики показателей ЭОМ в процессе проводимой терапии (например, при биологическом методе лечения) свидетельствуют о необратимости патологического процесса и неэффективности проводимых лечебных мероприятий, что является показанием к применению экстирпационных методов лечения.
Хронические формы пульпита протекают с необратимой атрофией клеточных элементов пульпы, замещением ее грубоволокнистой соединительной тканью, прогрессирующими дистрофическими изменениями в нервных волокнах, изменением порога возбудимости нервных рецепторов пульпы. Это приводит к значительному, в 5–6 раз, повышению показателей ЭОМ по сравнению с физиологической нормой. Еще более выражено снижение электровозбудимости пульпы при гибели ее коронковой части – хроническом гангренозном пульпите. Следует подчеркнуть, что при обострениях хронических форм пульпита показатели ЭОМ не изменяются, оставаясь на уровне, соответствующем степени дистрофических изменений нервного аппарата пульпы. ЭОМ также позволяет получить ценную диагностическую информацию при «остаточных» пульпитах.
Периодонтиты характеризуются тотальным некрозом пульпы зуба. На раздражение электрическим током в этом случае реагируют уже́ чувствительные нервные окончания периодонта. Значения диагностического тока существенно возрастают – обычно более чем в 10 раз по сравнению с физиологической нормой. Зачастую изменяются и субъективные ощущения пациентов при проведении ЭОМ – преобладают тактильные ощущения: удар, толчок и т.д. В ряде случаев реакция на диагностический ток вообще отсутствует.
Некариозные поражения твердых тканей зубов, если в пульпе отсутствуют вторичные воспалительно-дистрофические процессы, сопровождаются лишь незначительными изменениями электровозбудимости. При патологической истираемости твердых тканей зубов, даже при значительной потере эмали и дентина (III степень по Bracco) показатели ЭОМ увеличиваются лишь в 1,5–2 раза, а на начальных стадиях заболевания остаются в пределах нормы, что является свидетельством отсутствия серьезных патологических процессов в пульпе и связано в основном с изменением электропроводности твердых тканей. При клиновидных дефектах зубов показатели ЭОМ увеличиваются в 2–3 раза по сравнению с нормой, что вполне объяснимо с точки зрения динамики и выраженности дистрофических процессов, происходящих в пульпе зуба при данной форме патологии. При гиперестезии твердых тканей зубов электровозбудимость пульпы либо находится в пределах физиологической нормы, либо, при тяжелых формах данной патологии, слегка повышается.
Заболевания пародонта могут сопровождаться вторичными дистрофическими процессами в пульпе зуба. При этом не отмечено однонаправленной тенденции изменения показателей ЭОМ: электровозбудимость пульпы зубов у данной категории больных может быть как повышенной, так и пониженной либо находиться в пределах физиологической нормы. В связи с этим у пародонтологических больных ЭОД имеет относительно невысокую диагностическую ценность и используется лишь для выявления возможных осложнений, например ретроградного пульпита.
Травматические, воспалительные и онкологические процессы челюстно-лицевой области достаточно часто протекают с поражением нервов, обеспечивающих чувствительную иннервацию. При этом могут изменяться показатели ЭОМ одного или нескольких соседних зубов. Наиболее характерны такие проявления для травматических повреждений зубов и челюстей, разлитых воспалительных процессов (гайморит, остеомиелит челюсти), опухолей, неврита ветвей тройничного нерва, побочных эффектов лучевой терапии заболеваний челюстно-лицевой области. В то же время отмечено, что при болевых синдромах центрального генеза, например при невралгии тройничного нерва, изменения электровозбудимости рецепторов пульпы зубов не происходит, что является важным диагностическим критерием.
Ортодонтическое лечение сопряжено с довольно большими нефизиологичными силами, действующими на зубы в течение длительного времени. Считается, что снижение электровозбудимости зуба в процессе активной стадии ортодонтического лечения свидетельст вует о чрезмерности нагрузки, опасности развития дистрофических изменений в пульпе зуба, вплоть до ее гибели.
Временные (молочные) зубы исследовать с применением ЭОМ не рекомендуется. Это связано, в первую очередь, с проблематичностью адекватного контакта врача с пациентом детского возраста, сложностью получения достоверной «обратной связи» при проведении измерений и, как следствие, низкой степенью достоверности получаемых результатов.
Зубы, находящиеся в стадии формирования корней, в силу особенностей строения и развития сенсорного аппарата пульпы, также представляют значительную проблему для ЭОМ-исследования. В начальный период прорезывания зуба электровозбудимость отсутствует или резко понижена. По мере развития зуба электровозбудимость повышается и достигает нормы лишь к моменту полного формирования корней. В связи с этим у данной категории пациентов за физиологическую норму принимают показатели электровозбудимости зубов, находящихся на той же стадии формирования корней, что и у исследуемого зуба. Имеются также данные, что описанная выше закономерность изменения показателей ЭОМ позволяет проследить за динамикой развития зуба с момента его прорезывания до полного формирования корней.
Одним из наиболее современных, функциональных, эргономичных и информативных приборов для проведения ЭОД, по нашему мнению, является аппарат PulpEst (ПульпЭст), разработанный и изготовленный компанией Geosoft-Dent. Этот аппарат генерирует импульсный диагностический ток, имеющий следующие характеристики: частота – 3 имп./с; амплитуда – от 0 до 180 В.
ЭОД является одним из наиболее достоверных клинических методов исследования, позволяющих врачу-стоматологу получать важную диагностическую информацию о состоянии пульпы зуба при отсутствии выраженной клинической и рентгенологической симптоматики, отслеживать динамику патологического процесса, оценивать эффективность проводимого лечения. Несомненно также и то, что значение этого метода часто переоценивается, что приводит к досадным диагностическим ошибкам.
Особенно ярко это проявляется, когда конкретные цифровые значения ЭОМ жестко ассоциируются с конкретными стоматологическими диагнозами. При компетентном и научно обоснованном подходе в сочетании с технологически правильным выполнением и адекватным материально-техническим обеспечением ЭОД-исследование может занять достойное место в стоматологической практике, став неоценимым подспорьем в сложных клинических ситуациях.
Основные причины ложно-положительных реакций при ЭОД
1. Контакт проводника/электрода с обширным металлическим восстановлением (мост, пломба класса II) или с десной, позволяющий току пойти через перио-донт.
2. Волнение пациента, когда ему правильно не разъяснили, чего можно ожидать. Возбужденный, нервный или напуганный пациент может поднять руку, как только подумает, что прибор уже включен или когда его спросят, чувствует ли он что-нибудь.
3.Влажный (колликвационный) некроз пульпы. (Ток может проходить периодонт, и пациент может медлен но поднять руку при почти максимальных показаниях прибора).
4. Отсутствие изоляции от слюны.
Процедура электроондометрической диагностики
Перед процедурой электроодонтодиагностики врач должен объяснить пациенту суть метода и цель его использования, предупредить о возможных неприятных ощущениях и описать технику выполнения. Пациент должен понимать, какие действия ему необходимо выполнить при наступлении болевого сигнала. Важным условием использование аппарата является его дезинфекция и стерилизация.
Этапы электроондометрии:
- Предварительное очищение зубов от налета и камней для получения более точного результата.
- Крепление к пациенту нейтрального электрода. Он может иметь вид детали шланга дыхательного аппарата для подводного плавания. Электрод не касается анализируемого участка.
- Просушивание зуба ватными тампонами и обособление его от выделений слюны салфетками или марлей.
- Нанесение геля-проводника на активный электрод для лучшего контакта с зубной эмалью. В качестве проводника может выступать колпачок, который необходимо предварительно смочить.
- Установка электрода на чувствительные зубы и включение подачи тока. Ведение контроля со стороны врача, чтобы не случилось соприкосновения слизистой с активным электродом.
- При возникновении болевых ощущений, пациент подает стоматологу сигнал рукой. В этот момент подача тока прекращается, происходит фиксация полученного результата.
- Повторение процедуры для наиболее точного получения данных.
Как проводится фриз-тест
Для фриз-теста необходимо вещество с минусовой температурой. Если просто полить водой из пустера на зуб — это, увы, не даст достоверной информации. Зуб может и среагировать, но оценить эту реакцию доктор не сможет.
Охлаждающим реагентом может быть лёд (0°С), хлорэтан (-5°С), замороженный углекислый газ/сухой лёд (-75°С) или специальный спрей с хладагентом. Одним из наиболее популярных и эффективных спреев является ENDO-FROST, его температура составляет -50°С. Доказано, что при температуре -45-50°С точность холодового теста равна 85%, а это вполне достоверно для дополнительного метода диагностики.
Как проводится фриз-тест
Технология проведения фриз-теста
Доктор высушивает интересующий зуб, изолирует его от слюны и касается эмали маленьким ватным шариком с охлаждающим раствором. То есть на сам зуб брызгать спреем не надо – смысл в точечном прикладывании ватки. Сначала лучше приложить ватный шарик к заведомо здоровым зубам, чтобы понять, какая у человека реакция в норме. Потом тест проводят на предполагаемом причинном зубе.
Как только зуб среагирует болью – пациент поднимает руку вверх, а врач убирает ватку. И как только боль проходит, пациент опускает руку вниз. Доктору нужно засечь быстроту наступления боли и её продолжительность.
Технология проведения фриз-теста
Анализ результатов теста:
- Здоровый зуб — быстрая болевая реакция и быстрое (3-5 секунд) прохождение боли.
- Обратимое воспаление в пульпе – болевая реакция до 15 секунд. Так бывает, когда зуб ноет после лечения глубокого кариеса или препарирования живого зуба (без предварительного лечения каналов) под металлокерамическую коронку.
- Пульпит – долгий или быстрый болевой ответ, но обязательно долгое прохождение боли (более 30 секунд). Зуб «заходится». Степень боли индивидуальная: у разных людей может или ныть, или болеть довольно сильно — это не свидетельствует о глубине воспаления. Ключевой показатель всё же время болевой реакции.
- Периодонтит – зуб не болит совсем, потому что «нерв» погиб.
Для диагностики полезно сравнить с антагонистом — то есть с зубом с противоположной стороны (сверху или снизу от причинного).
Есть категория пациентов, которые приходят на приём с бутылочкой холодной воды и постоянно делают оттуда маленькие глотки, потому что это облегчает боль. У таких пациентов применение фриз-теста снимает болевой симптом. То есть, для врача это будет подтверждением диагноза необратимый пульпит и сигналом к лечению зубных каналов.
Анализ результатов теста
Когда фриз-тест не применяется
Холодовой тест не даст результата при проведении на зубе с массивной композитной пломбой, металлокерамической, циркониевой коронкой или с коронкой CEREC. Ведь для получения ответа от зуба охлаждённую ватку нужно приложить непосредственно к эмали. А когда нет возможности дотронуться до эмали – то и тест не сработает.
Не вреден ли фриз-тест для зубов?
Клинические исследования опровергли опасения по поводу возможного негативного воздействия хладагента на эмаль и на керамические виниры и коронки. Применение фриз-теста абсолютно безопасно и не несёт никакого вреда зубам и искусственным реставрациям.
Не вреден ли фриз-тест для зубов?
Температурные тесты – это современный, простой и безопасный способ понять, почему болит зуб после лечения кариеса, замены пломбы или лечения корневых каналов. Стоматологи-терапевты сети клиник KANO помогут вам разобраться с этими проблемами!
Что такое температурная проба и холодовой тест?
В то же время отличные диагностические данные даёт температурная проба – исследование состояния зуба при помощи раздражителя горячей или холодной температуры. При достижении определённой плюсовой или минусовой температуры сосудисто-нервный пучок живого зуба даёт ответную реакцию. Продолжительность этой реакции и быстрота её наступления может много сказать о диагнозе и тактике лечения.
Если пациент обращается с жалобой на чувствительность от горячей пищи или напитков, то ему можно провести тепловую пробу. Она заключается в прикладывании разогретой гуттаперчи к подозрительному зубу. Тепловое воздействие должно быть кратковременным — не дольше 5 секунд, иначе зуб может пострадать. Тепловая проба не является типичным тестом, но она может быть использована в качестве диагностики.
С клинической точки зрения больше информации даёт холодовая проба, она же является самым простым и надежным методом оценки витальности зуба (то есть, жив зуб или нет). Иногда холодовой тест называют на английский манер «фриз-тест».
Что такое температурная проба и холодовой тест?
Когда проводят фриз-тест
Фриз-тест полезно делать в случаях, когда непонятно, какой именно зуб вызывает болевые ощущения и по какой причине: из-за плохо леченного канала зуба или по другой причине.
Фриз-тест применяется:
- Если кариес настолько глубокий, что может оказаться пульпитом. Ведь тактика лечения кариеса и пульпита кардинально разная!• Если есть сомнения, не перешёл ли пульпит в периодонтит.
- При остром пульпите пациент часто не может определить, какой именно зуб является причиной страданий, потому что боль «отдаёт» на всю половину головы. А холодовой тест является объективным указателем на больной зуб.
Когда проводят фриз-тест