Введение
Травматические повреждения слизистой оболочки полости рта (СОПР) механического характера в стоматологической практике встречаются часто, особенно в виде протезных стоматитов [1, 2], а также при ортодонтическом лечении от травмирования слизистой оболочки брекет-системой [3]. В последнем случае такие повреждения не имеют каких-либо клинических особенностей проявления [4] и встречаются в 38,08% наблюдений [5].
Высокая распространенность травматических поражений СОПР при ортодонтическом лечении несъемной ортодонтической техникой диктует необходимость совершенствования лечебно-профилактических мероприятий [5], в том числе с использованием новых отечественных средств для местного применения.
Цель исследования — оценить встречаемость травматических поражений у лиц разного возраста, пользующихся несъемной ортодонтической аппаратурой, и провести сравнительную оценку эффективности их лечения отечественными препаратами для местного использования.
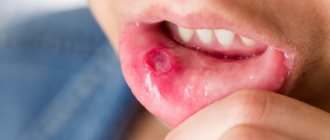
Травматический стоматит: фото до и после
При разовых, не слишком серьезных повреждениях и отсутствии инфекционного заражения последствия подобных травм проходят быстро и не требуют особого медикаментозного лечения. Но если воздействие на слизистую оболочку и мягкие ткани происходит в течение длительного времени, травматический стоматит может перейти в хроническую форму. Этому также способствуют наличие различных заболеваний, понижающих уровень иммунитета, и неудовлетворительная гигиена полости рта.
Среди симптомов травматического стоматита следует выделить:
- появление припухлости или покраснения на месте повреждения;
- болевые ощущения, затрудняющие мимику, речь и процесс пережевывания пищи;
- возникновение волдырей, ранок, язвочек, эрозии.
При сильной травме возможна частичная некротизация тканей; отдельные тяжелые случаи заболевания сопровождаются грибковой инфекцией или нагноением.
Материал и методы
Изучали частоту возникновения травматических поражений СОПР (травматический стоматит — ТС) у детей 12—17 лет и взрослых молодого возраста (18—32 года) при использовании брекет-систем. Частоту Т.С. оценивали у 52 детей и 43 взрослых на протяжении до 1,5 мес непосредственно от установки брекет-системы, а также у 136 детей и 256 взрослых в течение ортодонтического лечения, от 1,5 мес до 1,5 лет от начала пользования несъемной ортодонтической аппаратурой.
Для оценки эффективности лечения были сформированы 4 группы пациентов с учетом возраста и использованного препарата для местного лечения травматических повреждений СОПР, обусловленных пользованием несъемной ортодонтической аппаратурой (рис. 1).
Рис. 1. Распределение пациентов по группам исследования.
В 1-ю группу вошли дети, у которых для лечения травматических повреждений СОПР использовали винилин для внутреннего применения (АО «, Московская область, Старая Купавна, Россия), во 2-й группе у детей применяли гель для десен с прополисом (АО «ВЕРТЕКС», Санкт-Петербург, Россия). В следующие группы вошли взрослые пациенты, у которых ТС лечили местным использованием винилина (3-я группа) или геля для десен с прополисом (4-я группа). Все наблюдаемые пациенты (дети и взрослые) проходили ортодонтическое лечение на вестибулярных брекет-системах с коррекцией с целью профилактики повторного травмирования СОПР в процессе лечения.
Контрольные осмотры пациентов всех групп, страдающих ТС, осуществляли на 3, 5 и 10-е сутки от начала лечения с использованием указанных препаратов. Их местное применение у детей осуществляли родители, а у лиц молодого возраста — сами пациенты с периодичностью 3 раза в день после приема пищи. Наряду с этим все пациенты в процессе динамического наблюдения на протяжении до 10 сут перед местным использованием препарата для лечения ТС с целью повышения эффективности лечения использовали ополаскиватель для полости рта АСЕПТА parodontal active (АО «ВЕРТЕКС», Санкт-Петербург, Россия).
Для обеспечения сравнимости полученных результатов и их достоверности использовали разработанный полуколичественный метод, заключающийся в визуальной оценке разных клинических симптомов ТС, каждому из которых присвоили одно из трех условных обозначений, указывающих на отсутствие или выраженность конкретного клинического симптома. Таким образом, на основании анализа симптоматики ТС был предложен индексный способ оценки степени тяжести течения данной патологии, учитывающий следующие клинические симптомы и их оценку в баллах:
1. Патологические ощущения (боль): отсутствуют — 0; умеренно выраженные — 1; выраженные — 5.
2. Площадь очага травматического поражения СОПР (определяется с учетом поврежденных органов и
тканей): ТС не определяется — 0; очаг поражения на слизистой оболочке в области брекет-системы на одной из челюстей — 1; очаг поражения на слизистой оболочке в области брекет-систем на обеих челюстях — 5.
3. Локализация травматических поражений
: очаг поражения не определяется — 0; визуализируется в области губ или щек — 1; визуализируется в области губ и щек — 5.
4. Наличие гиперемии и отека СОПР
: гиперемия отсутствует, СОПР бледно-розовая, отек отсутствует — 0; умеренная (легкая) гиперемия и отек СОПР — 1; выраженная гиперемия (ярко-красная) и отек СОПР — 5.
5. Клинико-морфологическая характеристика очага травматического поражения СОПР
: очаг поражения не определяется — 0; визуализируется эрозия или эрозии — 1; диагностируются эрозивно-язвенные поражения — 5.
Для установления степени выраженности клинической картины ТС вначале осуществляют диагностику перечисленных клинических симптомов. После регистрации симптоматики патологии подсчитывают сумму баллов и оценивают степень тяжести течения ТС на основании полученной суммы баллов следующим образом: 0 — нет патологии; 1—4 балла — легкая степень тяжести ТС; 5—9 баллов — средняя степень; 10—25 баллов — тяжелая степень. Полученные в каждой группе пациентов данные согласно симптомам арифметически складывали, а полученные средние значения использовали для дальнейшей статистической обработки (рис. 2).
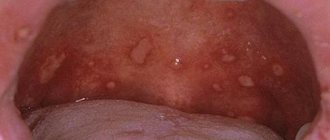
Рис. 2. Эрозивно-язвенное травматическое поражение в области слизистой оболочки нижней губы справа средней тяжести, обусловленное ношением брекет-системы, у пациента 14 лет (1-я группа, 1-я подгруппа). Клинические проявления: патологические ощущения (боль): умеренно выраженные — 1; площадь очага травматического поражения СОПР (определяется с учетом поврежденных органов и тканей: очаг поражения на слизистой оболочке в области брекет-системы на одной из челюстей) — 1; локализация травматических поражений: визуализируется в области нижней губы — 1; наличие гиперемии и отека СОПР: умеренная (легкая) гиперемия и отек СОПР — 1; клинико-морфологическая характеристика очага травматического поражения СОПР: диагностировано эрозивно-язвенное поражение — 5 (итого 9 баллов).
Для объективизации результата лечения ТС был использован способ, предусматривающий определение эффективности проведенной терапии при указанной патологии СОПР, который осуществляли по формуле:
Эффективность (%)=100·(А–В):А,
где, А — сумма баллов при клинической оценке тяжести течения ТС до начала терапевтических мероприятий; В — сумма баллов при клинической оценке тяжести течения рассматриваемой патологии на 3, 5 и 10-е сутки от начала лечения.
Достоверность различий средних величин независимых выборок оценивали с помощью параметрического критерия Стьюдента при нормальном законе распределения и непараметрического критерия Манна—Уитни при отличии от нормального распределения показателей. Нормальность распределения проверяли при помощи критерия Шапиро—Уилка. Для статистического сравнения долей с оценкой достоверности различий применяли критерий Пирсона χ2 с учетом поправки Мантеля—Хэнзеля на правдоподобие. Во всех процедурах статистического анализа считали достигнутый уровень значимости (р
), критический уровень значимости при этом был равным 0,05.
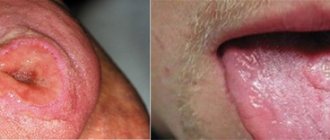
Травматические поражения слизистой оболочки рта
- Хроническая механическая травма
Клинические проявления травматической язвы зависят от силы повреждающего фактора, общей реактивности организма, состояния микробиоценоза полости рта и других факторов. Как правило, травматическая язва бывает одиночной. Слизистая оболочка вокруг язвы гиперемирована, отечна. Травматическая язва всегда болезненна, имеет неровные края, дно ее покрыто фибринозным, легко снимающимся налетом. При длительном существовании язвы ее края и основание уплотняются (за счет преобладания явления пролиферации). Края язвы гиперемированы, болезненны при пальпации, дно чаще бугристое, покрыто некротическим налетом. Глубина язвы различная вплоть до мышечного слоя. Регионарные лимфатические узлы увеличены, подвижны, болезненны при пальпации.
Травматические язвы могут осложняться фузоспирохетозом или кандидозом, при длительном течении (2- 3 мес) могут озлокачествляться.
- Травматическую язву необходимо дифференцировать от:
- изъязвления раковой опухоли,
- туберкулезной язвы,
- сифилитического твердого шанкра,
- хронического язвеннонекротического гингивостоматита Венсана,
- трофической язвы.
Удаление травмирующего фактора также служит дифференциальнодиагностическим целям. Быстрое, в течение нескольких дней, заживление язвы свидетельствует о ее травматическом происхождении.
Костная ткань альвеолярного отростка местами резорбируется, альвеолярный край становится мягким, подвижным («болтающимся»). Нередко одновременно развивается ангулярный хейлит. В возникновении подобных состояний, кроме хронической травмы, определенную роль играет воздействие грибов рода Candida, которые, как правило, обнаруживаются в большом количестве на протезах, меньше — на слизистой оболочке протезного ложа. Следует помнить также о возможности аллергической реакции слизистой оболочки рта на материал базиса протеза (обычно акриловая пластмасса).
- Химическое повреждение
При остром поражении резкая боль возникает, как правило, сразу и локализуется в местах попадания химического вещества. Клиническая картина зависит от характера и количества повреждающего вещества, времени действия.
Ожоги кислотами приводят к возникновению на слизистой оболочке коагуляционного некроза — плотной пленки бурого (от серной кислоты), желтого (от азотной кислоты) или белосерого (от других кислот) цвета. Пленки плотно спаяны с подлежащими тканями, располагаются на фоне резко выраженного воспаления слизистой оболочки с отеком и гиперемией.
Ожог основаниями (щелочами) вызывает колликвационный некроз слизистой оболочки, при этом плотной пленки не образуется, некротизированные ткани имеют студнеподобную консистенцию. Поражение более глубокое, чем при ожоге кислотами. Некроз при ожоге щелочами может захватить все слои мягких тканей, особенно на деснах и твердом небе. Ожоги, особенно обширные, причиняют больному тяжкие страдания. Через несколько дней после отторжения некротизированных тканей обнажаются медленно заживающие эрозивные или язвенные поверхности. В легких случаях ожоги щелочами могут вызывать только катаральный воспалительный процесс.
Симптомы «гальванизма» следует дифференцировать от стомалгии, глоссалгии, аллергического стоматита.
Важное значение в дифференциальной диагностике имеют анамнез (отсутствие симптомов «гальванизма» до протезирования), а также измерение величины микротоков в полости рта.
- Лучевая болезнь
Лучевая болезнь (morbus radialis) развивается в результате воздействия ионизирующей радиации на весь организм или крупные его отделы: грудную клетку, живот, область таза.
Лучевое поражение может быть вызвано любым видом ионизирующего излучения: рентгеновскими лучами, улучами, потоками нейтронов и др. В облученных тканях изменяется морфологическая структура стенок сосудов, снижается барьерная функция соединительной ткани, подавляется регенерация. Различают острую и хроническую формы лучевой болезни.
Острая лучевая болезнь (morbus гаdialis acutus) развивается после однократного облучения организма массивными дозами (1 — 10 Гр, или 100 — 1000рад). В первый период — период первичных реакций, который наступает вскоре после облучения (через 1-2 ч) и продолжается до 2 сут, в полости рта появляется сухость (или слюнотечение), снижаются вкус и чувствительность слизистой оболочки. Слизистая оболочка рта и губ отекает, появляется гиперемия, могут возникать точечные кровоизлияния. Во втором, латентном, периоде, который длится от нескольких часов до 2 нед, все эти явления проходят. Период выраженных клинических явлений (третий период) — разгар болезни. На фоне резкого ухудшения общего состояния изменения в полости рта достигают максимума. Появляется чувство жжения, слизистая оболочка становится анемичной, сухой. Возникает картина лучевого стоматита.
Изменения кровеносных сосудов и состава крови в этот период обусловливают явления геморрагического диатеза: повышенная кровоточивость, множественные петехиальные кровоизлияния. Вследствие резкого снижения сопротивляемости тканей присоединяется бурно равивающаяся аутоинфекция, особенно гнилостная.
Таким образом, клиническая картина лучевого стоматита складывается в основном из геморрагического синдрома и язвеннонекротического процесса. Последний наиболее резко выражен в местах травм нависающими пломбами, острыми краями зубов, протезов, зубным камнем и там, где до болезни имелись скопления микрофлоры, т.е. сначала страдают край десны и миндалины, а затем боковые поверхности языка, небо. В местах прилегания к слизистой оболочке металлических протезов и пломб поражение может быть более выражено изза вторичного излучения. Слизистая оболочка рта, губы и лицо отекают. Десневые сосочки разрыхляются, кровоточат, затем край десны некротизируется. Костная ткань альвеолярного отростка резорбируется, зубы расшатываются и выпадают. Множественный некроз слизистой оболочки не имеет резких границ, воспалительная реакция окружающих тканей выражена слабо. Дно язв покрывается грязносерым некротическим налетом с гнилостным запахом. В тяжелых случаях некроз может распространиться со слизистой оболочки на подлежащие мягкие ткани и кость, возникает лучевой некроз кости с секвестрацией, возможны переломы челюстей. Этому способствует распространение инфекции из очагов хронического периодонтита и пародонтита.
Язык отекает, покрывается обильным налетом, появляются трещины, кровоизлияния и некроз, чаше в области корня языка; пропадают вкус и чувствительность. Развиваются тяжелые некротические ангины. Если больной не умирает, то наступает четвертый период — выздоровление: происходит медленное обратное развитие симптомов болезни. В полости рта также все возвращается к относительной норме. В этот период возможны рецидивы болезни.
Хроническая лучевая болезнь (morbus radialis chronicum) развивается вследствие длительного воздействия малых доз излучения на весь организм или значительную его часть. Полость рта чувствительна к воздействию ионизирующей радиации, поэтому в начале болезни изменения в полости рта могут быть особенно выраженными. Постепенно нарастает сухость изза поражения слюнных желез. Возникает стойкий катаральный гингивит, который впоследствии может перейти в язвенный. Вначале эрозии и язвы могут появляться по переходным складкам с вестибулярной стороны с последующим поражением десны и красной каймы губ.
Может развиться глоссалгия, а затем глоссит с отечностью языка, трещинами, налетом на языке. Длительное течение хронической лучевой болезни приводит, как правило, к картине, сходной с пародонтитом, — так называемому лучевому пародонтиту.
Реакция слизистой оболочки на облучение развивается постепенно — от гиперемии и отечности до появления эрозии. Эта реакция имеет свои особенности на различных участках слизистой оболочки. Первые клинические признаки на слизистой оболочке, не имеющей ороговевшего слоя в эпителии (щеки, дно полости рта, мягкое небо), проявляются легкой гиперемией и отечностью, которые по мере повышения поглощенной дозы увеличиваются. Затем слизистая оболочка мутнеет, теряет блеск, уплотняется, появляется складчатость, при поскабливании поверхностный слой не снимается. Это происходит вследствие усиленного ороговения эпителия. Некоторые пораженные участки напоминают лейкоплакию или красный плоский лишай. Если доза излучения увеличивается, то ороговевший эпителий в некоторых участках отторгается, десквамируясь, появляются эрозии, покрытые клейким некротическим налетом, — развивается очаговый пленчатый радиомукозит. Затем эпителий отторгается на обширных участках, эрозии сливаются и очаговый радиомукозит трансформируется в сливной пленчатый радиомукозит. Слизистая оболочка мягкого неба обладает высокой радиочувствительностью, стадия ороговения при его облучении отсутствует, реакция развивается быстрее, чем в других отделах полости рта. В участках слизистой оболочки, которые в норме подвергаются ороговению, лучевая реакция протекает более благоприятно и приводит только к очаговой десквамации эпителия или одиночным эрозиям.
Течение патологических процессов в слизистой оболочке рта осложняется поражением слюнных желез (при дистанционных способах облучения). Вначале (первые 3-5 дней) может отмечаться повышенное слюноотделение, которое быстро сменяется сухостью полости рта вплоть до полной ксеростомии, практически не поддающейся стимуляции.
Следствием гибели вкусовых луковиц языка является нарушение вкуса. Вначале ощущения в языке могут проявляться как глоссалгия, затем отмечается извращение вкуса, в дальнейшем — потеря его.
Лучевые изменения в полости рта в значительной мере обратимы. После прекращения облучения или во время перерыва в лечении слизистая оболочка довольно быстро возвращается к относительной норме. Этот период длится 2-3 нед. При большой величине поглощенной дозы (более 50-60 Гр, или 5000- 6000 рад) могут возникнуть необратимые изменения в слюнных железах и слизистой оболочке (отек, гиперемия, телеангиэктазии, атрофия, лучевые язвы).
Лучевой терапии должна предшествовать санация полости рта, так как реакция слизистой оболочки на лучевое воздействие протекает более тяжело в несанированной полости рта.
Вследствие трофических нарушений реактивность слизистой оболочки к механической травме и инфекции резко снижается. Отечная слизистая оболочка с неполноценным эпителиальным покровом легко травмируется острыми краями зубов и протезов, что может привести к появлению резко болезненных, длительно не заживающих язв.
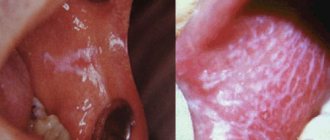
- Лейкоплакия
Начальные проявления лейкоплакии обычно незаметны, поскольку субъективные ощущения отсутствуют. Начинается лейкоплакия с появления участков помутнения эпителия (сероватого цвета, с элементами ороговения на поверхности). Очаг поражения возникает на фоне неизмененной слизистой оболочки. Типичная локализация очага лейкоплакии — слизистая оболочка щек по линии смыкания зубов в переднем отделе, углы рта и красная кайма нижней губы без поражения кожи. Несколько реже поражаются спинка и боковые поверхности языка. Для курильщиков характерно поражение неба, описанное под названием «лейкоплакия курильщиков Таппейнера».
Различают следующие формы лейкоплакии: плоскую, или простую, веррукозную и эрозивную. Эти формы могут трансформироваться одна в другую. Возможно сочетание разных форм лейкоплакии на различных участках слизистой оболочки рта у одного и того же больного. Заболевание начинается с возникновения плоской формы.
Плоская, или простая, лейкоплакия (leukoplakia plana) встречается наиболее часто. Эта форма обычно не вызывает субъективных ощущений и обнаруживается случайно. Иногда у больных возникают жалобы на чувство стянутости, жжения, необычный вид слизистой оболочки. При наличии обширных очагов на языке возможно снижение вкусовой чувствительности. Основной морфологический элемент поражения при плоской лейкоплакии — гиперкератотическое пятно, представляющее собой участок помутнения эпителия с четкими контурами. При обследовании выявляют очаги гиперкератоза различной формы и величины, не возвышающиеся над уровнем слизистой оболочки, но с четкими границами поражения. Элементы плоской лейкоплакии напоминают ожог слизистой оболочки ляписом, наклеенную тонкую папиросную бумагу или белый налет, который не снимается даже при интенсивном поскабливании. Ороговение бывает различной интенсивности, по этому окраска участков поражения варьирует от бледносероватой до интенсивно белой.
Поверхность участка плоской лейкоплакии обычно слегка шероховатая и сухая. Уплотнения в основании очага поражения нет, так же как отсутствует видимая воспалительная реакция по его периферии.
Существует прямая связь между формой, окраской, размерами участков ороговения и их локализацией. Так, при гиперкератозе слизистой оболочки в области углов рта в 85 % случаев отмечается симметричность поражения. Форма очага имеет вид треугольника, основание которого обращено к углу рта, а вершина — в сторону ретромолярного пространства.
При локализации очага лейкоплакии на слизистой оболочке щек по линии смыкания зубов элементы поражения представляют собой вытянутую линию, непрерывность которой может нарушаться в отдельных участках. Лейкоплакия на красной кайме губ имеет вид как бы налепленной папиросной бумаги неправильной формы сероватобелого цвета (рис. 11.5). На слизистой оболочке языка, твердого неба, дна полости рта образуются ограниченные участки поражения, напоминающие иногда широкие полосы или сплошные пятна. Отмечаются и более обширные очаги поражения.
Рельеф слизистой оболочки, ее тургор также отражаются на внешнем виде очага поражения. Так, если лейкоплакия развивается на фоне складчатости языка, выступающие участки ороговевают сильнее и поверхность языка напоминает булыжную мостовую. Сходную картину можно видеть при снижении тургора и складчатости на щеках. Если на языке нет выраженной складчатости, плоская лейкоплакия выглядит как сероватобелые, слегка западающие пятна, сосочки языка на них сглажены.
Лейкоплакия курильщиков Таппейнера (leucoplakia nicotinica Tappeiner, никотиновый лейкокератоз неба) возникает у злостных курильщиков (особенно курильщиков трубки). Поражается в основном слизистая оболочка твердого неба и примыкающего к нему отдела мягкого неба. Иногда вовлекается край десны. Слизистая оболочка в области поражения сероватобелого цвета, часто складчатая. На этом фоне, преимущественно в задней половине твердого неба, выделяются красные точки — зияющие устья выводных протоков кистообразно расширенных слюнных желез, имеющих вид мелких узелков. Они образуются за счет закупорки выводных протоков гиперкератотическими массами. Поражение неба при лейкоплакии курильщика может сочетаться с расположением элементов на слизистой оболочке щек, углов рта, нижней губе и др. Эта форма лейкоплакии относится к легко обратимым процессам: прекращение курения (раздражающий фактор) приводит к исчезновению заболевания.
Веррукозная лейкоплакия (leucoplakia verrucosa) является следующим этапом развития плоской лейкоплакии. Этому способствуют местные раздражители: травма острыми краями зубов и протезов, прикусывание участков лейкоплакии, курение, употребление горячей и острой пищи, микротоки и др.
Основным признаком, отличающим эту форму лейкоплакии от плоской, является более выраженное ороговение, при котором обнаруживается значительное утолщение рогового слоя. Участок лейкоплакии значительно возвышается над уровнем слизистой оболочки и резко отличается по цвету. При пальпации может определяться поверхностное уплотнение. Больные обычно жалуются на чувство шероховатости и стянутости слизистой оболочки, жжение и болезненность во время приема пищи, особенно острой.
Различают бляшечную и бородавчатую формы веррукозной лейкоплакии. При бляшечной форме определяются ограниченные молочнобелые, иногда соломенножелтоватые бляшки с четкими контурами, возвышающиеся над окружающей слизистой оболочкой. Бородавчатая разновидность веррукозной лейкоплакии характеризуется плотными сероватобелыми бугристыми или бородавчатыми образованиями, возвышающимися на 2-3 мм над уровнем слизистой оболочки. Бородавчатая форма лейкоплакии обладает большей потенцией к озлокачествлению по сравнению с бляшечной. При пальпации элементы поражения плотные, безболезненные, не спаяны с подлежащими участками слизистой оболочки. Толщина возвышающихся участков гиперкератоза неодинакова — от выраженной до едва улавливаемой при обычном осмотре. При небольшом возвышении элементов участок поражения пальпаторно почти не определяется. Значительный по толщине лейкоплакический очаг становится плотным на ощупь, взять его в складку не представляется возможным.
Эрозивная лейкоплакия (leukoplakia erosiva) фактически является осложнением простой или веррукозной лейкоплакии под действием травмы. При этой форме лейкоплакии больные предъявляют жалобы на болезненность, усиливающуюся под влиянием всех видов раздражителей (прием пищи, разговор и др.). Обычно на фоне очагов простой или веррукозной лейкоплакии возникают эрозии, трещины, реже язвы. Эрозии трудно эпителизируются и часто рецидивируют. Особенно беспокоят больных эрозии на ороговевшем участке красной каймы губ. Под воздействием инсоляции и других раздражающих факторов они увеличиваются в размере, не проявляя тенденции к заживлению. Болевые ощущения при этом усиливаются.
Патогистологически выявляется утолщение эпителия за счет разрастания рогового и зернистого слоев. Роговой слой достигает значительной толщины, особенно при веррукозной форме лейкоплакии. В нем очаги гиперкератоза часто чередуются с очагами паракератоза. Зернистый слой эпителия в участке поражения имеет различную степень выраженности. Веррукозная и эрозивная формы лейкоплакии характеризуются резко выраженным гиперкератозом и акантозом. Акантоз при лейкоплакии бывает значительным, если ороговение имеет характер паракератоза; и наоборот, при выраженном гиперкератозе акантоз минимален или совсем отсутствует. В соединительнотканной строме пораженных участков слизистой оболочки определяется диффузное хроническое воспаление с выраженной инфильтрацией поверхностных слоев лимфоцитами и плазматическими клетками, проявлением склероза. Последним объясняются плохое заживление и частые рецидивы с появлением трещин и эрозий, что наиболее характерно для бляшечной формы лейкоплакии.
Лейкоплакия относится к предраковым состояниям, поскольку все ее формы способны озлокачествляться с разной степенью вероятности, трансформируясь в спиноцеллюлярный рак.
Плоская лейкоплакия малигнизируется у 3-5 % больных, причем у одних процесс озлокачествления идет быстро (1-1,5 года), у других заболевание может существовать десятилетиями, не трансформируясь в рак. Чаще всего происходит озлокачествление веррукозной и эрозивной форм лейкоплакии (в 20 % случаев).
Клиническими признаками озлокачествления являются усиление процессов ороговения; быстрое увеличение размеров и плотности очага; появление уплотнения в основании бляшки, эрозии; сосочковые разрастания на поверхности эрозий, кровоточивость при травме; появление незаживающих трещин.
- Мягкая лейкоплакия Пашкова
Характерно наличие участков шелушения слегка отечной, пастозной слизистой оболочки с нечеткими границами, без воспаления и уплотнения. Слизистая оболочка имеет сероватобелый цвет. Чаще всего мягкая лейкоплакия локализуется на слизистой оболочке щек по линии смыкания зубов, губ, реже — на языке и деснах. Поражение может быть ограниченным или диффузным, когда в процесс вовлекается почти вся слизистая оболочка, а иногда и красная кайма губ. У больных с невропатией, преимущественно молодого возраста, при привычном кусании или сосании щек, губ, языка эпителий по линии смыкания зубов неравномерно слущен, имеет бахромчатый вид изза наличия множественных мелких лоскутков, что обусловливает неровность пораженной поверхности (она как бы изъедена молью). Этот измененный эпителий частично снимается при поскабливании. В тяжелых случаях могут возникнуть болезненные эрозии от скусывания эпителия.
Гистологически отмечаются выраженный паракератоз, акантоз. На всех уровнях шиповидного слоя имеются так называемые «светлые» вакуолизированные клетки, цитоплазма которых почти не окрашивается, а ядра деформированы (пикнотизированы). В соединительнотканном слое определяются расширение мелких кровеносных сосудов, утолщение коллагеновых, истончение эластических волокон.
- Белый губчатый невус Кеннона
Белый губчатый невус может возникнуть в раннем детстве или позднее, затем прогрессирует и достигает своего максимального развития в период половой зрелости. Далее заболевание может регрессировать либо не меняться.
Субъективных ощущений нет. Больные могут предъявлять жалобы на необычный вид слизистой оболочки.
Типичная локализация белого губчатого невуса — слизистая оболочка щек. Поражение всегда симметрично. Слизистая оболочка щек белая или сероватобелая, несколько утолщенная, мягкая, как бы губчатая, сильно складчатая. В некоторых случаях складчатость и морщинистость слизистой оболочки настолько выражены, что складки свисают в полость рта. Поверхностные слои эпителия удаляются при поскабливании. Одновременно аналогичные поражения могут быть на слизистой оболочке половых органов и прямой кишки.
Белый губчатый невус следует дифференцировать от:
- плоской лейкоплакии;
- кандидоза;
- красного плоского лишая;
- мягкой лейкоплакии.
Существует большое клиническое сходство между белым губчатым невусом и мягкой лейкоплакией. Некоторые авторы считают белый губчатый невус и мягкую лейкоплакию разными клиническими формами одного заболевания, относящегося к невусам, однако между ними имеются достаточно выраженные различия. Белый губчатый невус в отличие от мягкой лейкоплакии возникает преимущественно в детском возрасте и часто имеет наследственный характер. Развитие мягкой лейкоплакии, как правило, связано с различного рода невротическими реакциями либо с гормональной перестройкой организма (периоды полового созревания, постклимактерический).
У больных с невусом Кеннона имеются врожденные дефекты строения и созревания эпителия полости рта, в ряде случаев и половых органов, прямой кишки. При мягкой лейкоплакии слизистая оболочка рта изначально имеет нормальный вид, а ее патологические изменения связаны с действием раздражающих факторов на фоне нарушений неврологического статуса или гормональных дисфункций. Кроме того, поражение слизистой оболочки рта при белом губчатом невусе, как правило, генерализованное.
Результаты и обсуждение
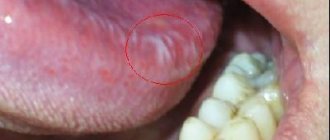
Изучение распространенности ТС показало, что наиболее часто ТС возникает в первые 1,5 мес от начала ортодонтического лечения (р
≤0,01), а в последующем частота снижается (рис. 3).
Рис. 3. Встречаемость травматического стоматита при ортодонтическом лечении у детей и взрослых в различные сроки активного периода лечения. Так, по полученным нами данным, встречаемость ТС была значительно реже, чем по данным литературы [3—5], и составила в разные сроки активного периода ортодонтического лечения несъемной аппаратурой у детей 6,62—15,38%, у взрослых 4,69—11,63% (см. рис. 2)
.
До начала лечения и у детей, и у взрослых молодого возраста выявлен ТС средней и тяжелой степени тяжести (рис. 4, 5).
Рис. 4. Число пациентов в 1-й и 2-й группах исследования в зависимости от тяжести течения ТС в разные сроки динамического наблюдения.
Рис. 5. Число пациентов в ٣-й и ٤-й группах исследования в зависимости от тяжести течения травматического стоматита в разные сроки динамического наблюдения. Как правило, болевой синдром был выражен слабо, при этом чаще была поражена слизистая оболочка щек, реже — губ. Обычно у пациентов независимо от возраста при выраженном отеке и гиперемии наблюдали различной выраженности эрозивно-язвенные поражения в области проекции ортодонтической техники (брекеты и дуги).
Использование местных средств для лечения ТС было эффективно как у детей, так и у взрослых. Более выраженная положительная динамика репаративного процесса СОПР отмечена при использовании геля для десен с прополисом во всех возрастных группах (р
≤0,05) и сроках наблюдения (
р
≤0,05). В то же время следует отметить, что если у детей на 3-и сутки от начала лечения сохранялся ТС тяжелой степени тяжести (см. рис. 4), то у лиц молодого возраста (см. рис. 5) такой степени ТС не было (
р
≤0,05). К этому сроку у взрослых независимо от использованного препарата для лечения ТС патологические изменения на СОПР в области ранее травмированной слизистой оболочки брекет-системой отсутствовали (
р
≥0,05).
У детей 1-й и 2-й групп эффективность лечения на 3-и сутки составила 34,66 и 48,96% соответственно (р
≤0,01); на 5-е сутки — 78,66 и 83,33% соответственно (
р
≤0,05). Аналогичные данные по эффективности лечения ТС, обусловленного травмированием слизистой оболочки щек и губ брекетами и дугами, были получены у взрослых молодого возраста (рис. 6).
Рис. 6. Эффективность лечения травматического стоматита у пациентов различных групп в разные сроки динамического наблюдения. Так, у лиц, вошедших в 3-ю и 4-ю группы исследования, эффективность лечения составила на 3-и сутки 60,29 и 68,03% соответственно (р
≤0,05); на 5-е сутки 91,18 и 95,08% соответственно (
р
≤0,05), что также свидетельствовало о большей лечебной эффективности геля для десен с прополисом для лечения ТС, обусловленного ношением несъемной ортодонтической техники.
На 10-е сутки у пациентов всех четырех исследуемых групп ТС не был выявлен.