Дизартрией называют речевые нарушения, обусловленные поражением ЦНС. Для расстройства характерно снижение подвижности речевого аппарата, в результате страдает артикуляция. Дизартрия у детей может стать причиной неправильного произношения слов, нарушений письма и чтения, а также общего недоразвития речи, либо полного ее отсутствия.
Среди различных логопедических патологий дизартрия занимает второе место по распространенности, чаще встречается лишь дислалия. Поэтому сегодня большое внимание специалистов и родителей обращено на это речевое нарушение.
Причины развития
Дизартрия не является самостоятельным заболеванием, хотя часто именно это нарушение речи является основным проявлением различных патологий ЦНС. В большинстве случаев (до 85 %) дизартрия сопровождает детский церебральный паралич. Пороки развития нервной системы могут быть вызваны самыми разными причинами:
- патологические состояния плода во время внутриутробного развития. К таковым можно отнести тяжелые токсикозы и патологическое течение беременности, хронические заболевания матери и внутриутробные инфекции, гипоксию, асфиксию или ишемию головного мозга плода, резус-конфликт и т.д.;
- генетическая предрасположенность (наличие тяжелых наследственных патологий);
- травмы головы и заболевания, перенесенные ребенком в первые несколько лет жизни. Это и гидроцефалия, менингиты и другие нейроинфекции, гнойный отит, а также отравления ядовитыми веществами и интоксикации при инфекционных заболеваниях.
Указанные выше причины приводят к поражению отделов мозга, контролирующих движение, мозжечка, базальных ганглий, ствола головного мозга, нервных волокон и мест их соединения с мышцами.
Проявления дизартрии бывают различными, и зависят они от того, какая именно часть ЦНС поражена.
Остановка кровообращения и дыхания
Немедленно вызвать бригаду скорой помощи (реанимационную)!
- Обеспечение проходимости дыхательных путей:
- при подозрении на травму шейного отдела позвоночника иммобилизируют шею
- очищают ротоглотку (грушей, пальцем)
- устраняют обструкцию, вызванную западением языка или сдавлением мягкими тканями шеи, выдвигают вперед нижнюю челюсть или приподнимают подбородок.
- улучшение проходимости дыхательных путей. Голову располагают по средней линии. Детям, в отличие от взрослых, не следует сильно запрокидывать голову, т.к. у детей это может привести к обструкции дыхательных путей. Под затылок кладут сложенное в несколько раз полотенце (взрослым – валик под плечи).
- Начинают ИВЛ методом рот в рот (рот в рот и нос) и непрямой массаж грудной клетки. Эффективность вентиляции оценивают по экскурсии грудной клетки.
ИВЛ выполняют так, чтобы каждый вдох продолжался 1,0-1,5 с. Частота надавливаний на грудную клетку новорожденного – не менее 120 в мин, соотношение частоты вдуваний и надавливаний – 1:3. У детей более старшего возраста частота надавливаний – не менее100 в мин. Ребенка укладывают на жесткую поверхность и немедленно начинают непрямой массаж сердца. Отношение частоты вдуваний к частоте надавливаний на грудную клетку 1:5.
У грудных детей непрямой массаж проводят двумя способами: надавливают на грудную клетку средним и указательным пальцами одной руки, либо обхватывают ребенка двумя руками так, чтобы большие пальцы располагались на средней трети грудины, а остальные поддерживали спину.
В обоих случаях надавливают на нижнюю треть грудины (примерно на ширину пальца ниже сосков). У детей 1-2 лет на грудину надавливаю выступом ладони одной руки. У детей постарше и взрослых используют две руки. В обоих случаях надавливают на нижнюю треть грудины (примерно на ширину двух пальцев выше мечевидного отростка). Глубина опускания грудины: дети до года: 1,5-2,5 см, до 7-8 лет – 3-5 см, старше – 4-6 см. Эффективность непрямого массажа оценивают по пульсу на сонных и бедренных артериях. Реанимационные мероприятия нужно продолжать до прибытия врачей!
Основные признаки
Если у ребенка имеется такое речевое нарушение, как дизартрия, то его артикуляционные мышцы будут находиться в состоянии гипотонии. От этого речь становится нечеткой, а также возникают другие проблемы, обусловленные бульбарными нарушениями.
Среди наиболее распространенных симптомов дизартрии можно выделить такие проявления:
- Губы находятся в разомкнутом состоянии, язык самопроизвольно выпадает наружу.
- Слишком плотно сомкнутые губы. Это проявление обусловлено спазмом мышц артикуляционного аппарата.
- Вялый или малоподвижный язык (при дистонии артикуляционных мышц).
- Проблемы с проглатыванием и пережевыванием пищи, избыточное слюноотделение и несглатывание ее, а также другие бульбарные нарушения.
- Речевое развитие в раннем возрасте не соответствует норме (младенец не лепечет, первые слова появляются после 2-х лет и т.д.).
- Ребенок не страдает ЛОР-заболеваниями, но при этом говорит в нос. Назальный оттенок возникает из-за малой подвижности неба. Воздушная струя не встречает на своем пути преград и свободно попадает в носовые ходы.
- Неправильное речевое дыхание, трудности с произношением длинных фраз, частые паузы в речи и т.д.
- В речи отсутствует мелодичность, она слишком растянутая или, наоборот, быстрая.
- Искажение, подмена или пропуск звуков.
- Слишком высокий, писклявый голос.
- Нарушение мелкой моторики. Дизартрия у детей проявляется неумением застегивать пуговицы, нежеланием собирать мелкие конструкторы и т.д.
При тяжелых формах дизартрии вследствие паралича речевых мышц может наблюдаться полная немота. Такое состояние называют анартрией.
Все проявления дизартрии обычно бывают очень стойкими, трудно поддаются коррекции.
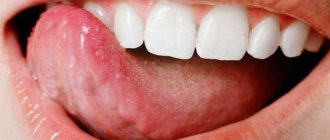
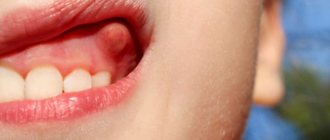
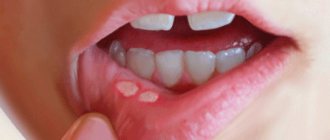
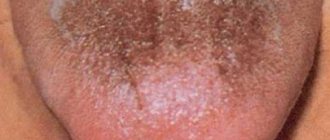
Как определить наличие макроглоссита
Врачи разделяют макроглоссита на два вида: ложный, истинный. Ложный связан с аномальным развитием челюсти. Узкая, впавшая челюсть не свидетельствует о настоящем макроглоссите, и является результатом аномального развития костной ткани.
Синдром Беквита-Видеманна — аномально большой язык
При истинном макроглоссите язык великоватый, его размеры превышают норму в 1,5–3 раза.
А также наблюдаются другие признаки:
- рот не закрывается, мышечный орган высунут наружу;
- повышенное слюноотделение, капают слюни;
- кожа в области рта, подбородка раздражена;
- на языке видны отметины от зубов;
- толстый язык покрыт эрозиями, язвами вместе с внутренней поверхностью щек;
- неправильный прикус;
- затрудненное дыхание;
- трудно жевать и глотать пищу;
- из-за очень большого языка больному сложно говорить, трудно понимать его речь.
Известный случай макроглоссии — язык у женщины рос всю жизнь
Виды дизартрии
Существует несколько способов классификации данного речевого нарушения. Клинические формы дизартрии выделяются исходя из того, какие именно участки и отделы ЦНС были поражены:
- бульбарная возникает при поражении продолговатого мозга. Название произошло от латинского слова bulbus, которое переводится как луковица. Именно такую форму имеет продолговатый мозг. Этот отдел ЦНС отвечает за работу черепно-мозговых нервов, обеспечивающих функционирование языка и глотки. В речи практически отсутствуют звонкие звуки, произношение приобретает назальный оттенок. При бульбарной форме дизартрии наблюдаются не только речевые нарушения. Паралич мышц гортани и глотки приводит к трудностям при проглатывании пищи, особенно твердой и жидкой, ребенку очень трудно жевать, на лице не отображаются эмоции;
- подкорковая обусловлена поражением подкорковых узлов головного мозга. Основным проявление патологии в этом случае является нарушение мышечного тонуса, а также непроизвольные сокращения мимической и артикуляционной мускулатуры. Как правило, такие движения особенно заметны в момент разговора ребенка, но также они могут наблюдаться и в состоянии покоя. Поскольку мышечный тонус постоянно меняется, то речь ребенка может быть временами вполне нормальной. Однако в момент возникновения артикуляторного спазма он не в состоянии произнести даже несколько звуков. Из-за такого резкого переключения артикуляционных движений страдает внятность речи, нарушается тембр и сила голоса. В некоторых случаях подкорковая дизартрия сопровождается снижением слуха, что еще больше осложняет речевую патологию;
- мозжечковая в чистом виде у детей встречается нечасто. Различные патологии мозжечка приводят к тому, что речь становится скандированной. Во время разговора ребенок то и дело выкрикивает отдельные звуки;
- корковая является формой заболевания, сложно поддающейся выделению и распознаванию. Проявления кокковой дизартрии очень схожи на моторную алалию. И в том, и в другом случае нарушается произвольная моторика артикуляционного аппарата и произношение слов со сложной звуко-слоговой структурой. Однако при корковой дизартрии отсутствуют нарушения лексико-грамматической стороны речи. Ребенок испытывает трудности при переключении от одной артикуляционной позы к другой. Поэтому отдельные звуки он произносит четко, но в речи их автоматизация отсутствует;
- псевдобульбарная – это форма дизартрии, часто встречающаяся у детей. Именно этот тип расстройства возникает из-за поражения ЦНС во время развития плода в утробе матери, в момент родов или в первые годы жизни ребенка. Паралич возникает в результате повреждения путей, проводящих нервный импульс от коры головного мозга к ядрам подъязычного, блуждающего и языкоглоточного нервов. Клинические проявления патологии схожи с бульбарной дизартрией, однако псевдобульбарная форма легче поддается коррекции.
Псевдобульбарная дизартрия
Эту форму, в свою очередь, условно делят на три степени, исходя из тяжести протекания патологии. Легкая степень патологии не связана с грубыми нарушениями моторики артикуляционного аппарата. У такого ребенка медленные движения языка, они недостаточно точные. Отсутствуют проблемы с жеванием и глотанием, иногда возможно поперхивание.
Речь часто замедленная, звуки смазаны, особенно сложные по артикуляции (ж, ш, р, ц, ч). При произношении звонких звуков наблюдается недостаточное участие голоса, также возникают сложности при выговаривании мягких звуков, поскольку к основной артикуляционной поза добавляется подъем средней части языка к твердому небу.
Звуковые нарушения часто приводят к тому, что ребенок испытывает трудности при анализе звуков, страдает фонематическое развитие, могут возникать ошибки при письме. В то же время практически отсутствует нарушение грамматического строя, лексики и структуры слова. То есть, при легкой форме псевдобульбарной дизартрии у ребенка наблюдается фонетико-фонематическое недоразвитие (ФФН) речи, другие признаки патологии можно обнаружить только при тщательном обследовании.
Если у ребенка умственное развитие и слух не пострадали, то регулярные занятия с логопедом при поликлинике или образовательных учреждениях помогут исправить ситуацию.
Легкая форма псевдобульбарной дизартрии, так же как и тяжелая, встречаются редко. Наиболее многочисленную группу составляют дети с патологией средней степени тяжести. Прежде всего, их отличает амимичность: из-за паралича лицевых мышц ребенок не может надувать щеки, сомкнуть или вытянуть губы.
Заметны также ограниченные движения языка: ребенок не в состоянии удерживать его в одном положении, поворачивать в стороны или поднимать. Очень сложно дается переход от звука к звуку при смене артикуляционных поз, из-за малоподвижного неба голос приобретает назальный оттенок. Речь очень невнятная, поскольку губы малоподвижны и часто сомкнуты, окружающие с трудом понимают ребенка.
Данная степень псевдобульбарной дизартрии сильно осложняет процесс обучения ребенка в школе, поэтому таким детям часто рекомендуют занятия в специализированных заведениях, где практикуется индивидуальный подход к учащимся с этим нарушением речи.
Тяжелую форму псевдобульбарной дизартрии называют анартрией. Это полная бездеятельность речевого аппарата на фоне глубоко поражения мышц. У ребенка с данной формой нарушения постоянно открыт рот, нижняя челюсть отвисает, а лицо похоже на маску. В речи могут иметься отдельные звуки, но чаще она отсутствует полностью.
Крайняя степень дизартрии является тяжелейшим нарушением речи, сложно поддающимся коррекции. Однако при отсутствии умственных отклонений ребенок может проходить обучение в специализированных школах. Занятия с логопедом, основанные на особых методиках, позволят такому ребенку успешно овладеть навыками письма и получить знания по основным школьным предметам.
Как уже упоминалось выше, деление на степени тяжести довольно условное, четких границ между этими состояниями никто не устанавливал. Общим для всех этих форм речевого нарушения является то, что искажение звуков не оказывает влияние на ритмический контур слова. То есть ребенок произносит слова с разным количеством слогов и соблюдает ударность. Но при стечении согласных, ребенок может «терять» один звук, например, белка превратится в бека и т.д.
Кроме того, сложности при переходе от одного звука к другому, приводит к замене согласных. Вместо слова «ножницы» ребенок скажет но-си-сы. Язык остается в одной артикуляционной позе, характерной для произношения звука «С», а не перестоится для правильного произношения звуков «Ж» и «Ц».
Дети-дизартрики часто испытывают проблемы со звуковым анализом. Они вряд ли пройдут общепринятые тесты, определяющие уровень этого навыка. Третьеклассник с данным нарушением речи в слове «кот» обнаружит, например, четыре звука К, А, Т, А. При отборе картинок с изображением слов, начинающихся на звук «Б», этот ребенок также выберет слова, начинающиеся на звук «П» и т.д.
Почему родничок набухает
Вздутие в области темечка означает, что повысилось внутричерепное давление. Вне зависимости от поведения ребенка такое состояние родничка должно насторожить родителей, поскольку оно может развиться на фоне следующих патологий:
- энцефалит;
- менингит;
- гидроцефалия;
- церебральная малярия;
- клещевой боррелиоз;
- черепно-мозговая травма;
- отравление;
- полиомиелит;
- лейкоз;
- сердечная недостаточность;
- опухоль головного мозга.
Выпирает родничок у маленьких деток при анемии и метаболических нарушениях. Такой симптом может свидетельствовать о дефиците витамина «А» и кровоизлиянии. Кратковременная пульсация большого родничка отмечается у детей до года при длительном плаче и кашле.
Но, независимо от причины, вызвавшей изменения этой области, родителям стоит обязательно показать малыша детскому неврологу. В калининградской клинике «Эдкарик» работают лучшие специалисты, которые смогут быстро выявить причину пульсирующего или запавшего родничка.
Лечение дизартрии
Поскольку дизартрия может являться проявление самых разных расстройств нервной системы, то и единой схемы лечения этой патологии не существует. Ребенка, прежде всего, должен обследовать врач невропатолог. Он же и осуществляет лечение. Занятия с логопедом являются в этом случае вспомогательными, они входят в комплекс лечебных мероприятий, куда также включается:
- медикаментозное лечение. После постановки клинического диагноза врач-невропатолог определяет очередность лечебных мер, назначает медицинские препараты и т.д. Все это осуществляется с учетом тяжести основного неврологического заболевания, а также возраста ребенка. Следует помнить, что таблетки от дизартрии не существует. Лекарственные препараты, используемые при терапии, устраняют основные симптомы патологии и облегчают состояние маленького пациента, делая его более восприимчивым к другим методам коррекции;
- массаж. Мануальные процедуры позволяют снизить выраженность мышечного паралича;
- дыхательная гимнастика. Дети-дизартрики часто испытывают трудности с речевым дыханием. Специальные упражнения помогают им научиться контролировать выдыхаемый поток, что позволяет нормализовать темп и ритм речи;
- лечебная физкультура.
При обнаружении симптомов дизартрии у своего ребенка необходимо как можно быстрее обратиться к специалистам. Чем раньше врачи и логопеды начнут заниматься с дизартриком, тем выше шанс нормализовать речь и избежать трудностей с обучением в школе.
Даже легкая форма дизартрии требует коррекции, прежде всего это связано с тем, что сам ребенок чувствует стеснение. Он осознает ошибки своей речи и обижается, когда его не понимают окружающие. Все это приводит к тому, что ребенок-дизартрик замыкается в себе и вовсе перестает общаться с окружающими его людьми.
Работа по нормализации речи должна вестись не просто логопедом, а специалистом-дефектологом с достаточной квалификацией и опытом. При коррекции дизартрии используются особые логопедические методики, без знания которых невозможно оказать помощь ребенку-дизартрику. Ну и, конечно, логопед-дефектолог должен иметь большое терпение и выдержку, потому что коррекция дизартрии обычно протекает трудно и занимает много времени. Ребенок может не идти на контакт, отказываться выполнять предложенные задания или выполнять их неправильно.
Несмотря на все старания специалистов, в некоторых случаях коррекция не приносит желаемых результатов. Причиной этого могут быть проблемы в семье. Чтобы ребенок заговорил, его необходимо окружить любовью и заботой. Поддержка родителей имеет огромное значение.
Первая помощь при удушье
- Инородные тела дыхательных путей
Чаще всего в дыхательные пути попадают игрушки, пища (конфеты, жевательная резинка, орехи). Для детей младшего возраста опасны надувные игрушки, прокусив такую игрушку и испугавшись хлопка, ребенок может вдохнуть ее части.
- Признаки: ребенок задыхается и не может кричать, издает свистящие шумы, тщетно пытается кашлять, лицо начинает синеть.
- Что делать: вызовите неотложную помощь как можно быстрее. Затем приступайте к оказанию первой помощи.
Положите ребенка лицом вниз себе на руку так, чтобы его грудь оказалась на вашей ладони, и обхватите большим и указательным пальцами нижнюю челюсть. Сядьте и обоприте руку с ребенком о свое бедро или колено. Голову ребенка опустите ниже его туловища. В течение 5 секунд ладонью свободной руки нанесите 4 резких удара по спине между лопатками. Переложите ребенка на другую руку лицом вверх. Руку обоприте о свое бедро или колено. Голову ребенка держите ниже его туловища. В течение 5 секунд резко надавите пальцами 4 раза на грудную клетку чуть ниже сосков. Снова переложите ребенка на другую руку лицом вниз и нанесите ему еще 4 удара по спине. У детей старше года выполняют резкие толчки в верхнюю часть живота. Продолжайте чередование двух приемов (4 удара по спине, 4 надавливания на грудь) до выталкивания инородного тела. Если ребенок потерял сознание, крепко поддерживая рукой голову и шею и не сгибая ребенку спину, положите его на твердую поверхность лицом вверх и обнажите ему грудь. Большим и указательным пальцами откройте ребенку рот и придавите язык большим пальцем.
Если вы различаете в горле инородное тело и видите, что его можно извлечь, сделайте это. Присмотритесь и прислушайтесь, дышит ли ребенок. Чтобы язык не закрывал дыхательное горло, приподнимите подбородок и отведите голову назад. Рот ребенка должен оставаться открытым. Наклонитесь ухом ко рту ребенка, чтобы услышать его дыхание, и посмотрите, движется ли его грудная клетка. Присматривайтесь и прислушивайтесь не более 5 секунд. Если ребенок не дышит, приступайте к искусственному дыханию и сердечно-легочной реанимации. Даже если вам удалось освободить дыхательные пути ребенка от инородного тела и ребенок кажется вам вполне здоровым, обратитесь к врачу.
Чего не следует делать: не пытайтесь ухватить пальцами предмет, застрявший у ребенка в горле: вы можете протолкнуть его еще глубже. Если ребенок перестал дышать, не начинайте реанимационных мероприятий, пока дыхательные пути не будут свободны.
2. Приступ бронхиальной астмы
- Симптомы: кашель, затрудненный выдох, свистящее дыхание, вплоть до тяжелых дыхательных нарушений. Когда обращаться ко врачу: если (1) признаки астмы появились у ребенка в первый раз, (2) не помогает назначенное врачом лечение, (3) температура тела поднялась выше 39°С, вызовите врача.
- Что делать: успокойте и приободрите ребенка: беспокойство может лишь усилить астматический приступ. Дайте ребенку рекомендованные врачом лекарства. Поите ребенка часто и понемногу.
3. Ложный круп
Ложный круп протекает в виде затруднения дыхания (преимущественно выдоха), осиплости голоса, «лающего» кашля. Порядок оказания первой помощи:
- Придать возвышенное положение тела;
- Обеспечить доступ свежего воздуха;
- Вызвать врача;
- Щелочные ингаляции (1 столовая ложки соды на 1 литр воды);
- Отвлекающие процедуры — тёплые ножные или ручные ванны;
- Можно дать ребёнку антигистаминный препарат в возрастной дозировке (пипольфен, супрастин, тавегил и др.).
Чего не следует делать: противопоказано использование в любых формах трав и мёда, а также горчичников.
4. Обморок
Симптомы-«предвестники»: головокружение, тошнота, потемнение перед глазами, чувство дурноты, проваливания, отрешенности. Порядок оказания первой помощи:
- Посадите ребенка и наклоните его голову вниз ниже колен.
- Расстегните воротничок, пояс и другую одежду, стесняющую дыхание.
- Если ребёнок потерял сознание, уложите его на ровную поверхность и приподнимите его ноги на 20-30 см выше уровня туловища.
- Похлопать по щекам, растереть виски.
- Дать вдохнуть пары нашатыря, либо уксуса, либо другого резко пахучего вещества (детям старше 3-х лет).
- Повернуть голову ребёнка на бок для предотвращения удушья в случае рвоты.
- Проверить есть ли дыхание и пульс (сердечные сокращения), если нет — вызвать неотложную помощь и проводить искусственное дыхание.
Если обморок длится более 5 минут, вызвать неотложную помощь. После прихода в себя дать попить горячий сладкий чай. Хотя обмороки, длящиеся менее 5 минут обычно не причиняют вреда ребенку, необходимо выяснить причину их возникновения. Даже если обморок произошел впервые, обязательно обратитесь к врачу в ближайшее время!
Профилактика
Достаточно часто родители детей, страдающих дизартрией, винят в этом себя. Но данное речевое нарушение во многих случаях развивается по независящим от человека причинам. Предсказать развитие дизартрии во внутриутробном периоде не сможет ни один врач, но соблюдение беременной женщиной таких правил позволит снизить риск развития всевозможных патологий ЦНС:
- Своевременное обращение к врачу и постановка на учет. В современной медицине принято наблюдать женщину на протяжении всего периода беременности. С помощью различных исследований, врачи оценивают состояние плода, снижают риски развития различных патологий и т.д. Но многие женщины пренебрегают этим, несвоевременно обращаются к специалистам или вовсе не становятся на учет. Развитие патологии предсказать сложно, но ее можно вовремя заметить и принять соответствующие меры. Чем раньше это будет сделано, тем выше шанс родить здорового ребенка.
- Правильное питание и отказ от вредных привычек. Как бы банально это ни звучало, но этот аспект очень важен для здоровья не только будущей мамы, но и ее малыша. Чтобы плод формировался правильно, необходимо обеспечить организм достаточным количеством полезных микроэлементов. Прием лекарств, спиртосодержащих напитков и курение может внести нежелательные коррективы в процесс формирования жизненно важных органов и ЦНС. Особенно важно следить за рационом в первый триместр беременности.
- Отказаться на время от посещения общественных мест, особенно в период повышенной заболеваемости гриппом и другими инфекционными заболеваниями.
Избегайте стрессов, больше времени проводите на свежем воздухе, старайтесь получать как можно больше положительных эмоций!
Для предотвращения развития дизартрии в раннем детстве, необходимо обеспечить ребенку правильный уход. Травмы головы и всевозможные заболевания, особенно инфекционные, подрывают здоровье малыша и негативно сказываются на его развитии.
Будьте внимательны к себе и к своему ребенку, ваше здоровье в ваших руках!
Негативные последствия
Неграмотные действия родителей при измененном темечке у ребенка могут привести к очень серьезным последствиям вплоть до летального исхода. Поэтому надо рассматривать это отклонение в совокупности с другими клиническими проявлениями. Не менее важно и то, чтобы ребенку была своевременно оказана квалифицированная медицинская помощь. Особенно опасно для ребенка, если выпирающий родничок сигнализирует о поражении мозга инфекцией. Дальние последствия таких патологий могут привести к следующим патологиям:
- эпилепсии;
- психическим расстройствам;
- задержке развития (интеллектуального и физического).
Поэтому родителям следует регулярно наблюдать за состоянием родничка. Лучше всего это делать во время дневного сна, когда малыш находится в горизонтальном положении.