Нарушение = воспаление
Любое нарушение связки периодонта и реставрации с большой долей вероятности вызовет воспаление. Любое воспаление в этой области может отрицательно сказаться на результате всей работы. Понимание функции и расположения связки увеличивает вероятность успешной реставрации. В частности, принимать во внимание следует такие факторы, как
- положение края десны,
- краевое прилегание,
- области контактов,
- форма протеза,
- ятрогенные повреждения.
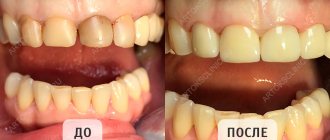
Отсутствие жевательных зубов, затруднённое пережевывание пищи
До
Этапы
После
Специалисты:
Кялов Григорий Георгиевич
Описание:
Пациентка обратилась в НКклинику по рекомендации. Жалобы на момент обращения заключались на отсутствие жевательных зубов, затруднённое пережевывание пищи.
После первичной диагностики было установлено отсутствие зубов 17 16 15 14 24 25 26 27 25 26 35 36 37 44 45 46 47. Ранее был установлен мостовидный протез 34-38 и зуб 48. Отмечалось подвижность подвижность и боль опорных зубов под мостовидным протезом. Пациентке был предложен план быстрой реабилитации жевательной группы зубов с помощью установки дентальных имплантатов в область 16 14 24 26 37 34 44 47 зубов и изготовление металлокерамичеких мостовидных протезов с опорой на дентальные имплантаты. Протезирование планировалось провести с определением оптимальной позиции нижней челюсти для создания физиологического положения височно-нижнечелюстного сустава.
Нарушение пассивного прорезывания
При планировании реставраций, если объём/высота десневой ткани велики, необходимо помнить о таком явлении, как нарушение пассивного прорезывания (altered passive eruption). Такое нарушение приводит к изменению соединения периодонта и реставрации, что следует учитывать.
Пассивное прорезывание подразумевает смещение десневого края в апикальном направлении, постепенное обнажение коронки и закрепление края в районе шейки зуба. Нарушение этого процесса приводит к расширению зоны закрепления десневого края, то есть он может «остановиться» вдали от ЦЭС. Согласно исследованию Гарбера и Саламы (Garber & Salama, 1996), нарушение пассивного прорезывания наблюдается у 7-14% населения, преимущественно у пациентов с толстым и плоским биотипом десневой ткани.
В 1977 году, Кослет (Coslet) et al предложили следующую классификацию нарушений пассивного прорезывания:
- тип 1А – более широкая полоса кератинизированной ткани, нормальный уровень костного гребня;
- тип 1Б – более широкая полоса кератинизированной ткани, костный гребень на уровне ЦЭС;
- тип 2А – менее широкая полоса кератинизированной ткани, нормальный уровень костного гребня;
- тип 2Б – менее широкая полоса кератинизированной ткани, костный гребень на уровне ЦЭС.
Варианты лечения зависят от типа нарушений пассивного прорезывания:
- тип 1А – гингивэктомия, смещение лоскута в направлении апекса;
- тип 1Б – гингивэктомия, костная пластика, смещение лоскута в направлении апекса;
- тип 2А – смещение лоскута в направлении апекса;
- тип 2Б – костная пластика, смещение лоскута в направлении апекса.
Если нарушение пассивного прорезывания остаётся недиагностированным и не учитывается при составлении плана лечения, возможны упомянутые выше осложнения, то есть воспаление периодонта вокруг реставрации (толстый биотип) или рецессия десны (тонкий биотип).
Удлинение коронковой части
Удлинение коронковой части – процедура, которая способна минимизировать риск нарушения биологической ширины. Рассматривая применимость этой процедуры к конкретному случаю, следует рассчитать целесообразность её проведения в целом. Подготовка к операции должна включать в себя выяснение биотипа десневой ткани, оценку её состояния, качественные рентгеновские снимки. В некоторых случаях, например, если наблюдается сильная стираемость/износ зубов, следует также провести тест на чувствительность. Вокс-ап (wax up), восковая модель, часто помогает в обсуждении плана лечения с пациентом.
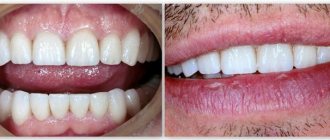
Наличие кариеса корня в зубах и сильных зубоальвеолярных деформаций
До
Этапы
После
Специалисты:
Кялов Григорий Георгиевич
Описание:
В клинику обратилась пациентка по рекомендации от знакомых, которые прошли успешное имплантологическое лечение в НКклиник.
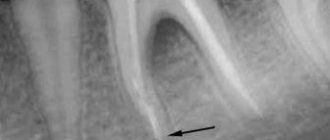
После проведения первичной консультации, рентгенологического исследования и функционального планирования предложено удалить зубы 38, 37, 47, 48 и 26. Причина — наличие кариеса корня в каждом зубе и сильных зубоальвеолярных деформаций, при наличии которых невозможно создать эффективную и правильную жевательную функцию. Нами было проведено удаление соответствующих зубов и осуществлена одномоментная дентальная имплантация. Через три месяца мы изготовили раздельные керамические коронки на индивидуальных циркониевых абатментах, с опорой на дентальные имплантаты. Тем самым нам удалось полностью восстановить жевательную функцию.
Биотип десневой ткани
Удлиняя коронковую часть, важно учитывать биотип десны. Согласно результатам исследований, десневой край может «подрастать» по коронке от уровня, определённого в ходе процедуры. Такой рост чаще наблюдается у пациентов с толстым биотипом десневой ткани, однако имеют место и индивидуальные особенности. Кроме того, вероятно, что величина обратного хода десны зависит от положения лоскута относительно альвеолярного гребня при ушивании, о чём писал Диас (Deas, 2004). Поэтому, если у пациента десневая ткань толстого биотипа, можно заранее компенсировать упомянутый обратный ход края при формировании десны в процессе операции. Через 6-8 недель после операции следует ставить временную коронку, которая обеспечит правильное формирование десны перед установкой постоянной коронки.
Медицинские интернет-конференции
Цель: Выбор наиболее подходящего для работы в клинической практике метода препарирования твердых тканей зубов под несъемные реставрации.
Задачи: 1) Ознакомиться с целями и принципами препарирования.
2) Рассмотреть методы препарирования поверхностей зуба.
3) Рассмотреть методы формирования уступа.
4) Сравнить методы препарирования с целью определения наиболее подходящего для работы в клинической практике.
1.Цели препарирования:
Цель: Выбор наиболее подходящего для работы в клинической практике метода препарирования твердых тканей зубов под несъемные реставрации.
Задачи: 1) Ознакомиться с целями и принципами препарирования.
2) Рассмотреть методы препарирования поверхностей зуба.
3) Рассмотреть методы формирования уступа.
4) Сравнить методы препарирования с целью определения наиболее подходящего для работы в клинической практике.
1.Цели препарирования:
1) Препарирование всех некротизированных и пораженных тканей зуба.
2) Максимальное сохранение здоровых тканей
3) Создание условий для ретенции несъемной конструкции
4) Обеспечение функциональной окклюзии
5) Минимизирование травм слизистой оболочки полости рта.
Принципы:
Сохранение твердых тканей. Препарирование зуба под коронку сопровождается редукцией достаточного количества твердых тканей зуба с целью обеспечения места достаточному количеству реставрационного материала, в особенности на окклюзионной поверхности, где редукция тканей может достигать 1.5мм, необходимо провести скос функционального бугорка (небного на верхней челюсти и щечного на нижней челюсти). Важно сохранить анатомическую форму препарируемого зуба и его групповую принадлежность.
Ретенция реставрации обеспечивается главным образом формой культи зуба, такими как: высота культи (должна быть не менее 2/3 от начальной высоты коронки), площадь культи и конусность.
Конусность культи в среднем должна составлять 6-10*, в основном для передней группы зубов. Максимальной силы ретенция достигает при конусности в 3*. Что касается устойчивости реставрации, то тут можно выявить следующую закономерность: чем больше высота культи и меньше радиус, тем устойчивее будет реставрация.
Препарирование зубов имеет ряд противопоказаний:
1) Общие: перенесенный инфаркт миокарда, гипертоническая болезнь, аллергия на анестезирующие средства, психические заболевания и т.д.
2) Местные противопоказания связаны с возможностью сохранения пульпы зуба витальной и являются поводом для девитализации.
Принципы препарирования:
1) Биологический аспект – максимальное сохранение тканей зуба, исключение чрезмерного сошлифовывания, создание наддесневого уступа и гармоничной окклюзии.
2) Эстетический аспект – добиться минимальной визуализации метала и максимальной толщины керамического покрытия.
3) Механический аспект – создание надежной фиксации, устойчивости, исключение возможности деформации конструкции.
2.Методы препарирования состоят из отдельных этапов, с помощью которых в клинической практике врач сохраняет биологическую ширину зуба и формирует адекватное протезное пространство для реставрации.
1)Метод наклонного препарирования по Мартиньони и Шоненбергу.
Метод предполагает программирование глубины препарирования твердых тканей зуба посредством скошенного под углом 45* к вертикальной оси спила по режущей/жевательной поверхности, позже под этим же углом проходит маркировка уступа с последующим иссечением остальных поверхностей.
Плюсы:
— контроль глубины препарирования в пришеечной области.
— создание достаточного окклюзионного пространства за счет формирования скошенной поверхности.
Минусы:
— Линию уступа на гипсовой модели можно определить только при достаточном увеличении.
— Метод требует высоких мануальных навыков врача и большой концентрации во время препарирования.
2)Метод двухплоскостного препарирования по Кувата на основе теории трех плоскостей зуба.
Суть метода состоит в препарировании тканей с соблюдением наклона естественных плоскостей зуба и созданием уступа 50* к длинной оси зуба.
Плюсы:
— Манипуляция не требует высоких мануальных навыков.
— Рациональное направление препарирования с учетом индивидуальных топографических особенностей зуба.
— Превентивная «защита» пульпы витальных зубов.
Минусы:
— невозможность контроля глубины препарирования.
— Относительный учет зон безопасности зуба в аспекте его положения в зубном ряду.
3)Методика направляющих борозд по Штейну.
В основе метода лежит нанесение на препарируемые поверхности борозд определенной глубины посредством использования различных калибровочных боров и дальнейшего препарирования поверхностей на заданную глубину.
Плюсы:
— Контролируемая глубина препарирования.
— возможность более точного учета зон безопасности и индивидуальных топографических особенностей зубов.
Минусы:
— Необходимость точной калибровки боров и ее оценки специальным измерительным инструментом.
— Не учитывается положение зуба в зубном ряду.
— Невозможность адекватного оценивания глубины редукции поверхности зубов при деформациях зубного ряда.
4) Метод Гюреля.
Метод основан на предварительной фиксации временной композитной реставрации на непрепарируемые зубы, изготовленной на основе воскового моделирования. Не удаляя композитную реставрацию, делаем маркировку глубины препарирования с последующим формированием культи.
Плюсы:
— Препарирование производится с учетом индивидуальных особенностей зуба.
— Визуализация толщины препарирования поверхности с учетом положения зуба в зубном ряду.
— Минимизация редуцирования зуба при препарировании.
Минусы:
— Требует дополнительных временных и экономических затрат, оборудования и материалов.
— Ограниченное применение, в основном при использовании адгезивных непрямых реставраций.
— трудность применения метода в дистальных отделах челюсти и при выраженном вестибулярном наклоне зубов.
5) Метод препарирования по сегментам зуба по Маклин.
Суть метода — это разделение зуба на сегменты, количество которых зависит от функциональной поверхности зуба. Вначале препарируют одну половину с вестибулярной, оральной и окклюзионной поверхностей. Позже вторую половину. В дальнейшем формируют пришеечную границу и производят финишную обработку.
Плюсы:
— Простота манипуляции.
— визуализация толщины препарирования.
— препарирование с учетом индивидуальных топографических особенностей зуба.
Минусы:
— относительный контроль объема препарирования.
— сложность препарирования при деформации зубного ряда.
6) Двухэтапное препарирование по Массирони.
Суть данного метода предполагает то, что на первом этапе зуб препарируется под определенную конструкцию с расположением границы замыкающей линии над уровнем десны и последующей фиксации провизорных коронок. На втором этапе проводят ретракцию десны с окончательным формированием циркулярного уступа и финишной обработки зуба.
Плюсы:
— Контролируемое препарирование с учетом индивидуальных топографических особенностей.
— Защита эпителиального прикрепления зуба.
Минусы:
— Необходимость высокого уровня мануальных навыков, материалов, инструментов, а также временных затрат.
— Затруднение учитывания особенностей морфометрических параметров биологической зоны зубов при формировании циркулярного уступа.
3.Формирование уступа — самый сложный этап в процессе препарирования, как его локализации, так и выбора формы. От формы уступа зависит: количество реставрационного материала, краевое прилегание, возможность коррекции и постоянного ухода за ним.
Принципы формирования уступа:
Только при корректном соединении и адаптации границ уступа, и ортопедической конструкции возможна ее долговечность, функциональность и эстетичность.
Варианты уступа определяются выбором конструкции:
1) Желобообразный уступ применяется для МК и керамики.
2) Уступ 120-135* для МК.
3) Плечевой уступ 90* с внутренним прямым углом для МК и керамики.
4) Плечевой уступ 90* с закругленным внутренним углом для керамики.
Также уступ подбирается в зависимости от пародонта и твердых тканей зуба.
Есть два вида расположения уступа:
1) Поддесневой. Показаниями являются эстетические требования, кариозные поражения и гиперестезия в области шеек зубов, низкая коронковая часть, поддесневой перелом зуба, повторное протезирование.
2) Наддесневой и на уровне с десневым краем. Применяются при низкой линия губы, отсутствии визуальных шеек зубов в улыбке, вероятности осложнения со стороны тканей пародонта, высокая клиническая коронка, генерализованный пародонтит средней степени тяжести, отсутствие ранее сублингвального препарирования.
С целью минимизации осложнений со стороны тканей пародонта, препарирование уступа требует соблюдение биологической ширины.
Биологическая ширина – комплекс тканей, расположенный над альвеолярным гребнем, включающий соединительную ткань и прикрепленный к зубу эпителий, которые заполняют пространство между дном борозды и альвеолярным гребнем.
Край поддесневого препарирования нужно заканчивать в области середины зубодесневой бороздки.
Формирование окончательного уступа проводят после установки ретракционной нити повышающим наконечником на небольших скоростях.
Вывод: Рассмотрев все выше приведенные методы препарирования можно сделать следующий вывод: в связи с разнообразием клинических случаев, показаний и противопоказаний, невозможно выбрать один наилучший метод препарирования. Также следует учитывать огромное разнообразие материалов, технологий изготовления несъемных зубных протезов и разные технические возможности медицинских учреждений. Исходя из этого, в практике допустимо использование любого из вышеперечисленных методов, наиболее удобного в применении лечащему врачу и позволяющего получить наиболее положительный для здоровья пациента результат.
Укрупнение десны после ортодонтии
После ортодонтического лечения, направленного на удлинение коронковой части, нередко наблюдается укрупнение десны, т. е. её край поднимается выше желаемого уровня. В таких случаях, не следует сразу браться за скальпель и ремоделировать десну хирургически. Десна самостоятельно придёт в нужную форму через 3-6 месяцев после лечения. На этих отметках уже можно провести оценку её состояния и принять решение о необходимости хирургической корректировки края.
В отделе «Ортопедия» интернет-магазина Stommarket.ru вы найдёте множество материалов, необходимых для успешных реставраций разного уровня сложности:
https://stommarket.ru/catalog/ortopediya/
Приятные цены и отличные условия доставки!